【优秀文档推荐下载】小儿葡萄糖-6-磷酸脱氢酶缺乏症
g6pd缺乏症(红细胞葡萄糖-6-磷酸脱氢酶缺乏症)

G6PD缺乏症(红细胞葡萄糖-6-磷酸脱氢酶缺乏症)G6PD缺乏症,是遗传性葡萄糖-6-磷酸脱氢酶(G6PD)缺乏症,是最常见的一种遗传性酶缺乏病,俗称蚕豆病。
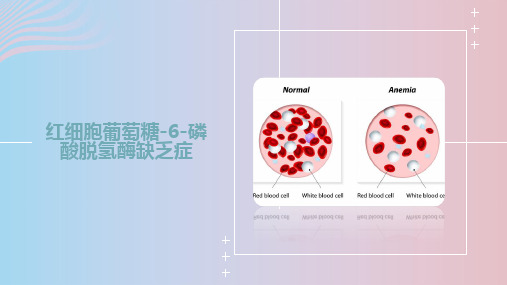
G6PD缺乏症发病原因是由于G6PD基因突变,导致该酶活性降低,红细胞不能抵抗氧化损伤而遭受破坏,引起溶血性贫血。
疾病简介红细胞葡萄糖-6-磷酸脱氢酶(G-6-PD)缺乏症是世界上最多见的红细胞酶病,据统计全球约有近4亿人G-6-PD缺陷。
本病常在疟疾高发区、地中海贫血和异常血蛋白病等流行地区出现,地中海沿岸、东南亚、印度、非洲和美洲黑人的发病率较高。
我国是本病的高发区之一,分布规律呈“南高北低”的态势,长江流域以南,尤以广东、海南、广西、云南、贵州、四川等地为高发区,发生率为4%-15%,个别地区高达40%。
中医学名G6PD缺乏症其他名称蚕豆病英文名称glucose-6-phoshate dehydrogenase deficiency;G-6-PD所属科室内科- 血液内科主要症状慢性溶血性贫血、急性起病、贫血、黄疸、血红蛋白尿主要病因进食新鲜蚕豆禁用磺胺嘧啶、SMZ、SMZ—TMP等传染性无传染性疾病分类本病有多种G-6-PD基因变异型,伯氨喹啉型药物性溶血性贫血或蚕豆病,感染诱发的溶血,新生儿黄疸等。
发病原因诱因有:①蚕豆;②氧化药物:解热镇痛药、磺胺药、硝基呋喃类、伯氨喹、维生素K、对氨基水杨酸等;③感染:病原体有细菌或病毒。
发病机制本病是由于调控G-6-PD的基因突变所致。
呈X连锁不完全显性遗传。
由于G-6-PD基因的突变,导致红细胞葡萄糖磷酸戊糖旁路代谢异常,当机体受到伯氨喹啉型药物等氧化物侵害时,氧化作用产生的H2O2不能被及时还原成水,过多的H2O2可致血红蛋白和膜蛋白均发生氧化损伤。
最终造成红细胞膜的氧化损伤和溶血。
溶血过程呈自限性,因新生的红细胞G-6-PD活性较高,对氧化剂药物有较强的“抵抗性”,当衰老红细胞酶活性过低而被破坏后,新生红细胞即代偿性增加,故不再发生溶血。
红细胞葡萄糖-6-磷酸脱氢酶缺乏症
磷酸戊糖途径
二、发病机制
1.X连锁不完全显性遗传,男多于女。 2.G-6-PD缺乏导致红细胞不能产生足够的还原型烟 酰胺腺嘌呤二核苷酸磷酸(NADPH),还原型谷胱 甘肽(GSH)显著减少,使红细胞对氧化的攻击敏 感性增高,Hb的巯基遭受氧化损伤,形成高铁血红 蛋 白 和 变 性 Hb , 沉 积 在 红 细 胞 膜 形 成 海 因 小 体 (Heinz body),红细胞变形性下降,被单核-巨 噬细胞吞噬破坏发生血管外溶血;而细胞膜脂质的 过氧化作用则是血管内溶血急性发作的主要因素。
五、诊断
1.G-6-PD缺乏症的诊断主要依靠实验室证据。 2.对于有阳性家族史,病史中有急性溶血特征,有食蚕豆或服药等诱因者,应考虑本病并进行相 关检查。 3.如筛选试验中有两项中度异常或一项严重异常,或定量测定异常即可确立诊断。
六、治疗
1.没有外源性氧化剂作用的情况下,绝大多数G-6-PD缺陷者的红细胞表现正常,不需要治疗。 2.防治原则 ①避免氧化剂的摄入;②积极控制感染;③对症治疗。 3.急性溶血者,去除诱因,注意纠正水电解质、酸碱失衡和肾功能不全等;输注红细胞(避免亲属 血)可改善病情。 4.患本病的新生儿发生溶血伴核黄疸 换血、光疗或苯巴比妥注射。
1.G-6-PD缺乏症指参与红细胞磷酸戊糖旁路代谢的G-6-PD活 性降低和/或酶性质改变导致的以溶血为主要表现的一种遗传性 疾病。 2.根据溶血发生时的诱因不同分为以下五种临床类型:药物或 氧化剂诱发的溶血性贫血 、 感染期间发生的溶血性 贫 血 、 蚕豆 病、新生儿黄疸、慢性非球形红细胞性溶血性贫血。 3.G-6-PD缺陷本身不需要治疗,防治原则为避免氧化剂的摄入、 积极控制感染和对症治疗。
二、发病机制
三、临床表现
根据溶血发生时的诱因不同分为以下五种临床类型: 1.药物性溶血性贫血。 2.蚕豆病。 3.新生儿高胆红素血症。 4.先天性非球形红细胞性溶血性贫血。 5.其他诱因(感染、糖尿病酮症酸中毒)。
葡萄糖-6-磷酸脱氢酶缺乏症是怎么回事

葡萄糖-6-磷酸脱氢酶缺乏症是怎么回事*导读:本文向您详细介绍葡萄糖-6-磷酸脱氢酶缺乏症的病理病因,葡萄糖-6-磷酸脱氢酶缺乏症主要是由什么原因引起的。
*一、葡萄糖-6-磷酸脱氢酶缺乏症病因1.G-6-PD及其生化变异型“正常”酶称之为G-6-PD B,G-6-PD缺乏症是由于编码G-6-PD氨基酸序列的G-6-PD结构基因异常所致。
部分纯化残存酶的详细的生化研究提示它们之间存在异质性,这些异常的酶即为G-6-PD生化变异型。
1966年,世界卫生组织(WHO)在日内瓦召开的国际会议上对G-6-PD变异型的命名、分型标准及方法作了统一规定。
G-6-PD的定型主要根据电泳速率及酶动力学特征参数,诸如酶活性、电泳速率、6-磷酸葡萄糖(G6P)和辅酶Ⅱ(NADP)的米氏常数(KM),底物同类物(去氧G6P、磷酸半乳糖、脱氨NADP、辅酶Ⅰ)利用率、热稳定性、最适pH,但最低限度需要下列5项:①酶活性;②电泳速度;③G-6-PD米氏常数;④去氧G6P的相对利甩率;⑤热稳定性。
目前,国际上现已报道的G-6-PD变异型有400余种,其中约300种是按WHO推荐的标准方法进行鉴定的,还有大约100种变异型是采用其他方法鉴定的。
根据这些变异型的酶活性和临床意义分为5大类:第1类变异型活性非常低(低于正常的10%)伴有终身溶血性贫血;第2类变异型,尽管体外活性非常低,但不伴有慢性溶血,只有在某些特殊情况下才会发生溶血,这1类型是常见的类型如G-6-PD地中海(Mediterranean)型;第3类变异型其酶活性为正常的10%~60%,只有在服用某些药物或感染时才会发生溶血;第4类变异型是由于不改变酶的功能活性的突变所致;第5类变异型其酶的活性是增高的。
第4和第5类没有临床意义。
在中国人中已在香港、台湾和海外华侨中发现12种,杜传书等在广东、海南、贵州、四川、贵阳、云南等省发现35种,其中12种为世界上的新类型。
国人变异型主要属于第2和第3类变异型。
葡萄糖-6-磷酸脱氢酶缺乏症

葡萄糖-6-磷酸脱氢酶缺乏症[概述]葡萄糖-6-磷酸脱氢酶(G6PD)缺乏症的主要特点是氧化性损伤、自限性溶血、诱因和临床表现不均一。
G6PD可催化生成辅酶II(NADPH),用以维持GSH还原状态,避免红细胞受氧化物的损害。
含氧化性基团的药物(如多种解热镇痛剂)和食物(如蚕豆中的蚕豆嘧啶)、细菌和病毒性感染、机体应激状态突然变化等因素,均可导致G6PD缺乏的红细胞溶血。
该病地理分布广泛,种族间发病率差异很大,我国的发病率在4%-15%,华南、西南地区为高发区。
G6PD缺乏作为遗传背景,根据不同的诱因,在临床上主要有5种表现类型,即新生儿黄疸、先天性非球形红细胞溶血性贫血(GNSHA)、蚕豆病、药物性溶血和感染性溶血。
[临床表现]1.急性溶血和慢性溶血均可见,以溶血急性发作多见。
2.任何年龄均可发生,以婴幼儿多见,男性显著多为女性。
3.年轻型患者无溶血发作时可无明显贫血、黄疸,脾脏轻度肿大或无肿大。
4.急性溶血主要表现为血管内溶血,贫血、黄疸伴有酱油色血红蛋白尿。
重者可出现溶血危象。
极重型患者可出现休克、肾衰竭。
5.G6PD缺乏症所致急性溶血的特点是具有自限性,即当溶血达到一定程度时,引起溶血的诱因虽未解除,溶血过程不再发展,恢复过程长短与患者酶缺乏程度有关。
[诊断要点]1.病史、溶血诱因及籍贯(1)有新生儿黄疸史、CNSHA和(或)急性溶血史。
(2)近期(1~7天内)食用蚕豆或蚕豆制品;母亲食用蚕豆后,患儿吸吮其母乳而发病。
(3)近期患病毒或细菌性感染。
(4)近期食用药物后出现溶血症状。
(5)患者籍贯多见于华南、西南地区,其他地区散在发生。
2.临床症状(1)慢性期:具有轻度慢性溶血性贫血指征,脾无明显肿大。
(2)发作期:具有急性血管内溶血指征,血红蛋白和红细胞计数急剧下降,皮肤巩膜黄染,尿液呈酱油色或浓茶色,可伴有畏寒、发热、呕吐、腰腹疼痛等。
(3)家系中男性患者症状明显严重。
3.实验室数据(1)非特异性溶血指标:1)符合溶血指征,尤其是血管内溶血指征如血红蛋白尿检阳性。
儿科学:13-红细胞葡萄糖-6-磷酸脱氢酶 (G-6-PD)缺乏症

GSH具有保护红细胞的完整性,避免H2O2对含巯基物质 的氧化;使H2O2还原为H2O
G-6-PD缺乏 NADPH生成不足 酶(Cat)减少
GSH和过氧化氢
氧化性物质 H2O2过多 Hb、酶蛋白和膜蛋白氧 化损伤 导致Hb变形、沉淀、形成Heinz小体 红 细胞破坏、溶解
RBC 3.0 ×1012/L, PLT 150×109/L 分析思考:
⑴ 步诊断及诊断依据是什么? ⑵ 应补充完善什么检查? ⑶ 肝脏和脾肿大的原因是什么? ⑷ 怎样治疗?如何判断疗效?
临床表现-3
3. 新生儿黄疸
广东、香港等地区多见 感染、病理产、缺氧、樟脑丸、哺乳母亲服用
氧化剂药物可诱发 生后2~4天黄疸达高峰,重者可导致胆红素脑病
临床表现-4
4. 感染诱发的溶血
细菌、病毒等感染后几天内突发溶血 程度轻,黄疸不显著
临床表现-5
5. 先天性非球形细胞性溶血性贫血(CNSHA)
8.53
2.54
14.95
6.78
1.92
2.18
—
4.72
4.20
1.10
5.02
3.41
α 地贫
/ 正常
// - - / - / - -
--/--
静止型
轻型
α
蛋
中间型(HbH病)
白 基
因
重型(Hb Barts 胎儿水肿综合征)
β地贫
b+
蛋 白 基 因
β
β地贫基因型与临床分类
轻
b+
轻型
β地贫
地中海贫血治疗原则
• 轻型:无需治疗,仅有“遗传学”意义 • 中间型:HbH病(切脾、防感染)
葡萄糖6-磷酸脱氢酶缺乏症

葡萄糖6-磷酸脱氢酶缺乏症G-6-PD缺乏症,全称为红细胞葡萄糖6-磷酸脱氢酶缺乏症,俗称“蚕豆病”,是一种染色体异常的遗传性溶血性疾病。
约90%发生于男性,且多见于3岁以下的儿童,是新生儿黄疸的重要原因。
G-6-PD(红细胞葡萄糖6-磷酸脱氢酶)能协助葡萄糖进行新陈代谢,并可产生一种能够保护红细胞的物质,以对抗某些“不良”物质的破坏。
而当体内缺乏G-6-PD时,红细胞失去了保护物质,容易受到某些“不良”物质的破坏,从而发生溶血。
主要表现为溶血症状,出现脸色苍黄、疲累、食欲差、黄疸、茶色尿等。
严重时,可能会出现昏迷,甚至死亡。
目前,还没有任何药物能治愈此病。
G-6-PD缺乏症在无诱因不发病时,与正常人一样,无需特殊处理。
防治的关键在于预防,请严格遵照以下健康处方:1、禁食蚕豆及其有关制品(如蚕豆酥、怪味豆),避免在蚕豆开花、结果或收获季节去蚕豆地。
2、衣橱、厕所等处不可以使用樟脑丸(含萘的臭丸)。
3、不要使用龙胆紫(紫药水)。
4、禁止使用的药物:乙酰苯胺、美蓝、硝咪唑、呋喃旦叮、呋喃唑酮、呋喃西林、苯肼、伯氨喹啉、扑疟母星、戊胺喹、磺胺、乙酰磺胺、磺胺吡啶、噻唑酮、甲苯胺蓝、SMZ、TNT等。
5、慎用的药物:扑热息痛、非拉西丁、阿司匹林、氨基比林、安替比林、安坦、维生素C、维生素K、氯霉素、链霉素、异烟肼、磺胺嘧啶、磺胺胍、磺胺异恶唑、氯喹、秋水仙碱、苯海拉明、左旋多巴、苯妥英钠、普鲁卡因酰胺、乙胺嘧啶、奎尼丁、奎宁、SM、TMP、优降糖等。
6、注意下列感染性诱因:病毒性肝炎、流感、肺炎、伤寒、腮腺炎等。
7、凡感染后或接触/服用以上食物或药物数小时或数天内,出现发热、腹痛、呕吐、面黄或苍白、尿呈黄褐色或暗红色等症状,属急性溶血反应,应立即到医院急诊科就诊!。
葡萄糖-6-磷酸脱氢酶缺乏症有哪些症状
葡萄糖-6-磷酸脱氢酶缺乏症有哪些症状*导读:本文向您详细介绍葡萄糖-6-磷酸脱氢酶缺乏症症状,尤其是葡萄糖-6-磷酸脱氢酶缺乏症的早期症状,葡萄糖-6-磷酸脱氢酶缺乏症有什么表现?得了葡萄糖-6-磷酸脱氢酶缺乏症会怎样?以及葡萄糖-6-磷酸脱氢酶缺乏症有哪些并发病症,葡萄糖-6-磷酸脱氢酶缺乏症还会引起哪些疾病等方面内容。
……*葡萄糖-6-磷酸脱氢酶缺乏症常见症状:头痛、头晕、少尿、疲乏、低氧血症、脾肿大、腹痛、背痛*一、症状大部分G-6-PD缺乏症患者可以无任何临床症状。
其主要临床表现是溶血性贫血,通常贫血是发作性的。
但某些特殊变异性可以导致先天性非球形红细胞溶血性贫血。
一般来说,溶血与应激状态有关,主要有服用某些药物、感染、新生儿期或服用蚕豆等。
1.药物性溶血某些药物,如氯霉素,在严重的Mediterranean型G-6-PD缺乏症患者可以诱导轻度的溶血,但在轻度的A-或Canton型缺乏症患者则不会产生溶血,此外,同一G-6-PD变异型的不同个体对同一药物的反应程度不一样,如噻唑砜在某些G-6-PD缺乏患者可导致溶血,而同一类型缺乏的其他患者则表现正常。
伯氨喹啉型药物性溶血性贫血是由于服用某些具有氧化特性的药物而引起的急性溶血。
此类药物包括:抗疟药(伯氨喹啉、奎宁等)、镇痛退热药(阿司匹林、安替比林等)硝基呋喃类、磺胺类药,砜类药、萘苯胺,大剂量维生素K、丙磺舒、川莲、腊梅花等,常于服药后1—3天出现急性血管充血。
有头晕、厌食、恶心、呕吐、疲乏等症状。
继而出现黄疸、血红蛋白尿、溶血严重者可出现少尿、无尿、酸中毒和急性肾衰竭,溶血过程呈自限性是本病的重要特点,轻症的溶血持续1—2天或1周左右临床症状逐渐改善而自愈。
2.感染性溶血感染诱导的溶血性贫血可能比药物诱导的溶血性贫血更为常见,在G-6-PD缺乏症患者患发热性感染后几天内就可以出现贫血。
诱发G-6-PD缺乏症患者溶血的感染,较肯定的报道有伤寒、大叶性肺炎、肝炎等。
葡萄糖6磷酸脱氢酶缺乏症
葡萄糖-6-磷酸脱氢酶缺乏症,又名G6PD缺乏症(英文:G lucose-6-P hosphate D ehydrogenase deficiency),俗称蚕豆症,是一种常见的先天遗传性疾病。
患者由于遗传基因的先天缺陷,无法正常地分解葡萄糖。
除此以外,部份药物和化学物如蚕豆、樟脑、臭丸、龙胆紫(紫药水)、都会令患者出现急性溶血反应,症状包括黄疸、精神不佳,严重时会出现呼吸急速、心脏衰竭,甚至会出现休克而有生命危险。
由于先天性六磷酸葡萄糖去氢酵素缺乏症(以下简称为G6PD)是X染色体联锁遗传性疾病,而男性只得一条X-染色体,故此病症几乎只出现于男性身上,但带有此病因的女性亦有可能出现轻微的症状。
以下为G6PD发病时可能出现的症状:∙持续的黄疸∙溶血反应,由以下项目引发:∙某类药物(见下)∙某类食物(如蚕豆、金银花)∙其他物品(如樟脑、龙胆紫(紫药水))∙其他疾病(如受到严重病菌感染、糖尿病)∙严重症状可引致急性肾衰竭诱发G6PD症状的药物有:∙伯氨喹(Primaquine)∙奎宁、汤力水(tonic water)等抗疟药物∙磺胺类抗生素∙砜类:如用以治疗麻疯病的氨苯砜∙其他含硫磺的药品,如治疗糖尿病、控制血糖的药物血糖平(Glibenclamide)∙呋喃妥因:治疗尿道感染的抗生素∙阿司匹林当某些族裔的病人,出现黄疸、贫血,以及对某些诱因产生溶血反应时,又或是家族中有G6PD患者,都会被列为G6PD 的疑似个案,需要作进一步的测试。
G6PD的测试包括:∙全套血球计数(Complete blood count)及网状细胞(reticulocyte)计数;当症状出现时,G6PD患者的海因兹小体(Heinz bodies)会出现于在检验血液玻片的红血球内。
∙肝脏蛋白酶测试,以剔除其他黄疸症状的诱因∙结合珠蛋白(Haptoglobin)于溶血反应中会减少∙库氏试验(直接抗球蛋白试验,Coombs test):于G6PD患者病发时应呈阴性反应,这是由于G6PD引发的溶血反应并非由免疫系统协调产生∙甲状腺功能量度(TSH measurement)当有足够证据支持病者症状由G6PD引发,便可以"Beutler fluorescent spot test"为患者进行直接测试,其他可能的诊断方法,有DNA直接测试及检查G6PD的基因排列。
葡萄糖—6—磷酸脱氢氢酶缺陷症
诊断检查
一、高铁血红蛋白还原实验由于G6PD缺陷,红细胞不能生成足够的还原型烟酰胺腺嘌呤二核苷酸磷酸 (NADPH),试管中加入美蓝(作用如氢离子传递物,在还原型高铁血红蛋白还原酶及NADPH的作用下可使高铁血 红蛋白还原为正铁血红蛋白)时,高铁血红蛋白还原少于正常值(75%以上)。本法简便,使用于过筛实验或群 体普查。缺电是有假阳性。
G6PD缺陷不是由于酶活力减低而是由于酶的变异。根据酶的动力学研究,G6PD的变异已有400种以上,约半 数其酶活力与正常无异,且无临床表现,正常人G6PD为B型,正常黑人尚有A型。G6PDA系B的一个天冬酰胺被天冬 氨酸所取代,中国人中已发现变异型计有香港型、中国人型、香港Profulam型、台湾客家型、台湾花莲溪型、台 湾花莲型、台北客家型、广州型、黎族白沙型、类华盛顿型、类Saporo型、Haad-yai型、青白江型和清远型等30 余种。酶活性较低成都和症状轻重不相一致。
G6PD变异性酶活性降低的机制各不相同,可由于结构变异、合成量减少、G6PD与其底物(G6P)或辅酶 (NADP)亲和力降低等原因引起。G6PD酶活性减低后NADPH减少,还原型谷胱甘肽缺乏;过样化氢不能被还原为 水而将血红蛋白β链9α位半胱氨酸中的SH氧化成二流键,导致血红蛋白性变性,形成海因小体,附着在红细胞 膜上,致使膜便僵硬而影响其可塑性,最终在脾内破坏。所以G6PD酶缺陷,红细胞不能形成足够的还原物质,一 旦遇有氧化剂等因素作用,血红蛋白即被破坏而溶血。
六、胞海因小体计数在所采血中先加入乙酰苯肼,37℃温育后在作甲基紫活体染色。
治疗方案
1.蚕豆病患者或家族中有过本病历史者均应禁食生熟蚕豆,但晒干、煮沸及去皮等处理也许可降低致病力。 治疗以反复输血及用肾上腺皮质激素为主,严重病例应积极纠正酸中毒。
小儿葡萄糖-6-磷酸脱氢酶缺乏症预防和措施课件
何时进行预防措施?
何时进行预防措施? 孕期检查
孕妇应在怀孕期间进行基因检测,确认是否携带 G6PD缺乏症基因。
这有助于评估胎儿的风险。
何时进行预防措施? 出生后筛查
新生儿出生后应及时进行G6PD缺乏症筛查。
早期检测有助于制定适当的预防策略。
何时进行预防措施? 定期体检
如何进行有效的预防?
教育与支持
提高家长和儿童对G6PD缺乏症的认识,了解 病症特征及应对策略。
支持小组和社区教育活动可增强家庭的应对 能力。
为什么预防和早期干预很重要 ?
为什么预防和早期干预很重要? 减少并发症风险
早期干预可以有效减少溶血性贫血等并发症的发 生。
及时识别风险因素对于改善儿童健康至关重要。
该病症通常导致红细胞在特定刺激下破裂,出现 溶血性贫血。
什么是葡萄糖-6-磷酸脱氢酶缺乏症? 病因
该疾病主要由G6PD基因突变引起,常见于男性。
该基因主要位于X染色体,因此男性发病率高于 女性。
什么是葡萄糖-6-磷酸脱氢酶缺乏症? 症状
症状包括乏力、黄疸、尿色变深等。
不同个体的症状和严重程度可能有所不同。
高风险儿童应定期进行健康检查。
检测血液指标可以 饮食管理
避免食用蚕豆及其制品,以降低溶血风险。
蚕豆中含有诱发溶血的成分。
如何进行有效的预防?
避免药物
避免使用已知可能引发溶血的药物,如某些 抗生素和抗疟药。
家长应咨询医生,在用药前确认药物安全性 。
小儿葡萄糖-6-磷酸脱氢酶缺乏症 预防和措施
演讲人:
目录
1. 什么是葡萄糖-6-磷酸脱氢酶缺乏症? 2. 谁是高风险人群? 3. 何时进行预防措施? 4. 如何进行有效的预防? 5. 为什么预防和早期干预很重要?
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
“凡大医者,必当安神定志,无欲无求,先发大慈恻隐之心,誓愿普救含灵之苦”
-----孙思邈
以下为本文具体内容:
小儿葡萄糖-6-磷酸脱氢酶缺乏症
一概述为红细胞葡萄糖-6-磷酸脱氢酶(G-6-PD)显著缺乏所致的一组遗传性溶血性疾病,部分病例食用蚕豆后发病,俗称蚕豆病。
全世界约2亿人罹患此病。
我国是本病的高发区之一,呈南高北低的分布特点,患病率为0.2%~44.8%。
主要分布在长江以南各省,以海南、广东、广西、云南、贵州、四川等省高发。
G-6-PD缺乏症发病原因是由于G-6-PD基因突变,导致该酶活性降低,红细胞不能抵抗氧化损伤而遭受破坏,引起溶血性贫血。
二病因其发病情况颇为繁杂,如蚕豆病只发生于G-6-PD缺乏者,但并非所有的G-6-PD 缺乏者吃蚕豆后都发生溶血;曾经发生蚕豆病者每年吃蚕豆,但不一定每年都发病;发病者溶血和贫血的程度与所食蚕豆量的多少并无平行关系;成年人的发病率显著低于小儿。
G-6-PD缺乏症为X伴性不完全显性遗传,男性发病多于女性。
通常显性遗传的特点是父母任一方的致病基因只要传给子女,都可导致发病。
有些携带显性遗传基因的个体可无临床表现,即外显率不是100%,这种情况就是不完全显性。
也就是父母可能有一方是显性基因携带者而无临床表现的,正如G-6-PD缺乏症一样,因属于X连锁,群体中出现外显不全现象,称X连锁不完全显性遗传。
还有一种可能是基因突变,不过这个概率极小。
三临床表现葡萄糖-6-磷酸脱氢酶(G-6-PD)缺乏症是红细胞酶缺乏所致的溶血性贫血中最常见的类型之一。
大多数红细胞G-6-PD缺乏者无临床表现,有溶血的患者与一般溶血性疾病的临床表现大致相同,主要为急性起病、贫血、黄疸、血红蛋白尿,并且病史中可找到明确的诱因。
