视神经胶质瘤
视神经胶质瘤的影像学诊断
视神经胶质瘤的影像学诊断视神经胶质瘤(又称视神经通路胶质瘤)是视神经最常见的原发肿瘤。
视神经胶质瘤是一种良性肿瘤,可归类为毛细胞星形细胞瘤。
占视神经原发肿瘤的50%,占眼眶肿瘤的1.5 ~ 4%。
随着受累眼睛视力的下降,肿瘤在生长时有时会产生额外的症状。
这种肿瘤的一种低级别形式,良性视神经胶质瘤,最常发生在儿童患者。
另一种形式,侵袭性胶质瘤,在成人中最常见;它经常是致命的,即使治疗。
许多视神经胶质瘤患儿也有1型神经纤维瘤病(NF-1),或在某些情况下,有混合性错构瘤病。
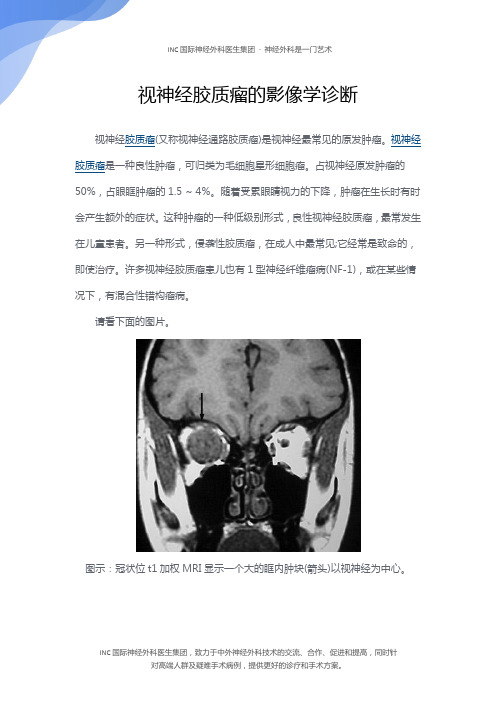
请看下面的图片。
图示:冠状位t1加权MRI显示一个大的眶内肿块(箭头)以视神经为中心。
图示:46岁男性轴向t2加权MRI显示丘脑外侧膝状核肿块,起因于患者已知视神经胶质瘤的连续延伸。
首选的检查对比计算机断层扫描(CT)可以用来描述视神经胶质瘤在眼眶内的局部受累。
然而,磁共振成像(MRI)更好地显示病变颅内生长的程度。
虽然MRI可以发现视神经的细微病变,但CT扫描可以发现视神经管的轻微侵蚀或扩张。
此外,细小钙化可能有助于识别病变为脑膜瘤而不是胶质瘤,最好通过CT扫描来观察。
当诊断有问题时,通常可以通过CT扫描发现颅内肿块。
然而,MRI是诊断视神经胶质瘤的首选方法。
通过MRI可以有效地表征眶内病变及其颅内范围。
在评估眼眶时,钆增强t1加权图像脂肪饱和度可以确定侵袭性胶质瘤的范围。
在颅内,MRI能比CT更好地评估视神经、交叉、束、膝状体和视神经放射。
钆基造影剂与肾源性系统性纤维化(NSF)或肾源性纤维化皮肤病(NFD)的发展有关。
该疾病发生在中度至终末期肾病患者中,患者接受钆基造影剂增强MRI 或MRA扫描。
NSF/NFD是一种使人衰弱,有时是致命的疾病。
特征包括皮肤出现红色或深色斑块;皮肤灼烧、发痒、肿胀、硬化、紧致;眼白上有黄色斑点;关节僵硬,难以移动或伸直手臂、手、腿或脚;在髋骨或肋骨深处的疼痛;和肌肉无力。
12例视神经胶质瘤MRI分析

内,故 肿瘤均 与眶脂 体等周 围结构 界 限清 楚 ,与 交 界 的正 常视神 经界 限不清 ,本组病 例均未 出现 穿越 硬 脑膜 向眼眶 内发展 。胶质 瘤 同时累及 眶 内段 、管 内段及颅 内段则可表 现为 “ 哑铃形 ”f ) 图4 ,累及 管 内段 时可使视 神经 管扩大 。视神 经胶质 瘤在MR 信 I 号多样 ,在T WI 2 上可 以表现 为等 信号、高信号 ,在 T1 上 可 以表 现 为低 信 号 、等信 号 。肿 瘤边 缘在 WI T WI 2 上呈 中等 信号 ,为脑膜及 增生 的脑膜 细胞 l。 6 】 视神经 胶质 瘤在 增 强扫描 上可 以无 强化f ,6 、 图5 ) 轻度强 化( ,8、显著 强化( ,1) 图7 ) 图9 0 ,这可 能与 血脑 屏 障破 坏 程度 及 肿瘤 血 管 增 生程度 有关 [7 6] -。
矢 状 面 T1 I 压 脂 。 注 射 Gd D P W + . T A顺 磁 性 对 比剂 视神 经胶质 瘤 区别于其 他肌锥 内肿瘤 的一个特 点 ;
01 /g .mm k 行MR 强检查 。 增
2 结 果
8 %视神经 胶质 瘤患 者在发 病初 期有视 力下 降 ,然 0 后在一般 时期内症状相对稳 定,没有 明显变化 【 3 ] 。本 组 患者初期视力下 降者9 ,视力下 降发生于 眼球 突 例 出之 前者7 ,与文献报道 基本相符 。肿瘤位于颅 内 例 者 ,可发 生头痛 ,呕 吐 ,眼球 运动 神经 障碍 及颅 内
MRI 示 视 神 经 胶 质 瘤 侵 犯 范 围 十分 明确 , 显 1 例 视神 经胶 质瘤 累及 眶 内段 1 例 、管 内段8 、 2 1 例
球 内段 1 、视 交叉 4 、视 束 1 ( 1 ) 例 例 例 图 ~4 。MRI 压 增高 症状 ,还可 出现 视野 相应部位 的缺 损 。眼 底 可 以多 方位 非 常 直 观 显示 肿 瘤 形 态 , 1 例 中形 成 检查 常见 明显 的视神经萎缩 ,视乳头水肿。 2
术后视力改善的颅内巨大视神经胶质瘤1例报告

【 收稿 日 120 — 6—1 期 01 0 6
维普资讯
中 国医科 大学学 报
JC i dU i 第 3 hnMe nv 1卷
第 4期
20 0 2年 8月
一
・l 3 7・
1 临床 资料 患者 1 3岁 ,男 ,以 右 眼 视 力 下 降 3年 为 主 诉 入 院 。 患 者 19 9 7年 起 右 眼 视 力 逐 渐 下 降 , 0 0年 行 MR 检 查 发 现 鞍 20 /
步下 降 ,而且 出现 垂 体低 功 、 意识 障 碍 等 并 发 症 ,难 以全
切 ,其治疗 原则 为 :部 分切 除术后 放疗 或 临床观 察 。虽然 有 入 主 张积极手 术 全 切 ,但 并 非 主 流 】 。另 外 外 向型 生 长 的 视 神经胶 质瘤 次 全 切 术 后 ,患 者 的 视 力有 可 能 改善 … 。 本
束保存 良好 ( 3 4 。术 后未 出 现新 的神 经和 内分 泌症 状 。 图 , ) 术后 3个 月时视 力为 右 ( . , ( . ) 视野 也有 所 改善。 0 5) 左 12 ,
2 讨 论
断本 文所报 导 的颅 内 巨大 视 神 经 胶 质 瘤 是否 属 于 前 方 型及 是 否呈外 向型生 长 。 对术 前 视 力 尚存且 术 中证 实 视 神经 胶 质瘤 呈外 向型 生长 的患 者 ,由于 有 术 后 患 侧 视 力 改善 的 可
内侧 呈 外 向 型 生 长 ,压 迫 左 侧 视 神 经 ,次 全 切 术 后 两 侧 视 力 改 善 。 随 着 神 经 影 像 学 的 发 展 ,通 过 术 前 MR 检 查 完 全 可 以 / 确 认 此 类 较 / / 瘤 的 发 生 部 位 和 生 长 方 式 ,但 仍 然 无 法 判 Jl , ̄
视神经胶质瘤影像表现

【诊断与鉴别诊断】
• 本病需与下列疾病鉴别:视神经炎主要指周围视神经鞘的炎性病变, 有时与胶质瘤不易鉴别。视神经蛛网膜下腔增宽见于颅内压增高, 一般有颅内原发病变。
• 本病伴发神经纤维瘤病者达15%~50%。最早表现是视野内出现盲 点,但由于患者多为儿童而被忽视。
•பைடு நூலகம்95%患者以视力减退就诊,视力丧失者也不少见。另一常见表现 为眼球突出,眼底表现为视盘水肿或萎缩。
【临床与病理】
• 病理上视神经增粗,表面光滑,硬脑膜完整,瘤细胞沿视神经纵轴 蔓延。
• 镜下为分化良好的星形细胞。病理上多为Ⅰ、 Ⅱ级,属低度恶性, 预后良好。
【诊断与鉴别诊断】
• 本病需与下列疾病鉴别:视神经鞘脑膜瘤(optic nerve sheath meningioma)主要见于成年人。肿瘤沿视神经生长,CT上肿瘤为高 密度,有时可见钙化,边界清;MRI T1WI和T2WI均呈低或等信号,肿瘤 强化明显,而视神经无强化,横断面形成较具特征性的“轨道征” 冠状面形成特征性的“靶征”。
【影像学表现】
• 2. MRI表现为T1WI中等偏低信号,T2WI明显高信号。肿瘤累及管 内段视神经时,多引起眶内段蛛网膜下腔脑脊液循环受阻,引起 蛛网膜下腔明显增宽,显示为病变周围长T1长T2信号,与脑脊液 信号一致。增强后肿瘤呈较明显强化。
右侧视神经胶质瘤 a.CT横断位骨窗;b.MRI横断位T1WI;c.MRI横断位T2WI;d.MRI横断位增强联合脂肪抑制。CT见右侧视神经管扩 大,骨皮质受压变薄;MRI显示右侧眼球突出,视神经梭形增粗,呈等T1 长T2信号,增强后病变明显强化
【影像学表现】
• 1. CT 表现为视神经条状或梭形增粗,边界光整清楚。肿瘤累及眶 尖时,眶尖脂肪消失。
小儿视神经胶质瘤怎样治疗?

小儿视神经胶质瘤怎样治疗?
*导读:本文向您详细介绍小儿视神经胶质瘤的治疗方法,治疗小儿视神经胶质瘤常用的西医疗法和中医疗法。
小儿视神经胶质瘤应该吃什么药。
*小儿视神经胶质瘤怎么治疗?
*一、西医
*1、治疗
对于局限于一侧视神经的肿瘤,手术完全切除是首选,手术的目的为保护眼球和阻止肿瘤向视交叉的蔓延。
手术的指征是:进展性突眼;视力进行性下降;影像检查示肿瘤进行性增大及患
侧已失明。
肿瘤较小、临床无症状者,是否积极手术治疗仍存有争论,因为绝大部分肿瘤生长缓慢,不产生疼痛,多数学者建议采取定期观察。
对于鞍区外生型已产生占位效应的肿瘤,应采取手术切除。
如全切除肿瘤已不可能,也应做部分切除,术后辅以必要的放射治疗。
毛细胞型星形细胞瘤对放疗较敏感,放射治疗的剂量应达到50~55Gy。
许多资料已显示放疗能显著缩小肿瘤的体积、降低肿瘤的复发,提高存活率。
*2、预后
视神经胶质瘤是生长缓慢的良性肿瘤,肿瘤全切除可获长期生存,即使部分切除术后辅以放疗患儿的预后也比较好。
本组
18例中术后随访10例,最长已存活17年,无复发迹象。
弥漫性视交叉型和视交叉-下丘脑外生型的发病率和死亡率均高于视交叉前型。
*温馨提示:上面就是对于小儿视神经胶质瘤怎么治疗,小儿视神经胶质瘤中西医治疗方法的相关内容介绍,更多更详尽的有关小儿视神经胶质瘤方面的知识,请关注疾病库,也可以在站内搜索“小儿视神经胶质瘤”找到更多扩展资料,希望以上内容对大家有帮助!。
视神经胶质瘤的显微外科治疗

视 神经 胶 质瘤 (P ) O G 发病率 为 1 1万 , / 0 占颅 内肿瘤 的0 5 , 见 .% 常
于1 0岁以下 的儿 童 ,0 为低级 别的 星形 细胞瘤 I 病理 多为 毛细胞 9% I , 型 , 间可混有星 肜细胞 或极少散在 的星形 细胞口 毛细胞型星 形细胞 期 I , 瘤好 发于漏斗部 , 肿瘤细胞分 化良好 , 很难 见到有 核分裂象【 高级别视 3 『 ;
月后恢复至术前状态。
表 1 本 组 1 例 临床表现 4
手术指 征 : ) ( 临床上有 渐进性 视力障碍和进行 性颅 内 增高表现 ; 1 ( 影像学检查 肿瘤增长较快 , 中粘液 成分较 多 ; ) 2 ) 其 ( 经规范的放射治疗 3
后 肿瘤继 续增大 者 ; ) ( 为防止眶 内肿瘤 向颅 内发展可施行手 术切除肿 4
现 多饮 多 尿 、头 痛 、性 早 熟 、 内分 泌 异 常 等症 状 。OP 与 神 经 G 显微 瘤病 关 系密切 , 发比 例约 为 1% , 报告该 类 O G数 年内呈 并 5 I 有 P
现 稳 定 和 静止 状 态 。 l C T和 MR 对 O G的定 位 、 I P 定性 及手 术入路 的选 择有 重要意 义 , 眶 内段O G的典型表现 为梭形和 纺锤形 , P 发展较 大时可呈椭 圆形_ 颅 7 I , 内 O G多表现 为梨 形或 分叶状 , P 可累及 临近 结构 T平扫 与脑实 I 。C 质等密 度 , 巾等均 匀强化 , 常见视神 经管扩大 ; MRI 表现为T加 权像等 , 信号 , , T 加权 像混 杂至 均 匀的 高信号 , 多数轻 至中度 强化 , 少数 明显强 化 或 不 强化 。亦 可 见视 神经 折 曲或 局部 明显粗 大 _。 9 I 冶疗 上显 微外科 手术是 治疗 O G的首选 方法 I, P 对于肿瘤较 小 、 I 临 床无症状者 是否积极 手术治疗 , 仍存有争 议, 多数学者 建议 采取定期 观 察 或 单 纯放 疗” I 。
视神经胶质瘤1例报告

心及呕吐 , 物旋 转、 无视 耳鸣耳聋 , 无意识不 清 、 抽搐 , 眠、 睡 饮
食正常 , 小便 正常 。为求进一步 治疗 , 大 门诊 以左 侧动眼神经 麻痹收入本科 。患者无糖 尿病 史和头痛史 , 否认有外伤史 , 无 类似 发 作 史 。入 院 时 查 体 : p 10 7 g 1lIH = B 2/ 8 mm H ( l g ll I 0 13 P ) 双眼不 同轴 , 眼 睑下 垂 , 眼 向内 、 、 、 .3 3k a , 左 左 上 下 外 活动受限 , 余神 经系 统查体 未见 明显异 常。内科查 体未见 明 显异常 。辅助检 查 : 颅 MR 头 I+D 示 双侧 侧 脑室 前 、 角 WI 后 旁、 双侧放射冠 区及半 卵 圆中心见多个 斑点状 、 片状长 T 、 斑 。
1 病 历摘 要
治疗4周后 , 患者左 眼活动正 常 , 复视及左上睑下垂消失 。
2 讨 论
患者 , ,8 , 男 6 岁 已婚 , 休 。因左 眼 睑下 垂 1 院。 退 5d入 患者于 1 前无 明显诱 因出现左 眼睑下垂 , 物成 双 , 5 d 视 伴有左 眼胀痛 。曾到某大学附属 医院就诊 , 行头颅 C A 血 糖检查 并 T、 未见异常 , 为不全动 眼神经麻 痹 , 考虑 建议静 脉滴注改 善脑循 环等药物 , 患者 未 治疗 。后 到 我院 就诊 , 虑 为痛 性 眼肌 麻 考
吉林医学 2 1 0 2年 6月第 3 3卷第 1 6期
・
38, 欣 (. I 吉林油 田总 医院神经 内科 , 吉林 松原 180 ;. 华大学解剖教研室 , 3002 北 吉林 吉林 1 00 3 0) 2
【 关键 词] 痛性眼肌麻痹 ; 诊断 ; 治疗
视神经胶质瘤1例

视 神经 胶质瘤 1 例
.
李子 鑫, 刚 , 刘 申兴斌△ ( 承德医学院 附属医院 , 河北承德 0 70 ) 6 0 0
【 键 词】 神 经胶 质瘤 ; 童 ; 后 关 视 儿 预
【 中图分类号1 3 .6 R7 0 2 4
【 文献标识码 I B
【 文章编 号】 0 4 6 7 (0 0 0 —0 2 — 2 1 0 — 8 9 2 l )3 3 7 0
0
l
4
7
4 .7 1 6
8 .6 64
3 讨 论
[】 王 惠云 , 治芬 , 2 张 陈建萍 . 宫颈 电灼术联合 杏香兔耳 风治疗 富颈糜烂5 例疗效观察[】 中国实用妇科与 0 J. 产科杂志 ,0 8 62 )4 9 4 0 2 0 ,(4 :5 - 6 . ( 稿 日期 :0 0 0 - 5 收 2 1- 3 0 )
・
患者女性 , 4岁。 因 1 主 年前 患者家 长发现 左 眼球 向 前 突出 , 无哭闹 , 不伴 眼红 、 眼痛 , 1 月来症状 进一步 近 个 加 重 , 眼球 突 出明显 , 向外 下方 移位 , 左 并 固定 , 来我 院 就 诊 , 左 眼眶 肿 瘤 ” 入 院 。 以“ 收 自发病 以来 , 患者 精 神 好 , 食睡眠佳 , 体 : 饮 查 自主 体 位 , 身 皮 肤 粘 膜 无 黄 染 , 全 全身 浅表淋 巴结无肿大 , 双肺 呼吸 音清 晰 , 心前 区无 隆 起, 心尖搏 动正 常 , 脊柱正 常生理 弯 曲 , 四肢活动 自如 . VA : OD不 合 作 , 无 光 感 眼 球 突 出 度 : 1 mm , OS 右 4 左 1 mm ,ll7 mm , 眼 眶 压 (-, 眼 球 向外 上 方 移 位 , 8 Il 5 lN  ̄ 左 -)左 4 上 转 不 能 , 转 和 外 转 明 显 受 限 , 眼 结 膜 充 血 , 压 泪 内 左 挤 囊区 无分泌 物 自泪 点返 出 。 角膜 下 方上皮 点状 混 浊 , 前 房中深 , 闪( , 房 一) 瞳孔3 mm , , 圆 直接光反 射消失 , 晶状 体透 明 , 眼底检查不合作 。 眼压 : T 左Tn 双眼水平+ 右 n, 。 冠状 CT示 : 左眶 内视 神经梭形 肿大 , 前端粗 , 后端 细 , 可 被 低 度强化 。 眼磁 共振 : 双 左眼球 后 视神 经层 面可 见梭
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
临床表现
典型临床表现
1
2
3
视力下降
眼球突出
视神经萎 缩,视乳 头水肿
临床表现
视力下降多发生于眼球突出之前,这是视神经 胶质瘤区别于其他肌锥内肿瘤的1个特点。 80%患者在发病初期 有视力下降,然后在一 段时期内症状相对稳定,没有明显变化。 肿瘤位于颅内者,可发生头痛、呕吐、眼球运 动神经障碍及颅内压增高症状,还可出现视野 相应部位的缺损。 眼底检查常见较明显的视神经萎缩,视乳头水 肿 视神经胶质瘤如累及眼球后部视神经,肿瘤可 向眼球内突人玻璃体内
疾病简介
成人组恶性程度较儿童为高,常为间变型星形细 胞瘤或胶质母细胞瘤。本病多为单侧性,发展缓 慢,很多年可以没有变化,但是视神经胶质瘤也 可以突然增大并沿着视神经累及颅内视神经、视 交叉和视束,有的可发生恶性变,但一般不引起 血行和淋巴道的转移。还有少数伴有神经纤维瘤 病I型的视神经胶质瘤可自行消退。
鉴别诊断
(4)视神经炎:
视神经炎一般表现为视神经增粗,但不像肿瘤 那样明显,亦可为对比剂强化,但临床症状 (主要为视力下降)出现快,消失也快。
发生部位及分型
临床上,肿瘤可发生于眶内或颅内,但多起自 视神经孔附近,然后向眶内和颅内发展,根据 肿瘤发生部位,视神经胶质瘤分为3型 1
球内型
颅内型
2
眶内型
3
发生部位及分型
有文献统计: 48%仅发生于眶内视神经, 24%发生于眶内和颅内视神经, 10%发生于颅内视神经, 12%发生于颅内 视神经和视交叉, 5%发生于视交叉 约10%~38%的视神经 胶质瘤同时有神经纤 维瘤病I型
临床表现
恶性视神经胶质瘤是少见的视路肿瘤,与儿童 良性胶质瘤不同,病理为间变型胶质瘤或胶质 母细胞瘤,常见于成年男性,发病年龄为22~ 79岁,高峰年龄为40—50岁,临床表现为视力 迅速下降、视野缺损、视乳头水肿或萎缩,以 及眼眶疼痛。肿瘤很少局限于视神经眶内段, 早期就累及颅内视神经和视交叉,进一步累及 丘脑、视束和第3脑室。总的死亡率达100%, 存活时间为诊断后9个月,即使采用放疗或化 疗也不能改变死亡的 结果。
影像学表现
视神经管内视神经受累时表现为视神经管扩大, 如果视神经管扩大不明显,则CT诊断较困难,此 时须使用MRI确定。MRI显示被视神经胶质瘤侵犯 的视神经呈管状、梭形、球状或偏心性增粗,而 且视神经迂曲、 延长,肿瘤在T1WI上与脑实质信 号相比呈低信号,在T2WI呈高信号,增强扫描示 肿瘤呈轻度至明显强化。
视 神 经 胶 质 瘤
Optic Nerve Glioma
主要内容
1 2 3 4 5 6
Байду номын сангаас
疾病简介 发生部位及分型
临床表现 影像学表现
诊断要点 鉴别诊断
疾病简介
视神经胶质瘤起源于视神经内神经胶质,属 于良性或低度恶性肿瘤,视神经胶质瘤占所 有眼眶肿瘤的4%,占所有颅内肿瘤的2%, 占所有颅内胶质瘤的4%,占视神经原发肿瘤 的66%。 根据发病年龄,分为2组:儿童组和成人组。 儿童视神经胶质瘤为毛细胞性星形细胞瘤, 多发生于10岁以下儿童,发病高峰为2~8岁, 75%在10岁以下发病,90%在20岁以下发病, 发生于成人者较少。
影像学表现
男,38岁, 左视神经腔质瘤。图7为横断面CT平扫。 示肿块呈等密度,密度不均匀、图8为横断面CT增 强扫描,示肿块呈明显 不均匀强化
影像学表现
图9为横断面TIWI.图l0为横断面T2Wl,示肿块呈 长T1、长T2信号,信号不均匀.图11为横断面增强 T1WI ,示肿瘤呈明显 不均匀强化
影像学表现
左侧视神经全段、视交叉和双侧视束胶质瘤。图12 为横断面T1WI,图13为横断面T2WI,示左侧视神经 呈弥漫性增粗.呈长T1、长T2信号,信号不均匀。
影像学表现
图14为横断面T2WI,示视交叉和双侧视束增粗,呈 高信号。图15为横断面增强T1WI,示肿块呈明显强 化
影像学表现
视神经胶质瘤在CT上表现为视神经呈梭形或管 形增粗,增粗的视神经迂曲,肿瘤边界清楚, 较大的视神经胶质瘤可累及整个眼眶。肿瘤可 压迫视神经蛛网膜下腔,使肿瘤前方的蛛网膜 下腔扩大,视神经迂曲变形,CT表现为视神经 增粗迂曲,MRI显示为视神经周围呈长T1长T2 信号,与脑脊液信号相似。
影像学表现
胶质瘤发生在视交叉或视束表现为视交叉或 视束的梭形或球形肿块,在MRI表现为长T1长 T2信号,增强后呈轻度至明显强化,肿瘤显 示更清楚,视交叉的肿瘤在冠状面及矢状面 或斜矢状面显示较好,而CT只能显示较大的 肿瘤。如果视神经胶质瘤同时累及眶内、视 神经管内视神经和视交叉则表现为“哑铃 征”,此征象MRI显示明显优于CT。
影像学表现
图3,4左侧视神经胶质瘤、图3为横断面T1WI, 图 4为横断面 T2WI,示左侧视神经增粗,呈长T1,长 T2信号.肿瘤累及眶内段,管内段及颅内段视神经
影像学表现
图5,6左侧视神经胶质瘤累及视神经眶内段、管内 段、颅内段和视交叉。图5为斜矢状面T1WI,图6为 横断面T2WI,示肿块呈哑铃形,肿瘤前方的视神经 迂曲,蛛网膜下腔扩大.肿块呈长T1,长T2信号 影.T2WI示前方扩大的蛛网膜下腔呈高信号
鉴别诊断
(2)视神经鞘瘤:
鞘瘤为中年人多发,起病慢,间歇生长,有自 发性疼痛和触痛,CT表现为圆形或梭形软组织 影,边缘光滑整齐,增强扫描 可见均匀强化。
鉴别诊断
(3)海绵状血管瘤:
为眶内最常见的良性肿瘤,血供丰富,大多位于 球后肌锥内,有的可紧贴或包绕视神经。 血管瘤多见于青壮年,常发生于视神经的外上方 或下侧,即使肿瘤很大充满肌锥,眶尖部仍可有 脂肪组织间隙;视神经胶质瘤是沿视神经生长, 肿瘤较大时充满眶尖并可进入视神经管;动态增 强扫描时,“渐进性强化”是海绵状血管瘤的特 异性征象,MRI显示该征象优于CT
诊断要点
视神经胶质瘤诊断的主要依据
常发生于10岁以内儿童
视神经呈梭形、管状或球状增粗,边缘清楚
增强后增粗的视神经呈轻度至明显强化,无“双轨 征” 肿瘤在MR T1WI呈低信号,在T2WI呈高信号
鉴别诊断
(1)视神经脑膜瘤::
①脑膜瘤以成年女性多见,胶质瘤多发于儿童。 ②“轨道”征有利于诊断脑膜瘤。 ③脑膜瘤沿脑膜蔓延,而胶质瘤沿视觉通道蔓 延。 ④脑膜瘤侵犯硬脑膜,边缘不规则;视神经管 内脑膜瘤除了引起骨性视神经孔扩大外,还常 见到附近前床突骨质增生硬化。
