脊柱转移瘤的治疗原则
脊柱肿瘤的诊断及治疗研究进展

[15】杨 晓 平 ,Ma比 hiafava—Big.ami病 9倒 临床 分 析 Ⅱ]中风 与 神 经 疾 病 杂 志 , 2006,23(3):364—365 【16】李 建 章 .神 经 系 统 疾 病 疑 难 病 例 分 析 [MJ北 京 :人 民卫 生 出 版 社 ,2008:91—
目前脊柱肿瘤主要采取的方法是手术治疗 。单一的脊柱肿瘤患 者可以采用非手术治疗。术前通 过影像 学和病理诊 断肿瘤来判断肿 瘤 的分类和性质 ,待明确肿瘤的分类及性 质后 再制定肿 瘤的最佳手 术 人路 、手术方式 ,以达到解除 因肿瘤产生 的相应症状 ,防止肿瘤今
收稿 日期 :2012—2—10
后复发 ,控 制脊髓因受肿瘤直接 的压迫或椎 体破坏导致脊 柱不稳所 产生 的疼痛 和瘫痪 ,改善病患 的生存质量 。对于转移性肿瘤 患者只 要患者 的生存期 限大于 6个 月的 ,均可通过手 术来治疗 。对易 复发 的恶性转移癌应行广 泛切 除。除 了提高患者生 活质量 ,还可 以改善 缓解脊髓受压的相应 症状 ,增加稳 定性 ,更可延长生存期限 。根据肿 瘤来源不 同、性质及 自身情况需要制定不 同的术式。根据 国外学 者 的研究 提 了多个 外科分 期系统 用于指导脊 柱肿瘤 在治疗上 的策 略选择。包括脊柱转移性肿瘤 目前亦有各种外科分期 和治疗方法 , 在 目前多种 常见治疗 方法 中,仍首先 考虑外科手 术 ,主要 有治疗疼 痛 、脊髓减 压和提供脊 柱的稳 定性 的功效 ,而选 择外科手 术对于是 否能延 长生存期 ,则要综合患者 目前 的全身综合情况。 2.1药物治疗法 目前临床上适 用于药 物治疗 的患 者常规选 用皮质 固醇类药物来 治疗脊柱肿 瘤 ,类 固醇能有 效的减轻 脊髓水肿 ,并减 少造血 肿瘤的转移种植 ,有时也 能降低 因原发病灶 为乳腺 癌的肿瘤 转 移 ,尤其适用 于伴有 脊髓压 迫的病患 ,但是类 固醇的适用 指针和 合适 剂量 目前 仍存在着 不少争议 ,尚无统 一规范 ,亦没有适 用类 固 醇药物来 治疗 脊柱肿瘤的l临床用药指导 ,l临床医生也无法 给出治疗 时确定 的首选 给药剂量 ,尚只能根据 临床 医生的经验及患者 目前病 情来决定 。 2.2放射治疗 法 传 统的放射治疗 法不仅 常规适用 于手术前后 的辅 助性 治疗 ,并且还 在脊柱 肿瘤 的姑息性 治疗 中有着 十分重要 的地 位 ,能 达到预防病理性 骨折 、缓解疼痛 、防止 神经功能恶 化 ,甚至 还 能达到改善受损神经 功能的 目的。根据 Sciubba等学者提 出的转 移 性脊柱肿 瘤单独放疗 的指征 为 :① 明显的椎 管内骨损 害 ;②继发 于 对放疗 敏感的肿瘤并 不伴有脊 柱失稳 ;③ 预计寿面小于 3个月 ;④迅 速进展 的神经损伤 ;立体定 向放射手术 (SRS或 SBRS)是一种 目前来 说 较为新颖的放射治疗技术 ,它有效的弥补 了之前传 统放射治疗法 不能对病 灶进行精 确照射 的缺点可 以向病灶组 织提供精 确且集 中 的多束 、分 次的放射线 ,所 以 SRS与可调节强 度的放射能 对病灶进 行精 确打击而又能使周边正 常组织受 到的放射最小化 ,所 以 SRS在 小 范围的转移性肿瘤 和对放疗不敏感 的情况下 ,SRS是一 种值得考 虑采取 的治疗手段 。 2.3手术治疗 法 脊柱肿瘤在行手术 治疗 之前 ,应熟练的掌握手术治 疗脊 柱肿瘤 的适 应症 :① 原发肿 瘤不 明的单发性转 移瘤 ,适 宜在冰 冻活检 的同时切 除转 移性肿瘤 ;②对放化疗 治疗不敏感 的单 发性肿 瘤转移 ,估计存 活时间超过 6个月 的患者 ,宜切除转移性肿瘤 ,同时 使用 内固定与骨
骨转移瘤诊疗规范

骨转移瘤诊疗规范一、恶性肿瘤骨转移的临床诊断与治疗(一)概述骨骼是晚期恶性肿瘤最常见的转移部位。
随着抗癌治疗方法的不断改进,晚期癌症患者的生存时间不断延长,患者出现骨转移及骨骼并发症的风险也随之明显增加。
骨转移常见于乳腺癌、肺癌、前列腺癌、胃癌、肾癌、甲状腺癌、宫颈癌、骨及软组织肉瘤等恶性肿瘤。
晚期恶性肿瘤的骨转移发生率:乳腺癌65%〜75%,前列腺癌65%〜75%,鼻咽癌67%〜75%,肺癌30%〜40%,甲状腺癌60%,黑色素瘤14%〜45%,肝癌13%〜41%,肾癌20%〜25%,结直肠癌1%〜7%,胃癌13%,其他头颈癌25%。
多发性骨髓瘤累及骨骼所致的骨病发生率为70%〜95%。
恶性肿瘤骨转移的确切发病机制尚未完全弄清。
癌细胞转移至骨骼导致RANK/RANKL系统的平衡破坏被认为是恶性肿瘤骨转移和骨破坏的主要发病机制。
恶性肿瘤细胞转移到骨骼并释放可溶介质,激活破骨细胞和成骨细胞。
激活的破骨细胞释放细胞因子又进一步促进肿瘤细胞分泌骨溶解介质,从而形成恶性循环。
恶性肿瘤骨转移常导致严重的骨疼痛和多种骨并发症,其中包括骨相关事件(skeletal related event, SREs)。
骨相关事件是指骨转移所致的病理性骨折、脊髓压迫、高钙血症、为缓解骨疼痛进行放射治疗、为预防或治疗脊髓压迫或病理性骨折而进行的骨外科手术等[12]。
骨转移所致的骨骼病变及骨相关事件,不仅严重影响患者自主活动能力和生活质量,而且还威胁患者的生存。
恶性肿瘤骨转移虽然都是肿瘤疾病晚期预后差,但是合理的治疗对患者仍然有积极意义。
止痛药治疗、双膦酸盐类药物治疗、放射治疗、手术治疗等方法均在骨转移治疗中起重要作用。
控制恶性肿瘤骨转移病变,常常需要接受多种方法综合治疗。
因此,深入认识恶性肿瘤骨转移病变、综合治疗骨转移病变可减少骨转移并发症,减少或避免骨相关事件,是改善骨转移患者生活质量的重要策略。
(二)诊断确诊为恶性肿瘤的患者,一旦出现骨疼痛、病理性骨折、碱性憐酸酶升高、脊髓压迫或脊神经根压迫或高钙血症相关症状等临床表现,应进一步检查排除骨转移病变。
脊柱转移性肿瘤患者外科手术治疗效果评价

患者的 F r a n k e 1 分级好转 ,差异有统计学意义 ( P< 0 . 0 5 ) ,治疗半年后 的 E C O G分 级水平也 发 生改善 ,差异有 统计 学 意义 ( P< 0 . 0 5 ) 。结论 根据 患者的临床症状 选择 针对性 的手 术方式能 够有效减 轻脊柱 转移性肿 瘤患者 的疼 痛 ,有
极度扩张 ,肌纤维拉长 或撕 裂 ,尿生殖裂 孔受损松 弛而扩大 , 特别是助产手术分娩所 导致 的损 伤 ,导致维 持子 宫正 常位置 的盆腔深浅筋膜及肛提肌损伤 ,该损伤若未缝 合或缝合不佳 , 或产妇产后过早参加体 力劳 动 ,特别 是重 体力 劳动 ,会 影响 盆底组织张力 的恢复 ,削 弱子宫 支持 力 ,使未 复 旧的大 子宫 不 同程度 的下移… 。治疗子 宫脱垂 的一种传 统手 术方式 即阴 道前后壁修补术 ,其 作用 ( 1 )修补子宫前壁 的 目的是为 了 能够有效地改善患者泌 尿生殖 功能及 促使肛 提肌 功能进 而使 之增强 ; ( 2 )修补子宫后壁 的 目的是为 了能够有效地 改善患 者肛提肌裂 以及增强 肛提肌 的功能 。该修补 术有 效地将 膀胱 以及直肠筋膜进行缝合 ,能够改 善膀 胱 以及 直肠 的膨 出进 而 达到修补 的 目的。进而子宫脱 垂得 到 了有效 地治 疗 ,同时较 好地改善 了应力性尿失禁 。通 过长期 临床治 疗发 现 ,传统 的 修补术存在术后的治愈率较 低 ,复发 率较 高 ,尤 其是 年纪 较 大并且子宫脱垂程度严 重的患者 而言 ,不 但不 能彻底 的缓 解 疾病 的痛苦 ,反而带来更 多的思想负担 。 随着我 国医疗技术 的不断发 展 ,对 于传统 修补术 的缺 陷 也有 了更深入 的了解。经 过不 断探 索和研 究 ,推 出 了一种 新
脊柱肿瘤 PPT课件

良性肿瘤 血管瘤 haemangioma
偶见于脊柱和其他骨骼 侧位片上典型表现 CT扫描(轴位)表现 治疗:观察、即使刮除植骨也会复发、不主张 放疗(神经炎和并发症)
良性肿瘤 血管瘤 haemangioma
瘤样病变 嗜酸性肉芽肿 Eosinophilic Granuloma
预后:孤立型优于多发型 5年生存率分别50%和10% 最常见的脊柱原发性恶性肿瘤 CT、ECT有助于诊断 疼痛部位可以放疗 手术指征:直径>10cm,神经症状,脊柱不稳, 病理骨折,放疗不敏感
原发恶性肿瘤 多发骨髓瘤 Multiple myeloma
原发恶性肿瘤 浆细胞瘤 Plasmacytoma
ห้องสมุดไป่ตู้
鉴别:扁平椎体或颅底凹陷(成骨不全、骨发育不良) 常常影响脊柱(10-20%影响到脊柱,胸椎多见) 有人说10岁以下不用活检 多数自限,支具减轻症状 高度随时间可复原 若进展,刮除或放疗,有全身多处可化疗 鉴别:TB,化脓性骨髓炎,神经母细胞瘤,Ewing,恶 性血液病,圆细胞肿瘤
原发性良性肿瘤和瘤样病变
脊柱肿瘤类别
良性肿瘤 瘤样病变 原发恶性肿瘤 转移性肿瘤 椎管内肿瘤(特有)
原发性肿瘤易发部位
后部结构:成骨细胞瘤,骨样骨瘤 骶骨:脊索瘤,骨巨细胞瘤 前部结构:其余 血液系统肿瘤,Ewing肉瘤:多有其他部位或 系统累及,治疗上必须兼顾. ABC:前后均可
良性肿瘤 成骨细胞瘤 osteoblastoma
转移性性肿瘤
脊柱转移性肿瘤
流行病学:转移/原发=40/1 成骨:前列腺、乳腺、肾、肺(偶尔) 溶骨:肺,消化道 注意:骨髓瘤是最常见的原发肿瘤
SBRT治疗局部脊柱转移瘤的疗效观察

SBRT治疗局部脊柱转移瘤的疗效观察戴东方;余云鹏;阮丽君【摘要】Objective To investigate the efficacy and side effects of Stereotactic body radiation therapy for spinal metastases. Methods 25 patients with Spinal metastases received Stereotactic body radiation therapy. Short-term tumor response and side effects were observed. Results The response rate of pain relief (CR+PR) was 84%. The response rate of the movement capacity improvement was 88%,the skeletal metastases improvement was 80%. No serious side effects were found. Conclusion Stereotactic body radiation therapy can alleviate the pain caused by spinal metastases,improve the living quality evidently.%目的:探讨局部脊柱转移瘤放疗的疗效及不良反应。
方法25例局部脊柱转移瘤患者进行SBRT,观察近期疗效及不良反应。
结果疼痛缓解总有效率84%,体力改善总有效率88%,骨病灶疗效总有效率80%,无严重不良反应发生。
结论 SBRT 治疗脊柱转移瘤能有效缓解疼痛,提高生存质量。
【期刊名称】《中国医药指南》【年(卷),期】2016(014)025【总页数】2页(P1-1,2)【关键词】脊柱转移瘤;立体定向放疗;疼痛缓解【作者】戴东方;余云鹏;阮丽君【作者单位】江苏大学附属医院放疗科,江苏镇江 212001;江苏大学附属医院放疗科,江苏镇江 212001;江苏大学附属医院疼痛科,江苏镇江 212001【正文语种】中文【中图分类】R738.1骨转移瘤继肺癌和肝癌之后,在实体肿瘤转移好发部位中列第三位。
脊柱转移瘤评分 Tomita Tokuhashi ECOG-PS Karnofsky WBB分型 SINS
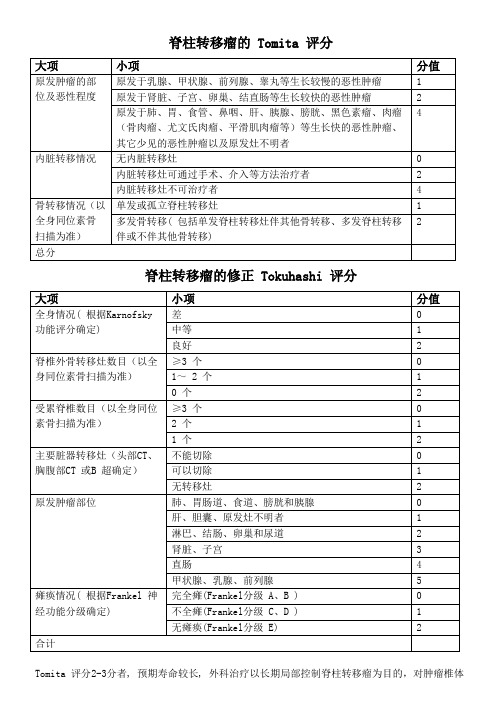
脊柱转移瘤的 Tomita 评分
脊柱转移瘤的修正 Tokuhashi 评分
Tomita 评分2-3分者, 预期寿命较长, 外科治疗以长期局部控制脊柱转移瘤为目的,对肿瘤椎体
采取广泛性或边缘性肿瘤切除术;4-5分者, 以中期局部控制肿瘤为目的, 可行边缘性或囊内肿瘤切除术;6-7分者, 以短期姑息为目的, 可行姑息减压稳定手术; 8-10 分者, 以临终关怀支持治疗为主, 不宜手术。
在Tokuhash i 修正评分系统中, 总分0~8 分、9~11 分、12~15 分, 预示着患者的预期生存时间分别为6月以下、6~12 月、12月以上。
Frankel 神经功能分级:A级,损伤平面以下感觉及运动功能完全消失;B级,损伤平面以下无运动功能,仅存某些感觉功能;C级,损伤平面以下仅存一些无用的运动功能;D级,损伤平面以下存在有用的运动功能,但不完全;E级,感觉、运动及括约肌功能正常。
该分级比较简单,只需要做一般的感觉和运动功能检查就可以完成。
美国东岸癌症临床研究合作组织体能状态评价表(Eastern Cooperative Oncology Group Performance Status, ECOG-PS)
Karnofsky 体能状态评价表
ECOG评分≤ 3,或Karnofsky评分≥ 30,是脊柱转移瘤手术的前提条件。
脊柱转移瘤解剖形态的Tomita分型
脊柱转移瘤解剖形态的WBB分型
脊柱肿瘤不稳定评分(SINS)
(注)以上6个项目积分总和,分值为0-18分。
如总分为0-6分,脊椎稳定;如7-12分,潜在不稳;如13-18分,不稳。
当分值7-18分,建议手术干预。
骨转移瘤外科治疗专家共识
生堡置叠杂志2Q螋玺12月筮22鲞筮12翅£h边』Q丛鲤。
!!盟!垫b丛2Q螋,y鲎122。
理Q:12骨转移瘤外科治疗专家共识中华医学会骨科学分会骨肿瘤学组一、骨转移瘤概述骨骼是除肺和肝脏以外,恶性肿瘤最常见的转移部位,约70%一80%的癌症患者最终会发生骨转移,其发病率约为原发恶性骨肿瘤的35"-40倍,是骨科医生经常遇到的问题。
(一)临床特点骨转移瘤好发于中老年,男女比例约为3:1,多数病例为多发骨破坏。
脊柱、骨盆和长骨干骺端是骨转移瘤的好发部位。
常见临床表现包括:(1)疼痛(500/e-.90%);(2)病理性骨折(5%,-40%);(3)高钙血症(10% ̄20%);(4)脊柱不稳和脊髓、神经根压迫症状(<10%);(5)骨髓抑制(<10%)。
(--)常见骨转移瘤80%以上的骨转移瘤来源于乳腺癌、前列腺癌、肺癌、甲状腺癌和肾癌…(表1)。
表1常见肿瘤骨转移的发生率和预后1.乳腺癌骨转移:发生率高达65%'--75%,这与乳腺癌良好的预后有关。
因为乳腺癌患者发现骨转移灶之后的中位生存期仍长达2年。
所以应采取相对积极的治疗策略。
2.前列腺癌骨转移:与乳腺癌类似,前列腺癌也有很高的骨转移发生率,转移灶多为成骨性,前列腺特异性抗原PsA是重要临床参数,大多数早期前列腺癌具有激素依赖性,因而预后较好。
3.肺癌骨转移:发生率为30%,-,40%,预后很差,1年生存率在5%左右。
4.肾癌骨转移:发生率高达25%,在切除肾脏原发灶后,部分病例的转移性病灶会出现自愈倾向,因此对肾癌骨转移的预防性内固定应采取积极态度。
5.甲状腺癌骨转移:甲状腺癌也容易出现骨转移,病灶溶骨破坏程度往往非常严重,病理性骨折的发生率很高,预防性内固定可有效地预防骨折发生,术后可配合131I内照射或DOI:10.3760/cma.j.issn.0253—2352.2009.12.024通信作者:郭卫,北京大学人民医院骨肿瘤科,100044·1177.·会议纪要·放疗,预后良好。
脊柱转移瘤的立体定向放射治疗
随着肿瘤患者 生 存 时 间 的 延 长,脊 柱 转 移 发 生 率越来越高。 大 约 40% 的 肿 瘤 患 者 会 出 现 脊 柱 转 移 。 [1] 传统常规分割的脊柱姑息性放疗随着随 访 时 间的延长局部控制失败率越来越高[2]。尽管常 规 分 割放疗是脊柱转移 瘤 放 疗 的 基 本 方 式,但 其 靶 区 适 形 性 和 精 确 性 都 较 差 ,治 疗 常 受 到 脊 髓 受 量 的 限 制 , 往往 难 以 达 到 满 意 的 疗 效。立 体 定 向 放 射 治 疗 (SBRT)联合先进的 逆 向 计 划 算 法 和 图 像 引 导 技 术
大型 回 顾 性 研 究 表 明 不 论 是 在 首 次 放 疗、再 程 (次 )放 疗 还 是 术 后 放 疗 中 ,相 较 于 常 规 分 割 放 疗 ,脊 柱转移瘤 SBRT 具有 更 持 久 的 局 部 控 制、更 长 的 无 进展 生 存 期 (progression-freesurvival,PFS)和 约 70%~90% 的 疾 病 缓 解 率[12-14]。SBRT 还 可 以 缓 解 肿瘤硬膜 外 扩 张 导 致 的 脊 髓 压 迫 。 [15] 最 近 两 项 前 瞻性研究 均 认 为 脊 柱 转 移 瘤 SBRT 是 可 行 且 有 效 的,可以作为某些脊柱转移患者的一线治疗 ,特 [16-17]
Abstract Duetothedevelopmentofcomprehensivetreatmentofmalignanttumor,thelifeexpectancyofpatientswithspinalmetastasesisprolonged.Toimprovethelocalcontrolrateofspinal metastaseshasbecomethefocusofclinicalattention.Stereotacticbodyradiotherapy(SBRT),whichuseshighlyconformaltreatmentplanningtechniquescoupled withimage guidedtechnology,hasenabledthesafedeliveryoftumor-ablativedosesofradiotherapy.Atpresent,moreandmoreSBRTtechnologyisusedinthetreatmentofspinalmetastases.Theneurologic,oncologic,mechanical,andsystemic(NOMS)frameworkhas beendevelopedasatooltoaidinthedeterminationoftheoptimaltreatmentofspinalmetastases,incorporatingradiosurgery, separationsurgery,stabilizationtechniques,andconventionalradiation.SpineSBRT canprovideahighlikelihoodofdurable tumorcontrolwithverylow ratesofserioustoxicity,andcarefulattentionshouldbepaidtodoseconstraintsoforgansat risk.Here,somesuggestionsonSBRTofspinalmetastasesinNOMSwereinterpretedtoprovidereferenceforclinicaltumorradiologists.
转移性脊柱肿瘤评估与治疗
转移性脊柱肿瘤部位
胸椎 70% 腰椎 20% 颈椎 10%
脊柱转移性肿瘤的预后(美国2007年统计)
1年存活率48% 5年存活率为1.5%
治疗目标
治愈孤立转移性肿护神经功能 维持脊柱生物力学稳定 提高生存时间
术前评估和分型-细致
脊柱转移性肿瘤的发展趋势
人口老龄化 原发肿瘤更好的辅助治疗 肿瘤患者生存时间的延长 更多肿瘤患者出现脊柱转移
病理生理
血源性播散:
Batson’s 丛 癌栓播散
直接侵犯
经脑脊液播散
转移性肿瘤的来源
乳腺 (30.2%) 肺 (20.3%) 血液系统 (10.2%) 前列腺 (9.6%) 泌尿系统 (4%)
脊柱转移性肿瘤的评估与治疗
脊柱肿瘤——概述
原发性脊柱肿瘤 发病率比较低
转移性脊柱肿瘤 是原发性脊柱肿瘤的20倍
流行病学
新发生肿瘤患者 120万/年 40% 患者有脊柱转移
10-20%脊柱转移的患者出现神经学症状 20%恶性肿瘤患者首先发现脊柱转移
White AP, Kwon BK, Lindskog DM, Friedlaender GE, Grauer JN. Metastatic disease of the spine. J Am Acad Orthop Surg. 2006 Oct;14(11):587-98.
皮肤 (3.1%) 未知来源(2.9%) 结肠(1.6%) 其它 (18.1%)
Gokaslan ZL, York JE, Walsh GL, McCutcheon IE, Lang FF, Putnam JB Jr, Wildrick DM, Swisher SG, Abi-Said D, Sawaya R. Transthoracic vertebrectomy for metastatic spinal tumors. J Neurosurg. 1998 Oct;89(4):599-609.
唑来膦酸联合放疗治疗脊柱转移瘤
为 癌 症 骨 转 移 的新 标准 治 疗 0 。课 题 组 2 0 0 7年 1月~ 0 0 2 1
年 1 月应 用 唑 来 膦酸 联 合 放 疗 治疗 脊 柱转 移 瘤 患 者 5 2 6
例 , 得 了 良好 的效 果 , 报 告 如 下 。 取 现
作 者单 位 : 上 海 交 通 大 学 附属 第 人 人 民医 院 骨 科 , 海 2 03 ; 肃 1 上 0 2 32甘 省 肿瘤 医 院放 疗 科 , 肃 兰 州 7 0 5 ; 甘 3 0 0 3兰 大 学 第 一 医 院 骨 科 , 肃 H 甘
痛 及 改 善 活 动 能 力 效 果 。结 果 治 疗 结 束 时唑 来 瞵 酸 联 合 放 疗 组 与 单 纯 唑 来 膦 酸 组 止 痛 效 果 差 异 有 显 著 性 ( < . , 唑 来 膦 酸 联 合 放 疗 组 与 单 纯放 疗 组 止痛 效果 差 异 无 显 著 性 ( > .5)随 访 2个 月 后 唑 来 膦 酸 联 P 00 但 5) P0 0 ; 合 放 疗 组 止 痛 效 果及 活 动 能力 改善 均 较 单 纯 放 疗 组 及 单 纯 唑 来 膦 酸 组 明显 , 异 有 显 著 性 ( < . 。 结 论 差 P 0 5) 0 唑 来 膦 酸联 合放 疗 治 疗 脊 柱 转 移瘤 疗 效 优 于 单 纯 放疗 或单 纯 唑来 膦 酸 治 疗 , 明 显提 高 患者 疼 痛 缓 解 率 , 可 延
生 物 骨 科 材 料 与 临 床 研 究
1 6
do : 0 3 6 .s 1 7 — 9 2 2 11 5.0 i1 . 9 i n. 6 2 5 7 . 0 . 0 5 s 0
OR THOP DI BI ME AE C O CHANI M A RI S AND C LI CAL CS TE AL NI ST UDY
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
脊柱转移瘤的治疗原则Algorithms and Planning in Metastatic Spine Tumors (Page 53-61)脊柱转移瘤通过椎体破坏或侵略和压迫脊髓马尾引起脊柱支撑功能损伤。
因而转移性脊柱肿瘤能引起剧烈疼痛,瘫痪,或日常生活活动能力(ADL)降低。
同样,因为在脊椎发现转移灶提示患者存在全身疾病,其预期寿命和治疗方案的选择都受到了很大限制。
因此,治疗上主要是对症,治疗的主要目标是缓解疼痛,防止瘫痪和改善生活活动能力。
在各种治疗策略中,在治疗初始就要考虑是否要进行手术。
在一些特定患者中,手术能实现患者疾病的长期局部控制。
本文讨论了对脊柱转移性肿瘤治疗方法,以及手术治疗指征的掌控和选择。
转移性脊柱肿瘤治疗策略的原则如果有癌症病史的患者发现有转移性脊髓损伤,则应该怀疑原肿瘤复发,但必须经病理确认。
对脊柱转移性瘤需进行多学科综合治疗,可能的话,患者先前肿瘤治疗的医师也应参与制定其治疗方案。
即使症状可能暂时改善,治疗的目标应该着眼于长期,应结合考虑肿瘤进展以及一般情况恶化等情况。
如果原发灶不明,则对疼痛和瘫痪进行治疗的同时,应及时明确原发病灶性质。
引发脊柱转移瘤的原发肿瘤依发病率排序为:在男性中为-肺癌,前列腺癌,肾癌,肝癌,胃癌,女性中为-乳腺癌、肺癌、子宫癌、甲状腺癌、结肠癌、胃癌。
脊柱转移瘤的原发病灶为消化道癌时,大多数患者已有相应癌症治疗史。
而有的转移癌相应的原发肿瘤有时不确定。
在这种情况下,予行胸部,腹部和骨盆CT,以及血清肿瘤标志物是很重要的,以寻找可能存在的肿瘤,如男性的肺癌和肾癌,老年男性的前列腺癌,女性的乳腺癌和肺癌。
同时,也应排除一些可能的血液病,如多发性骨髓瘤和恶性淋巴瘤。
如果原发癌未知,则需对新的病灶进行单个或多个部位活检。
当原发病灶性质明确,医师应评估其治疗方式。
转移性脊柱肿瘤的治疗方法包括激素治疗或化疗作为全身治疗,以及放疗,支持治疗,或局部手术治疗。
治疗肿瘤学家和放射师共同评估肿瘤病理,判断肿瘤辅助治疗的敏感性,结合病人的一般状况及预期生存,结合这些情况选择相应治疗方式。
治疗处理应及时给予。
脊柱转移瘤的手术指征目前,常见的手术指征有:脊柱不稳定引起的疼痛和/或瘫痪脊髓侵犯引起的疼痛和/或瘫痪对辐射抵抗的癌症引起的疼痛持续抗痛无法保守治疗病变位于局部,至少1年预期寿命患者,为病变局部的长期控制予手术哈林顿(Harrington)的分类评估手术指征是众所周知的。
分类包括五类:一期:无明显的神经受累二期:椎骨受累但无明显的椎体塌陷或脊柱不稳定三期:有严重的神经功能损害,但椎骨无明显受侵四期:椎体塌陷并伴有不稳定造成的疼痛,但无严重神经功能损害五期:椎体塌陷并伴有严重神经功能损害哈林顿认为,1,2和3期应进行保守治疗,4或5期需要手术干预。
3期的患者当神经系统可能进一步退化或瘫痪无改善的情况下,有时需接受手术治疗。
因此,骨受累是评估手术指征的一个重要因素。
手术指征1:脊柱不稳定引起的疼痛和/或瘫痪即使在今天,手术仍被认为是脊柱不稳定造成的疼痛和瘫痪最有效的治疗方式,因为其他治疗方式无法立即缓解相应的症状。
然而对这一指征尚有没有明确的证据支持。
Kostuik的六柱理论经常用于评价脊柱的稳定性。
kostuik分脊椎成六柱,包括椎体十字分割的四柱,和后部的两柱,并提出肿瘤占三柱或更多时会出现脊柱不稳,而当肿瘤累及五个或更多柱时,脊柱不稳更加严重。
他还提出,椎体塌陷角为20°或更大时为脊柱不稳(图1)。
这种分类是一种有用的准则,但也并非适用任何情况,因为有事肿瘤可能侵犯三或更多的部分,而不引起症状。
图1.评估脊柱不稳定。
A:按照六柱理论,肿瘤累及少于2柱时,认为脊柱稳定,肿瘤累及3柱以上时,认为脊柱不稳定。
B:当椎体塌陷引起成角畸形大于20°时,认为脊柱不稳定手术指征2:肿瘤累及骨而没有脊柱不稳定或塌陷当肿瘤侵袭脊髓引发疼痛或瘫痪,则需要在24小时内进行彻底减压,否则将会彻底瘫痪而无法恢复。
因此,在对这种情况进行了一些急诊手术方式(如先前的椎板切除术和现在常用的后路减压固定术)。
而对于迅速进展的瘫痪(即活动能力逐日损伤直至完全瘫痪),手术可能暂时缓解瘫痪,但这种病人通常在术后几天或1-2周内复发。
报道声称紧急的放疗也是有效的方法。
脊髓麻痹不再作为行急诊手术的绝对指征,但仍作为治疗的选择之一,因为其他治疗方式的选择很有限。
手术切除的直接减压的有效性已经证明了一项随机,对照研究比较单纯放疗加手术治疗。
在一项随机对照研究中得出,手术减压+放疗的效果优于单纯放疗。
手术指征3:由放疗抵抗癌症引起的疼痛在过去,人们认为放疗在80%到90%的癌症中均有效,因此放疗一直作为治疗脊柱转移癌的首选,而部分对放疗抵抗肿瘤引起的疼痛也通常被排除在手术指征之外。
然而最近依赖,人们对辅助治疗的敏感性给予了更多关注,用对放疗抵抗肿瘤引起的疼痛已成为外科的一个重要指征。
特别是肾癌,现在通常在减瘤手术后的再予干扰素治疗或放疗。
手术指征4:持续疼痛保守治疗无效随着近年来疼痛控制方式的改进,包括麻醉性镇痛药,手术已不同以往一样开展的那么多。
现在只有在持续疼痛保守治疗无效时才作为手术的指征。
手术指征5:肿瘤长期局部控制在临床实践中,只有极少数患者适应长期局部控制的指征,因为这些患者必须为病变位于局部和有至少1年预期寿命等条件。
而如能实行肿瘤整块切除,这些病人能达到患者的长期存活以及实现良好的ADL水平和肿瘤局部控制。
因此,患者对这个指征的把握掌控比其他指征更重要。
脊柱转移瘤手术的局限性对于符合手术指征的患者而言,并不是所有的情况下手术都能作为最佳选择。
因为手术本身涉及显着的并发症。
只有在患者符合以下条件时,手术才能是推荐的治疗方式。
1.一般条件脊柱转移瘤患者术后会出现明显的并发症,因此在术前和术后全面评估病人一般情况是很重要的。
患者有足够的健康状况能够耐受全身麻醉以及积极心理状态,是进行手术最基本的要求。
2.预期寿命脊柱转移患者生存期的估计取决于肿瘤的整体负荷和进展速度,而不是单纯局部的情况。
因此,原发癌的自然病程是一个非常重要的因素。
预测肿瘤预后,评估其他治疗方式(包括辅助治疗)的敏感性也尤其重要。
目前,如果患者的预期生存率是3-6个月或更长的时间,则手术一般可以作为治疗计划的一部分。
3.其他选择标准对于以下几种病人,我们认为手术治疗的效果轻微(包括ADL功能):(1)无瘫痪,对口服麻醉性镇痛药有效的患者;(2)放疗高度敏感的患者;(3)非常快速的进展或Frankel脊髓损伤分级A级或B级的严重麻痹患者;对于这种病人,手术只能暂时缓解,瘫痪的进展无法控制。
转移性脊柱肿瘤的外科手术方式及其选择转移性脊柱肿瘤的外科手术可以分为切除手术(即完全切除椎体或肿瘤,随后利用脊柱器械或植入物重建椎体)(图2),和姑息手术(即后路减压内固定,以缓解疼痛或麻痹)(图3)。
手术操作包括肿瘤的分块切除,如病灶内切除或减瘤切除(图2A),以及对累及椎体的整块切除(见图2b)。
前者的操作通常是在颈椎肿瘤的前路进行,而在胸腰椎可以行前路,后路,联合入路的方法。
而整块切除,包括边缘切除(即沿肿瘤外的假包膜层切除)和广泛切除(把肿瘤周围的健康组织作为边界切除肿瘤)。
图2:A:病灶内切除或减瘤术。
B:椎体的整块切除对于病变累及单个椎体而有预后良好或病变富血管的患者,尤其要考虑行整图3:后路减压内固定块切除。
而姑息手术包括后路椎板切除减压,如可能的话,尽可能得切除肿瘤,并于后方使用器械固定。
这个操作并不一定需要直接朝向肿瘤的入路。
姑息手术适用于那些病灶位于胸腰椎并且预后差的脊柱转移瘤患者,而且最常见为急诊进行。
这些手术方式是根据病变的定位以及患者的预期寿命而选择的。
肿瘤切除术是针对于病变累及单个椎体(或偶尔两相邻椎骨)且预计生存期1年或更长的时间,目的是对病变实现长期局部控制。
另一方面,姑息手术通常适用于转移灶涉及两个或两个以上多节段椎体,或单椎体转移瘤患者预测生存期少于1年。
预测脊柱转移瘤预后在治疗前评估预后存在困难,但也很重要,因为它有助于确定治疗方式(尤其是否选择手术)。
原发癌的自然病程是影响预后最重要的因素。
原发性肿瘤根据肿瘤的TNM分期(TNM分期),大多数原发肿瘤的预后可以进行大致评估。
而不同于原发肿瘤治疗后症状复发可以用于评估预后,脊柱转移引起的症状却不足以作为评估生存期的依据。
脊柱转移瘤的外科手术存在风险和并发症,这些用于预测术后的预后是不可缺少的。
此外,使用不同治疗方式达到的功能恢复(ADL 即水平)也会在很大程度上受预期生存期的影响。
预测预后有各种评估系统。
最初时使用核素骨显像进行分期。
Citrin和同事以及Swenerton和同事使用了骨转移的数量进行分期。
Yamashita和同事开发了一种基于骨转移分布的分期方法;然而,骨转移的程度和生存时间之间没有直接的关系,而报道称,内脏器官是否存在转移对同生存时间的影响比骨转移的分布更大。
根据原发病灶的病理或是否存在重要内脏转移等单一因素评价的生存期存在不足。
因此,逐渐提出了术前评估脊柱转移癌患者预后的评分系统。
这些评分系统包括多个影响生存并且比较容易评估的临床因素。
术前评估脊柱转移瘤预后的评分系统(Tokuhashi评分)该脊柱转移瘤术前评价预后的评分系统包括六个认为能影响生产时间的因素:病人的一般情况、椎管外骨转移灶的数目,在椎体转移灶的数量,对主要内脏器官的转移,肿瘤原发部位、和瘫痪程度。
预测预后是根据预后标准得出的总评分(表1)。
这六个参数相对易于评评估,并在临床能方便获取。
作者回顾性评估这些预后指标,并得出总得分少于等于8分意味着生存期小于6个月,得分9到11分表示生存期为6个月或更长,得分高于12分表示生存期长于1年。
通过这些标准,作者对得分低于8分的患者给予保守治疗或姑息性手术治疗,对于病灶累及单椎体得分高于12分以及结合病灶情况选择部分9-11分之间的患者给予病灶切除术(图4)。
对246例患者进行回顾性分析检测这些标准的可信度时,得分在8分以内的患者有%的生存期短于6个月,9-11分的患者有%生存期长于6个月,12分以上的患者有%生存期长于1年。
各预后指标均与患者生存期有很高的一致性,在246例患者中其一致率为%(表2)(图5)。
这个评分系统已在全球得到了广泛应用,许多作者证实了它的实用性。
此外,也有不同的研究者基于类似评分系统开发了许多预测方法,并报告了这些评分系统的实用性。
对脊柱转移瘤的外科治疗策略系统(Tomita评分)因为术前评估脊柱转移瘤预后的评分系统(Tokuhashi评分)的各项标准并不是按照统计指标(如危险比HR)进行加权,Tomita和同时明了一种新的评分系统,在原系统中排除了“瘫痪状态”这一标准,并将系统调整对应到更多样的治疗选择上。
