巨噬细胞活化综合征诊治进展课件
巨噬细胞活化综合征诊治进展培训课件

由Th2型细胞因子诱导产生表现较低的抗原呈递能力,分泌抑制性 细胞因子下调免疫应答,减少促炎细胞因子的分泌,同时增加清道夫 受体的表达,参与终止炎症,可导致病原体和肿瘤的免疫逃逸
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
临床表现
• 临床表现轻重不等,变化急剧,1周内甚至更短时间内可出 现多脏器衰竭状态。
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
2.MAS相关基因 • 穿孔素蛋白基因 • MUNC13-4基因 • 干扰素调节因子5基因
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
3、噬血巨噬细胞表型 • M1型巨噬细胞:
由细菌或其产物脂多糖和IFN-γ等诱导产生;有较强的抗原呈递能 力,可直接吞噬和杀伤病原微生物和肿瘤细胞,分泌促炎性细胞因子 和趋化因子参与正向免疫应答,发挥免疫监视功能
英夫利西单抗),M-CSF
毒、环曲病毒属、大肠杆菌、沙门
金制剂,吗尼氟酯,甲氨蝶呤,青 氏菌、肠球菌、结核、内脏利氏曼
霉胺,万古霉素,
病及杰氏肺囊虫
自体干细胞移植,
肠道外静脉脂营养
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
发病机制
1、淋巴细胞功能缺陷与巨噬细胞异常活化
• 重症MAS预后差,病死率达20%-60%。 • 早期临床表现常类似原发疾病活动,或似重症败血症表现
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
常见临床表现
• 1、不可缓解的高热:常为弛张热或稽留热, 常是首发症状; • 2、肝脾增大, 淋巴结增大; • 3、肝功能急剧恶化:可以表现为恶心、呕吐、பைடு நூலகம்疸及肝酶
噬血细胞综合征HPS_PPT幻灯片
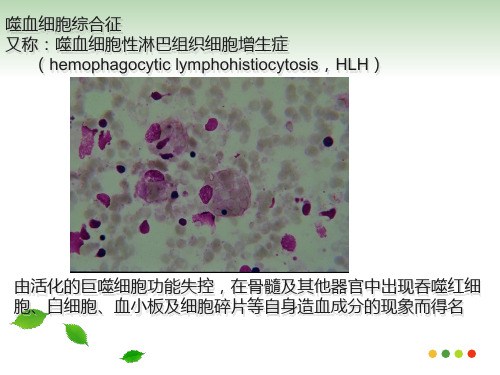
(hemophagocytic lymphohistiocytosis,HLH)
由活化的巨噬细胞功能失控,在骨髓及其他器官中出现吞噬红细 胞、白细胞、血小板及细胞碎片等自身造血成分的现象而得名
一.典型病例分享 二.HLH的早期诊断 三.HLH的发病机制 四.HLH的鉴别诊断 五.HLH的治疗原则
的升高和纤维蛋白原水平的下降; 噬血细胞现象在疾病早期很少见到,而常见于疾病的进展期; 最具诊断意义的检查是血清可溶性CD25水平的升高和NK细胞活性的下
降。 前者提示T细胞活化,后者与疾病的发病机制有关。
二、HLH的早期诊断 HLH-2004方案
二、HLH的早期诊断 一项对65例HLH的回顾性研究表明, HLH从最初发病到诊断的中位时间是3.5个月。 在诊断之初, (1)发热和脾大见于约3/4的患者, (2)两系血细胞下降、高甘油三酯血症和铁蛋白>500ug/L见
于约1/2 (3)而低纤维蛋白原血症仅分别见于l/4 (4)噬血现象仅分别见于1/3 (5)sCD25的升高和NK细胞活性下降可见于所有患者
三、HLH的发病机制
三、HLH的发病机制 主要的病理生理包括两个方面 (1)T淋巴细胞和巨噬细胞的过度增殖和活化 (2)细胞因子风暴的形成
HLH的一系列临床表现的形成原因: (1)IL-1、IL-6、TNF-α引起持续性发热 (2)高浓度TNF-α和IFN-γ、噬血现象造成血细胞减少症 (3) TNF-α的增加引起脂蛋白活性下降并最终造成高甘油三酯血症 (4)活化的巨噬细胞表达大量纤维蛋白溶解酶原活化因子导致低纤维蛋白原血
家长口述青医附院的治疗过程 骨穿骨髓见噬血现象,血培养阳性(具体结果不清),送血标本去北 京相关基因检查,结果未回。给美罗培南和丙种球蛋白抗感染,地塞 米松qd21天和依托泊苷(足叶乙甙,VP16)5次(01-20、01-27、 01-31、02-04、02-07)化疗,谷胱甘肽、甘草欣等保肝治疗,输 注血浆、红细胞、白蛋白等支持治疗。住院21天治疗后转氨酶恢复至 76、59,具体治疗经过待病例带来后再议。出院诊断:肺炎、败血 症、噬血细胞综合征。
噬血细胞综合征发病机制、诊断和治疗ppt课件

2000年美国CDC收录的感染相关HLH文献报道
真菌 Aspergillus sp. Candida albicans Cryptococcus neoformans Histoplasma capsulatum Penicillium marneffei Pneumocystis carinii Trychophyton beigelii
STX11 6q24
Syntaxin-11 -20% 3
CTL Monocyte
Perforin
Membranolytic protein expressed in the cytoplasmic granules of cytotoxic T cells and NK cells.
Responsible for the translocation of granzyme B from cytotoxic cells into target cells; granzyme B then migrates to target cell nucleus to participate in triggering apoptosis.
病因分类
原发性HLH(家族或遗传性HLH) 继发性HLH,又称反应性噬血细胞综合征(RHS) ➢ 感染相关HLH:病毒(尤其EBV)、细菌、真菌、原虫等 ➢ 恶性肿瘤相关HLH:尤其T细胞淋巴瘤 ➢ 胶原血管病相关HLH
HLH
Familial Hemophagocytic Lymphohistiocytosis (FHLH) – Primary HLH Infection Associated Hemophagocytic Syndrome (IAHS) – Secondary HLH(SHLH) – VAHS
巨噬细胞活化综合征与幼年特发性关节炎 MAS and SOJIA课件

组织病理学特征
单核巨噬系统活化,大量增生, 细胞内有吞噬血细胞现象
Histopathological Feature
流行病学特征
发病率及流行病学情况不清楚。 可能比认为的更常见。
文献中已有大约100例报道。
在SOJIA中更易于并发,但也可发生于其他儿童风 湿性疾病,如SLE。 SOJIA中以男孩多见。 常并发于早期疾病活动时。
基因 获得
家族性
免疫缺陷
感染
SOJIA
T淋巴细胞和巨噬细胞 增生、活化
IL-1,IL-6,TNF 诊断 临床表现 预后
治疗
鉴别诊断
疾病的活动或复发
感染
药物的副作用
治 疗
MAS 是全身性JRA的一种严重的致死性并发 症,进展快速,死亡率高。因此早期诊断,立即 治疗并产生快速的临床反应是非常重要的。
Griscelli综合征 (GS) X连锁淋巴细胞综合征 (XLP)
获得性HLH
外源性因素(感染、毒素) 感染相关的吞噬血细胞综合征(IAHS) 内源性因素(组织损伤、代谢产物) 风湿性疾病 巨噬细胞活化综合征(MAS) 恶性病
发病机理
T淋巴细胞和巨噬细胞 的活化、增生
肝、脾、淋巴结及骨 髓
细胞因子瀑布
发病诱因
无诱因 潜在疾病的突发 病毒感染 阿斯匹林或其他NSAIDs 金制剂的二次注射 柳氮磺胺吡啶 MTX D-青霉胺
HLH及相关状态的分类 (2005)
遗传性HLH
家族性HLH((Farquhar 病) 已知的基因缺陷(穿孔素perforin,munc13-4, 突触融合蛋白11) 未知基因缺陷 免疫缺陷综合征 Chédiak-Higashi 综合征 (CHS)
噬血细胞综合症PPT课件

2020/7/7
.
1
定
义
• 噬血细胞综合征(HLH)被认为是一种单核巨噬 系统反应性增生的组织细胞病,主要是由于细胞 毒杀伤细胞(CTL)及NK细胞功能缺陷导致抗原 清除障碍 ,单核巨噬系统接受持续抗原刺激而过 度活化增殖,产生大量炎症细胞因子而导致的一 组临床综合征。噬血细胞综合征主要表现为发热 、脾大、全血细胞减少、高甘油三酯、低纤维蛋 白原、高血清铁蛋白,并可在骨髓、脾脏或淋巴 结活检中发现噬血现象。
力改变及抽搐,亦可有局部神经系统体征。 • 肺部可为淋巴细胞或巨噬细胞浸润,与感染鉴别较困难。 • 常见的死因为出血、感染、多脏器功能衰竭及DIC等 。
2020/7/7
.
5
2.继发性噬血细胞综合症
• 感染相关性噬血细胞综合征
• 肿瘤相关性噬血细胞综合征
• 巨噬细胞活化综合征
2020/7/7
.
6
感染相关性噬血细胞综合征
2020/7/7
.
15
治疗
• 家族性噬血细胞综合征预后差,疾病进展 迅速,建议尽早行骨髓移植术
2020/7/7
.
16
治疗
• 继发性噬血细胞综合征的治疗较为复杂 • 一方面必须针对原发疾病治疗,例如血液/淋巴系统肿瘤
需行化疗,感染相关噬血细胞综合征需抗感染治疗 • 在原发病治疗的同时应使用噬血细胞综合征治疗方案来控
2020/7/7
.
2
病
因
• 噬血细胞综合征主要分为原发性(遗传性 )及继发性。
• 前者为常染色体隐性遗传或X连锁遗传,存 在明确基因缺陷或家族史。
• 后者可由感染(主要为EB病毒感染)、恶 性肿瘤、自身免疫性疾病、药物、获得性 免疫缺陷(如移植)等多种因素引起。
噬血细胞综合征治疗进展

髓、 脾或淋巴结可见噬血细胞, 但无恶性表现。 !"# 的诊断需满足上述 0 条标准。血清铁蛋白和乳酸脱 氢酶增高也提示 !"# 诊断。家族性 !"# 诊断尚需依赖阳性 家族史或近亲婚配。应当指出, 有些病例的表现与上述标准 并非完全一致, 一些不典型的表现可能反映出本病的多基因 缺陷。新生儿起病或以脑膜受累为主者发热可不明显, 血细 胞减少、 高三酰甘油血症及低纤维蛋白原血症也往往与内脏 受累程度有关。起病时脾大常不显著。此外, 起病时并非总 能找到噬血细胞, 连续行骨髓检查可能有助于诊断。也可考 虑从其他器官获得标本, 应用细针对脾脏抽吸活检常能找到 噬血细胞; 肝脏组织学所见如类似于慢性持续性肝炎亦支持 !"# 诊断。脑脊液如见单个核细胞增多亦支持 !"#。所有患 儿均应在起病时和骨髓移植前进行 -@ 细胞活性检查。 四、 鉴别诊断 最容易混淆的是家族性与继发性 !"#, 特别是与病毒相 关性 !"# 的鉴别, 因病毒感染不但与病毒相关性 !"# 有关, 家族性 !"# 患者也常有病毒感染, 而且家族性 !"# 也常由病 毒感染而诱发。家族性 !"# 为常染色体隐性遗传病, 常问不 到家族史, 更增加了诊断的难度。一般认为, * 岁前发病者多 提示为家族性 !"#, 而 7 岁后发病者则多考虑为继发性 !"#。 * 3 7 岁发病者则要根据临床表现来判断, 如果还难肯定, 则应 按家族性 !"# 处理。其次要与恶性组织细胞病 ( 恶组) 鉴别, 两者在骨髓片上很难鉴别, 但 !"# 较恶组常见。但如临床上 呈暴发经过、 严重肝功能损害、 骨髓组织细胞恶性程度高, 特 别是肝、 脾或其他器官发现异常组织细胞浸润, 则先考虑为恶 组, 否则应诊断为 !"#。
巨噬细胞活化综合征护理课件
康复计划调整
根据患者的实际情况,及时调整康复计划,以确 保康复效果。
康复训练的实施与监督
康复训练指导
根据康复计划,对患者进行具体的康复训练指导,包括运动方式、 运动量、注意事项等。
康复训练监督
对患者的康复训练过程进行监督,确保患者按照指导进行正确的康 复训练。
控制基础疾病
对于存在免疫系统疾病、感染 性疾病等基础疾病的患者,应 积极治疗和控制,避免病情恶化。
日常保健与注意事 项
监测病情
家长应密切关注孩子的病情变化,如 出现发热、关节疼痛、皮疹等症状应 及时就医。
遵医嘱治疗
按照医生的建议使用药物好的生活习惯
保证充足的睡眠时间,避免过度疲劳 和情绪波动,保持心情愉悦。
05
巨噬细胞活化综合
征的预防与保健
预防措施与建议
预防感染
保持室内空气流通,避免接触 感染源,注意个人卫生,增强
免疫力。
健康饮食
保持均衡饮食,多摄入富含维 生素、矿物质和抗氧化物质的 食物,减少高热量、高脂肪食 物的摄入。
适量运动
根据个体情况选择合适的运动 方式,如散步、游泳、瑜伽等, 以增强体质和免疫力。
预防感染
严格执行消毒隔离制度, 定期对病房进行空气消毒, 加强口腔、皮肤等基础护理。
预防出血
注意观察患者是否有出血 倾向,如牙龈出血、皮肤 瘀斑等,及时采取止血措施。
处理并发症
如患者出现呼吸困难、高 热等症状时,应及时报告 医生并协助处理,确保患 者安全。
03
巨噬细胞活化综合
征患者的心理护理
心理状态评估
增强免疫力
川崎病合并巨噬细胞活化综合征的诊治进展
川崎病合并巨噬细胞活化综合征的诊治进展川崎病(Kawasaki disease,KD)是一类主要累及冠状动脉的中小血管炎,多见于5岁以下儿童,未经治疗的KD患儿其冠状动脉并发症的发生率约25%,目前经过大剂量静脉内丙种球蛋白注射(intravenous immunoglobulin,IVIG)治疗后其冠状动脉并发症的发生率明显降低,为3%~5%[1,2,3]。
但近年来,重症KD患儿日益受到临床关注,其中巨噬细胞活化综合征(macrophage activation syndrome,MAS)作为一类罕见且严重的KD并发症,其对临床诊治提出了新的挑战[4,5]。
MAS是儿童全身炎症性疾病的严重并发症,主要见于全身型青少年特发性关节炎(systemic juvenile idiopathic arthritis,sJIA),属于继发性噬血细胞性淋巴组织细胞增生症(secondary hemophagocytic lymphohistiocytosis,sHLH)的特殊类型。
为了与感染、恶性肿瘤等相关sHLH相区分,国际上将之定义为风湿免疫相关性sHLH。
风湿免疫性疾病并发MAS的病理生理普遍认为是由于NK细胞及细胞毒T淋巴细胞的功能缺陷,导致T细胞及巨噬细胞过度活化,释放大量细胞因子,从而引起一系列炎症反应及组织器官损伤的过程。
目前国内外对KD合并MAS的报道较少,其发病机制尚不明确,临床诊治也无明确的治疗规范,本文拟对KD合并MAS的临床诊治进展做一综述。
1 KD合并MAS的诊断标准由于2009年HLH诊断指南对KD合并MAS的诊断敏感度和特异度均较低,2016年sJIA并发MAS的诊断指南在诊断KD合并MAS 的特异度及敏感度也尚未得到证实[4]。
故国内学者一般以同时符合KD 的诊断标准[6,7]且满足国际HLH协会制定的2004 HLH标准[8]作为KD 合并MAS诊断标准[9]。
关于KD的诊断标准不再赘述,合并MAS的诊断为满足以下8条中5条即可临床诊断:(1)发热,最高体温>38.3 ℃;(2)脾大;(3)血细胞减少(两系或三系):Hb<90 g/L(新生儿<4周,Hb<100 g/L),PLT<100×109/L,嗜中性粒细胞<1×109/L;(4)高甘油三酯血症(空腹>3.0 mmol/L)和(或)低纤维蛋白原血症(<1.50g/L);(5)骨髓检查/活检或脾、淋巴结、肝脏发现噬血细胞;(6)NK细胞活性降低或完全缺乏;(7)血清铁蛋白>500 ng/mL;(8)可溶性CD25(IL-2受体)增高。
噬血细胞综合征诊治进展PPT
2009年修订标准
(1)分子生物学诊断符合HPS或X-连锁淋巴组织增 生综合征( XLP)
(2)以下指标4条中至少符合3条:
1. 发热 2. 脾大 3. 血细胞减少≥ 2系 4. 有肝炎表现
(3) 以下指标4条中至少符合1条:
1. 骨髓,脾或LN中发现噬血现象 2. 铁蛋白升高 3. sCD25升高 4. NK细胞活性降低或缺失
HLH分类
• 原发性
– 家族性/遗传性 – 免疫缺陷综合征相关性 – Chediak-Higashi 综合
征, Griscelli 综合征, x性联淋巴细胞增生综 合征 – 多1岁以内发病
HLH分类
• 继发性
– 感染
• 病毒: EBV,CMV • 细菌 • 真菌 • 原虫
– 恶性肿瘤
• 淋巴瘤
– 风湿病(也称为巨噬细胞活化综合征,MAS)
符合HLH的分子诊断(PRF1, UNC131A, 或 XIAP)
符合以下临床和实验室标准(5/8)
1. 发热 2. 脾大 3. 血细胞减少≥ 2系 4. 高甘油三脂血症和/或低纤维蛋白原血症 5. 铁蛋白升高 6. CD25升高 7. NK细胞活性降低或缺失 8. 骨髓,脾或LN中发现噬血现象
临床表现
——神经系统
Fig. A 1-year-old girl with HLH with CNS involvement
临床表现
——其他脏器 • 24例儿童风湿病合并HPS患者中
– 50%肺受累 – 42%心脏受累 – 16%肾脏受累
Rheumatology (Oxford) 2001; 40: 1285–1292.
风湿病相关MAS的治疗药物
药物 环孢素 阿那白滞素 依那西普
噬血细胞综合症PPT课件
诊
断
• 1.符合HLH的分子诊断:PRF1、UNC13D、 Munc18-2、Rab27a、STX11、SH2D1A或 BIRC4等基因突变
诊
• 发热
断
• 满足以下8条标准中的5条即可确诊:
• 脾大
• 血细胞减少:血红蛋白<90g/L(新生儿:血红蛋白<100g/L),血小
板<100×10/L,中性粒细胞<1.0×10/L;
肿瘤相关性噬血细胞综合征
• 急性白血病、淋巴瘤、精原细胞瘤等可在 治疗前、中、后并发或继发噬血细胞综合 征。由于原发病可能较为隐匿,特别是淋 巴瘤患者,故极易将其误诊为感染相关性 噬血细胞综合征 。
巨噬细胞活化综合征
• 是儿童慢性风湿性疾病的严重并发症,多 见于系统性青少年型类风湿性关节炎患者 。在慢性风湿性疾病的基础上,患者出现 发热、肝脾肿大、全血细胞减少、肝功能 异常及中枢神经系统病变等噬血细胞综合 征的表现 。
后面内容直接删除就行 资料可以编辑修改使用 资料可以编辑修改使用
主要经营:网络软件设计、图文设计制作、发布广 告等 公司秉着以优质的服务对待每一位客户,做到让客 户满意!
致力于数据挖掘,合同简历、论文写作、PPT设计、 计划书、策划案、学习课件、各类模板等方方面面, 打造全网一站式需求
• 首先必须区分先天性亦或是继发性,特别 是将前者与病毒相关性噬血细胞综合征相 区分。其次必须严格除外肿瘤相关性噬血 细胞综合征。由于本病具有阶段性,早期 患者可不表现出所有特征,导致早期诊断 困难,可多次复查骨髓或是反复进行相关 检查可有利于早期诊断
治
疗
• 家族性噬血细胞综合征预后差,疾病进展 迅速,建议尽早行骨髓移植术
2.继发性噬血细胞综合症
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
巨噬细胞活化综合征(MAS)
是以巨噬细胞过度活化为特征的一种进行性加重、有潜 在生命危险的风湿病并发症,淋巴细胞和组织细胞非恶性增 生导致“细胞因子风暴”是其病理生理基础
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
2.MAS相关基因 • 穿孔素蛋白基因 • MUNC13-4基因 • 干扰素调节因子5基因
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
3、噬血巨噬细胞表型 • M1型巨噬细胞:
由细菌或其产物脂多糖和IFN-γ等诱导产生;有较强的抗原呈递能 力,可直接吞噬和杀伤病原微生物和肿瘤细胞,分泌促炎性细胞因子 和趋化因子参与正向免疫应答,发挥免疫监视功能
• M2型巨噬细胞:
由Th2型细胞因子诱导产生表现较低的抗原呈递能力,分泌抑制性 细胞因子下调免疫应答,减少促炎细胞因子的分泌,同时增加清道夫 受体的表达,参与终止炎症,可导致病原体和肿瘤的免疫逃逸
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
临床表现
• 临床表现轻重不等,变化急剧,1周内甚至更短时间内可出 现多脏器衰竭状态。
• 噬血细胞性组织细胞增多症(HLH):国际组织细胞协会统一规范
原发性:家族性淋巴细胞增多症;原发性免疫缺陷综合征 继发性:感染、肿瘤、风湿病等
• 巨噬细胞活化综合征(MAS):
➢ 1985年Hadchouel等报道7例So-JIA患者中有6例出现血液、神经系统 症状及肝功能异常,推测与大量异常活化噬血细胞现象有关。
早期表现为反应性组织细胞增生, 无恶性细胞浸润。极 期有多少不等的吞噬性组织细胞, 可吞噬红细胞、血小板、 有核细胞。 • 疾病早期骨髓中无噬血现象也可以确立诊断
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
生物学标志物
• 血清铁蛋白 • 可溶性IL-2受体α链和可溶性CD163 • 尿和血清β2-微球蛋白 • 血清维生素B12:成人STILL并发MAS,
英夫利西单抗),M-CSF
毒、环曲病毒属、大杆菌、沙门
金制剂,吗尼氟酯,甲氨蝶呤,青 氏菌、肠球菌、结核、内脏利氏曼
霉胺,万古霉素,
病及杰氏肺囊虫
自体干细胞移植,
肠道外静脉脂营养
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
发病机制
1、淋巴细胞功能缺陷与巨噬细胞异常活化
① 与HLH和MAS患者对传染病的抵抗能力减弱有关。自然杀伤(NK)细 胞和细胞毒性T淋巴细胞(CTL)功能缺陷,导致其不能清除被感染的细 胞,而持续的抗原刺激进一步导致持续的抗原趋化活动和T细胞增殖,相 关刺激也使巨噬细胞产生更多的细胞因子,从而导致细胞因子风暴。 ② 在感染已经消除的情况下,异常细胞毒性细胞可能无法为活化的巨噬 细胞和T细胞提供适当的凋亡信号,导致T细胞和巨噬细胞持续活化,持 续分泌促炎细胞因子。
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
触发因素
推测与MAS有关的触发因素
药物或治疗方面
感染方面
阿司匹林和其他非甾体类抗炎药 EB病毒、巨细胞病毒、水痘病毒、
物(NSAIDs),
人疱疹病毒(HHV)-6、细小病毒
柳氮磺胺吡啶,
B19、甲型肝炎病毒、人免疫缺陷
生物制剂(依那西普,阿那白滞素, 病毒(HIV)、腺病毒、柯萨奇病
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
实验室检查
敏感性和特异性综合指数>75%的实验室指标
• 1)血清铁蛋白≥10000μg/L • 2)TG≥2.5 mmol/L • 3)AST、ALT均≥40 U/L、γGT ≥40 U/L • 3)血纤维蛋白原≤2.5g/L • 4)血小板≤15*10^9/L
在短期内迅速增高; • 4、凝血障碍及出血倾向:可以表现为紫癜、黏膜出血, 消
化道出血, 也可能出现弥漫性血管内凝血( DIC) ; • 5、中枢神经系统功能障碍:可以有嗜睡、烦躁、定向力障
碍、头痛、抽搐、昏迷; • 6、肾脏病变:血尿、蛋白尿、少尿、无尿、肾衰竭; • 7、呼吸系统损害:部分可进展至呼吸衰竭及MRDS • 8、心脏受累:心包炎、心肌炎、心律失常、心力衰竭等。
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
概念 触发因素与发病机制 临床表现 实验室检查 诊断 治疗
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
概念
• 噬血细胞征(HPS):
1979年首先报告。是一种多器官、多系统受累,并进行性加重伴免疫 功能紊乱的巨噬细胞增生性疾病,代表一组病原不同的疾病,其特征是 发热,肝脾肿大,全血细胞减少。
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
• 全身型幼年特发性关节炎(sJIA)(40%) • 系统性红斑狼疮(SLE)(25%) • 成人斯蒂尔病(AOSD)(10%) • 川崎病(KD)(9%) • 类风湿关节炎(RA) • 风湿热 • 多发性肌炎 • 韦格纳肉芽肿病 • 变应性脉管炎
敏感性和特异性综合指数<0.75的指标
• 1)白细胞≤4*10^9/L • 2)ESR≤50mm/1h • 3)LDH≥900 U/L • 4)胆红素≥2.15μmol/L • 5)血钠≤130 mmol/L。
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
骨髓细胞学检查:
• 重症MAS预后差,病死率达20%-60%。 • 早期临床表现常类似原发疾病活动,或似重症败血症表现
文档仅供参考,不能作为科学依据,请勿模仿;如有不当之处,请联系网站或本人删除。
常见临床表现
• 1、不可缓解的高热:常为弛张热或稽留热, 常是首发症状; • 2、肝脾增大, 淋巴结增大; • 3、肝功能急剧恶化:可以表现为恶心、呕吐、黄疸及肝酶
