中国结直肠癌诊疗规范(2020年版)
1_结直肠癌诊疗规范2020版外科病理影像放疗内科全部黑字V1(1)

国家卫生计生委《中国结直肠癌诊疗规范(2020版)》专家组名单总顾问孙燕顾问郑树万德森组长顾晋汪建平外科组组长顾晋汪建平张苏展蔡三军组员于跃明王锡山王贵英王自强兰平孔大陆许剑民邱辉忠叶颖江宋纯张忠涛赵任徐忠法贾宝庆傅传刚裴海平潘志忠燕锦(按姓氏笔画为序)秘书刘骞练磊彭亦凡(按姓氏笔画为序)内科组组长沈琳徐瑞华李进组员巴一白春梅白莉邓艳红李健刘天舒刘云鹏潘宏铭陶敏徐建明袁响林袁瑛张艳桥周爱萍(按姓氏笔画为序)秘书王峰王晰程(按姓氏笔画为序)放疗组组长李晔雄章真组员王仁本朱远朱莉刘士新李永恒吴君心张红雁金晶高远蔡勇(按姓氏笔画为序)秘书唐源病理组组长梁智勇组员孙宝存邱志强金木兰梁莉盛伟琪黄艳薛卫成(按姓氏笔画为序)秘书周炜洵影像组组长孙应实组员于韬王屹张晓燕周智洋董江宁(按姓氏笔画为序)秘书王娟孙瑞佳(按姓氏笔画为序)秘书组组长彭亦凡王晰程组员刘骞周炜洵练磊张晓燕唐源(按姓氏笔画为序)目录中国结直肠癌诊疗规范(2020版) (4)一、概述 (4)二、诊断技术与应用 (5)(一)临床表现 (5)(二)疾病史和家族史 (5)(三)体格检查 (5)(四)实验室检查 (6)(五)内窥镜检查 (6)(六)影像学检查................................................................................. 错误!未定义书签。
(七)病理组织学检查 (14)(八)开腹或腹腔镜探查术 (14)(九)结直肠癌的诊断步骤 (15)三、病理评估 (15)(一)标本固定标准 (15)(二)取材要求 (16)(三)取材后标本处理原则和保留时限。
(20)(四)病理类型 (21)(五)病理报告内容 (23)四、外科治疗 (15)(一)结肠癌的外科治疗规范 (34)(二)直肠癌的外科治疗 (37)五、内科治疗 (40)(一)结直肠癌的术前治疗 (40)(二)结直肠癌辅助治疗 (42)(三)复发/转移性结直肠癌化疗 (43)(四)其它治疗 (46)(五)最佳支持治疗 (46)(六)临床试验 (47)六、结直肠癌放射治疗规范 (40)(一)结直肠癌放射治疗适应证......................................................... 错误!未定义书签。
2020CSCO结直肠癌指南

2020CSCO结直肠癌指南结直肠癌是一种常见的恶性肿瘤,严重威胁着人们的健康。
2020CSCO 结直肠癌指南的发布,为临床医生的诊疗工作提供了重要的参考依据,也为患者带来了更多的希望。
首先,让我们来了解一下结直肠癌的发病情况。
在全球范围内,结直肠癌的发病率和死亡率都居高不下。
随着生活方式的改变、饮食结构的调整以及人口老龄化等因素的影响,其发病趋势仍在不断上升。
在我国,结直肠癌的发病率也逐年递增,特别是在城市地区,已经成为了威胁居民健康的主要恶性肿瘤之一。
2020CSCO 结直肠癌指南对于疾病的诊断部分进行了详细的阐述。
诊断方法包括结肠镜检查、影像学检查(如 CT、MRI 等)、病理活检等。
其中,结肠镜检查是诊断结直肠癌的金标准,可以直接观察到肠道内的病变情况,并进行活检以明确诊断。
影像学检查则有助于了解肿瘤的大小、位置、侵犯范围以及是否存在转移等情况,为后续的治疗方案制定提供重要依据。
在治疗方面,指南根据患者的具体情况进行了分类和推荐。
对于早期结直肠癌患者,手术治疗是主要的治疗手段。
手术方式包括传统的开腹手术和微创手术,如腹腔镜手术和机器人手术等。
微创手术具有创伤小、恢复快等优点,已经成为了越来越多患者的选择。
对于局部进展期结直肠癌患者,通常需要在手术前进行新辅助治疗,以缩小肿瘤体积、降低肿瘤分期,提高手术的切除率和治愈率。
新辅助治疗的方案包括化疗、放疗等。
术后,患者还需要根据病理结果进行辅助治疗,以降低复发和转移的风险。
晚期结直肠癌患者的治疗则更为复杂和多样化。
化疗仍然是主要的治疗方法之一,常用的化疗药物包括氟尿嘧啶、奥沙利铂、伊立替康等。
此外,靶向治疗和免疫治疗的出现,为晚期结直肠癌患者带来了新的希望。
靶向治疗药物如贝伐珠单抗、西妥昔单抗等,可以针对肿瘤细胞的特定靶点发挥作用,提高治疗效果。
免疫治疗药物如 PD-1/PDL1 抑制剂等,通过激活患者自身的免疫系统来对抗肿瘤。
在治疗过程中,患者的随访和监测也非常重要。
中国结直肠癌诊疗规范(2020年版)

中国结直肠癌诊疗规范(2020年版)中国结直肠癌诊疗规范(2020年版)导语:结直肠癌是世界范围内发病率和死亡率排名前列的恶性肿瘤之一。
随着人口老龄化的趋势和环境及生活方式的改变,结直肠癌在中国的发病率呈增长趋势。
为了规范结直肠癌的诊疗,提高患者的生存率和生活质量,中国肿瘤学会结直肠癌专业委员会制定了《中国结直肠癌诊疗规范(2020年版)》。
一、诊断1. 临床观察:对高危人群进行常规的体格检查和腹部触诊,了解患者病史、症状及体征,重点询问家族史和肠道疾病史。
2. 高危人群筛查:根据年龄、家族史、环境和生活方式等因素对高危人群进行筛查,如粪便DNA检测、结肠镜检查等。
3. 影像学检查:包括盆腔超声、腹部CT、胸部CT以及骨扫描等,以评估肿瘤的分期及转移情况。
4. 病理学检查:通过组织活检或手术标本病理学分级,确定肿瘤的类型、分化程度和淋巴结转移情况。
二、治疗1. 外科治疗:手术切除是结直肠癌的主要治疗方式,根据癌肿的位置和分期选择不同的手术方法,包括肠道吻合术、直肠切除术等。
对于早期癌或无法耐受手术的患者,还可以考虑内镜下黏膜切除术或介入治疗。
2. 化疗:手术后的化疗可减少复发和转移的风险,同时也可以通过新辅助化疗或姑息化疗来缓解症状和控制疾病进展。
3. 放疗:结直肠癌的放疗主要用于术前辅助治疗、术中放疗或姑息治疗,可以通过减少局部复发和控制疾病进展来提高患者生存率。
4. 靶向治疗:EGFR抗体、VEGF抗体等靶向药物的应用可以有效抑制肿瘤生长和进展,提高患者的生存率。
5. 免疫治疗:PD-1抗体、PD-L1抗体等免疫治疗药物的应用在结直肠癌治疗中也显示出一定的效果,可用于晚期或转移性结直肠癌患者。
三、术后辅助治疗1. 化疗:对于高危患者,术后化疗可以减少复发和转移的风险,主要通过氟尿嘧啶联合奥沙利铂等化疗药物。
2. 靶向治疗:EGFR抗体、VEGF抗体等可以用于KRAS野生型患者进行靶向治疗,提高患者的生存率。
2020 CSCO 结直肠癌诊疗指南解读

2020 CSCO 结直肠癌诊疗指南解读2020年CSCO结直肠癌指南推出备受瞩目,此次结直肠癌诊疗指南包括五个方面的主要内容:指南总则、MDT原则、筛查和遗传学,影像学诊断与病理学诊断,非转移性结肠癌的治疗原则,转移性结肠癌的治疗原则,直肠癌的治疗原则。
对于诊疗指征更加明确,治疗建议更加中肯。
对于患者和医务工作者而言,我们首先要了解,指南推出最重要的目的是什么呢?标准化——诊断、治疗的标准化规范指引肿瘤不同于其他疾病,初次诊治非常重要,初诊初治阶段错一步则后续治疗步步被动,诊断阶段少做一个检查可能造成误诊,让手术功亏一溃,治疗顺序的不严谨不科学,会让整体治疗疗效显著降低。
那么新指南下,我们如何能保证患者的诊治标准化呢?我们按照患者诊治的一个流程来简要说明。
该阐释分两大方面进行介绍:诊断和治疗。
该指南中,肠癌的诊断仍然分为定性和分期两大部分。
当患者出现腹痛、大便颜色变黑、贫血等症状时,首诊科室往往是消化内科或普外科,在这些首诊科室,指南建议必不可少的检查依旧是肠镜,这个检查结果是病变定性诊断的金标准,同时也是肿瘤医生制定后续治疗的重要依据。
肠镜下若发现息肉,新指南建议对于无蒂或怀疑癌变的部分首先明确病理性质,之后再决定是否行镜下切除,这点是不同于以往的。
第二个重要的变化是检查方面,指南建议结直肠癌患者术前常规检查需行胸腹盆增强CT以进行全面分期,避免遗漏肺、腹膜、盆腔等容易出现转移灶的部位,而对于骨扫描、头颅增强MRI、PET-CT指南并不常规推荐,这点需要引起重视,同时本次指南更新还明确了,临床上胸片、腹部超声并不能替代CT检查,再次提醒医学同仁,同时也提醒患者引起注意。
在完备检查的基础上便可为患者制定治疗方案,一般建议肿瘤内科/肿瘤胃肠外科同时参与讨论,如果有条件,推荐去有多学科会诊(MDT)中心的肿瘤医院进行多学科综合会诊,确保诊疗方案客观全面。
指南建议,治疗方面首先考虑可切除与不可切除(此处切除是指根治性切除),肿瘤无残留的状态下,手术类型可分为内镜下治疗(微创)和根治性手术两类。
2020CSCO结直肠癌指南

2020CSCO结直肠癌指南结直肠癌是一种常见的恶性肿瘤,其常见的症状包括腹泻、便秘、便血等。
早期发现和治疗可以大大提高治疗的成功率和患者的生存期。
因此,结直肠癌的治疗和管理一直备受关注。
在最近发布的2020年“中国临床肿瘤学会胃肠肿瘤专业委员会治疗、监测与管理指南”中,提出了一些关于结直肠癌的最新诊断和治疗建议。
1、诊断早期结直肠癌的诊断主要依赖于肠镜检查,并结合组织活检来确定是否癌变。
此外,CT、MRI和PET-CT等影像技术可以用于确定肿瘤的位置、大小和深度,以及是否存在远处转移。
2、治疗针对不同的病情,结直肠癌的治疗方案也不同。
常规的治疗方式包括手术、放疗、化疗和靶向治疗等。
有时候,这些治疗方式会进行联合治疗。
手术是结直肠癌治疗的首选方法,它可以尽可能地切除肿瘤组织,并防止其转移至别的部位。
手术的方式包括广泛切除和切除淋巴结等,具体的方式可以根据患者的情况而定。
放疗主要用于术前、术后或联合化疗治疗不可手术的肿瘤。
它可以通过辐射杀死癌细胞,阻止肿瘤的进一步发展。
化疗主要通过用药物杀死癌细胞,并防止其生长和扩散。
靶向治疗则是利用通过研究得到的药物等,通过干扰特定的信号通路来阻止癌细胞生长。
3、监测和管理结直肠癌的治疗不仅仅是一次手术或一段化疗,它需要长期的监测和管理。
这包括定期的随访、影像学检查和生物标志物的测定。
随着治疗的进行和患者病情的变化,治疗计划可能需要进行调整。
因此,在治疗期间,医生和患者需要保持紧密联系,及时调整治疗计划,以确保最佳的疗效和生存质量。
总体上,2020CSCO结直肠癌指南为患者的诊断和治疗提供了新的建议和方法。
虽然这些建议和方法并非适用于所有患者,但在一定程度上可以指导临床医生更好地治疗和管理结直肠癌患者,提高患者的生存率和生活质量。
2020CSCO结直肠癌指南

成立中国遗传性大肠癌协作组
家系中至少2例组织病理学明确诊断的大肠癌患者,其中的2例为父母与子 女或同胞兄弟姐妹的关系,并且符合以下一条:
(1)至少一例为多发性大肠癌患者(包括腺瘤); (2)至少一例大肠癌发病早于50岁; (3)家系中至少一人患HNPCC相关肠外恶性肿瘤(包括胃癌、子宫
• 阳性者进入高危人群
管理流程 • 阴性者进入后续筛查
后续筛查
FIT 每年1次
阴性
下一年继续FIT
无症状健康人群的筛查:一般人群 (I 级专家推荐)
• 多项研究一致证实,免疫法大便隐血检测(FIT)在不降低特异性情况下,筛 检的敏感性较化学法大便隐血检测有显著提升。
• 免疫法大便隐血检测(FIT):建议进行2次间隔1周的检测。经一项1020人 的全人群结肠镜金标准对照筛查试验,与1次检测相比,2次间隔1周的大便
直系亲属结肠镜检查 三甲/省级专科医院就诊
FAP基因筛检
*CHRPE: 眼底视网膜色素上皮细胞肥大
腹腔肿块
• FAP家系受影响者可出现有多种肠外疾病,我国人群的文献报道,肠外疾病以腹腔内硬纤维瘤和骨瘤 最容易被识别且相对较为常见。因此,怀疑FAP时,应特别注意是否有腹腔内硬块和骨瘤。
• FAP患者会出现先天性视网膜色素上皮肥大(CHRPE),在典型的FAP中发生率可达80%。 • 1/3-1/4的FAP患者无家族遗传史,为该个体胚系新发肿瘤。家族史并不是诊断FAP的必要条件。
内膜癌、小肠癌、输尿管或肾盂癌、卵巢癌、肝胆系统癌)
Lynch综合征的筛检
Lynch综合症筛检——I 级专家推荐
结直肠癌 患者
患者家族史 疑似Lynch
中国人HNPCC家系标准(2003)
(最新)2020年版结直肠癌诊疗规范管理流程图
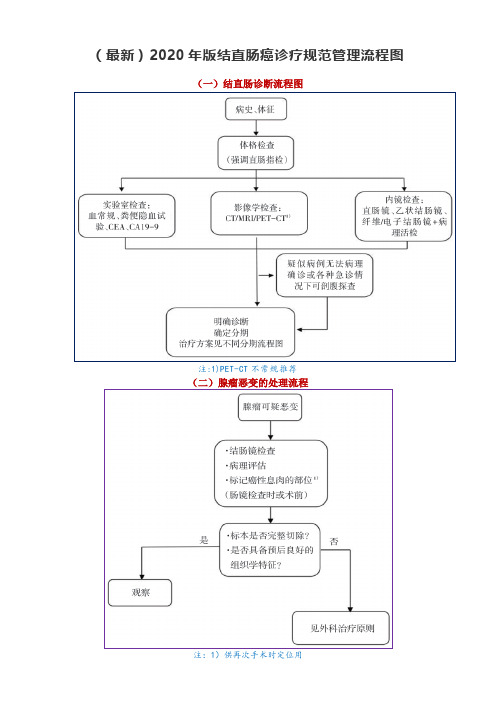
(最新)2020年版结直肠癌诊疗规范管理流程图
(一)结直肠诊断流程图
注:1)PET-CT不常规推荐
(二)腺瘤恶变的处理流程
注:1)直肠癌病人推荐辅助放化疗(四)Ⅱ/Ⅲ期直肠癌处理流程
(六)可切除的同时性肝/肺转移处理流程
(七)不可切除的同时性肝/肺转移处理流程注:1)检测肿瘤KRAS、NRAS、BRAF基因状态
(八)异时性转移的结直肠癌处理流程注:1)检测肿瘤KRAS、NRAS、BRAF基因状态
(九)可切除异时性转移的结直肠癌处理流程注:1)检测肿瘤KRAS、NRAS、BRAF基因状态
(十)转移灶不可切除的结直肠癌处理流程注:1)检测肿瘤KRAS、NRAS、BRAF基因状态
(十一)复发转移处理流程
注:1)检测肿瘤KRAS、NRAS、BRAF基因状态。
中国临床肿瘤学会 (CSCO)结直肠癌诊疗指南2020版

无症状健康人群的筛查:高危人群 (III 级专家推荐)
高危 人群
非进展期腺瘤
2-3年复查 结肠镜
复发 未复发
继续 2-3年复查结肠镜
延长间隔至3-5年
结直肠癌的筛查及遗传学
• 无症状健康人群的结直肠癌筛查
见指南第2.1节
• 遗传性结直肠癌筛检和基因诊断原则
见指南第5节
1/3 的大肠癌具有遗传背景
Familial CRC:
≥1位一级或二级 亲属患大肠癌
Lynch HT, et al. 2013
遗传性结直肠癌指南总体框架
遗传性结直肠癌主要包括:
• Lynch综合症 • FAP (家族性腺瘤性息肉病)
典型的FAP
结直肠内息肉数均在100枚以上,癌变 年龄早,癌变风险几乎为100%
AFAP (轻症FAP)
虽然缺乏循证医学证 据,但是专家组具有 一致共识的
良好的大型回顾性研究、病 得共识,而且存在较大争议(支
例-对照研究,专家组取得 持意见<60%)
基本一致共识,但有小的争
议(支持意见60%~80%)
结直肠癌的MDT诊治原则
—— MDT基本概念
核心:以病人为中心,以专家组为依托
来自两个以上不同学科的一组相对固定的专家 在固定的时间、固定的地方聚在一起
• FAP患者会出现先天性视网膜色素上皮肥大(CHRPE),在典型的FAP中发生率可达80%。 • 1/3-1/4的FAP患者无家族遗传史,为该个体胚系新发肿瘤。家族史并不是诊断FAP的必要条件。
FAP筛检——II 级专家推荐
结直肠癌 患者
息肉 (≥20枚)
关注家族史
(+) 强烈建议
体格检查
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
中国结直肠癌诊疗规范(2020年版)【引用本文】国家卫生健康委. 中国结直肠癌诊疗规范(2020年版)[J]. 中国实用外科杂志,2020,40(6):600-630.中国结直肠癌诊疗规范(2020年版)国家卫生健康委中国实用外科杂志,2020,40(6):600-630【关键词】结直肠癌;多学科综合治疗协作组;诊疗规范Keywordscolorectal cancer;multidisciplinary team;diagnosis and treatment specifications我国结直肠癌(colorectal cancer,CRC)的发病率和死亡率均保持上升趋势。
2018 中国癌症统计报告显示:我国结直肠癌发病率、死亡率在全部恶性肿瘤中分别位居第3及第5位,其中新发病例37.6万,死亡病例19.1万。
其中,城市远高于农村,且结肠癌的发病率上升显著。
多数病人在确诊时已属于中晚期。
通过筛查可以预防和早期诊断结直肠癌。
根据广州、上海、天津、北京对全市50岁以上及高危人群的结直肠癌筛查,结果显示结直肠癌发病率持续升高,通过筛查提高了早诊率,降低了死亡率。
主要方法包括根据年龄、家族史、粪便潜血检查等筛选出高风险人群,继而进行内镜筛查。
结直肠癌诊疗过程可能涉及手术、化疗、放疗、影像学评估、病理学评估、内镜等诊疗手段。
研究表明,多学科综合治疗协作组(MDT)模式可改善结直肠癌诊疗水平。
为进一步规范我国结直肠癌诊疗行为,提高医疗机构结直肠癌诊疗水平,改善结直肠癌病人预后,保障医疗质量和医疗安全,特制定本规范。
1 诊断1.1 临床表现早期结直肠癌可无明显症状,病情发展到一定程度可出现下列症状:(1)排便习惯改变。
(2)大便性状改变(变细、血便、黏液便等)。
(3)腹痛或腹部不适。
(4)腹部肿块。
(5)肠梗阻相关症状。
(6)全身症状:如贫血、消瘦、乏力、低热等。
1.2 疾病史和家族史结直肠癌发病可能与以下疾病相关:溃疡性结肠炎、结直肠息肉、结直肠腺瘤、克罗恩病(Crohn’s disease)、血吸虫病等,应详细询问病人相关病史。
遗传性结直肠癌发病率约占结直肠癌总体发病率的6%,应详细询问病人相关家族史:林奇综合征(Lynch syndrome)、家族性腺瘤性息肉病(FAP)等。
1.3 体格检查(1)一般状况评价、全身浅表淋巴结特别是腹股沟及锁骨上淋巴结的情况。
(2)腹部视诊和触诊,检查有无肠型、肠蠕动波,腹部是否可触及肿块;腹部叩诊及听诊检查了解有无移动性浊音及肠鸣音异常。
(3)直肠指检:对疑似结直肠癌者必须常规作直肠指检。
了解直肠肿瘤大小、形状、质地、占肠壁周径的范围、基底部活动度、肿瘤下缘距肛缘的距离、肿瘤向肠外浸润状况、与周围器官的关系、有无盆底种植等,同时观察有无指套血染。
(4)三合诊:对于女性直肠癌病人,怀疑肿瘤侵犯阴道壁者,推荐行三合诊,了解肿块与阴道后壁关系。
1.4 实验室检查(1)血常规:了解有无贫血。
(2)尿常规:观察有无血尿,结合泌尿系影像学检查了解肿瘤是否侵犯泌尿系统。
(3)大便常规:注意有无红细胞、白细胞。
(4)粪便隐血试验:针对消化道少量出血的诊断有重要价值。
(5)生化、电解质及肝肾功能等。
(6)结直肠癌病人在诊断时、治疗前、评价疗效、随访时必须检测外周血癌胚抗原(CEA)、CA19-9;有肝转移病人建议检测甲胎蛋白(AFP);疑有腹膜、卵巢转移病人建议检测CA125。
1.5 内镜检查直肠镜和乙状结肠镜适用于病变位置较低的结直肠病变。
所有疑似结直肠癌病人均推荐全结肠镜检查,但以下情况除外:(1)一般状况不佳,难以耐受。
(2)急性腹膜炎、肠穿孔、腹腔内广泛粘连。
(3)肛周或严重肠道感染。
内镜检查报告必须包括:进镜深度、肿物大小、距肛缘位置、形态、局部浸润的范围,对可疑病变必须行病理学活组织检查。
由于结肠肠管在检查时可能出现皱缩,因此,内镜所见肿物远侧与肛缘的距离可能存在误差,建议结合CT、MRI或钡剂灌肠明确病灶部位。
1.6 影像学检查1.6.1 常用检查方法1.6.1.1 CT 推荐行胸部/全腹/盆腔CT增强扫描检查,用于以下几个方面:(1)结肠癌TNM分期诊断;随访中筛选结直肠癌吻合口复发灶及远处转移瘤。
(2)判断结肠癌原发灶及转移瘤辅助治疗或转化治疗效果。
(3)鉴别钡剂灌肠或内镜发现的肠壁内和外在性压迫性病变的内部结构,明确其性质。
(4)有MRI检查禁忌证的直肠癌病人。
但须了解CT 评价直肠系膜筋膜(MRF)状态的价值有限,尤其对于低位直肠癌病人。
1.6.1.2 MRI (1)推荐MRI作为直肠癌常规检查项目。
对于局部进展期直肠癌病人,需在新辅助治疗前、后分别行基线、术前MRI 检查,目的在于评价新辅助治疗的效果。
如无禁忌,建议直肠癌MRI扫描前肌注山莨菪碱抑制肠蠕动。
建议行非抑脂、小FOV轴位高分辨T2WI扫描;推荐行DWI扫描,尤其是新辅助治疗后的直肠癌病人;对于有MRI禁忌证的病人,可行CT增强扫描。
(2)临床或超声/CT检查怀疑肝转移时,推荐行肝脏增强MRI检查(建议结合肝细胞特异性对比剂Gd-EOB-DTPA)。
1.6.1.3 超声推荐直肠腔内超声用于早期直肠癌(T2期及以下)分期诊断。
1.6.1.4 X线气钡双重X线造影可作为诊断结直肠癌的检查方法,但不能应用于结直肠癌分期诊断。
如疑有结肠梗阻的病人应当谨慎选择。
1.6.1.5 PET-CT 不推荐常规使用,但对于病情复杂、常规检查无法明确诊断的病人可作为有效的辅助检查。
术前检查提示为Ⅲ期以上肿瘤,为了解有无远处转移,可推荐使用。
1.6.1.6 排泄性尿路造影不推荐术前常规检查,仅适用于肿瘤较大可能侵及尿路的病人。
1.6.2 结肠癌临床关键问题的影像学评价推荐行全腹+盆腔CT(平扫+增强)扫描,可兼顾癌本身及转移瘤好发部位——肝脏。
影像科医师须评价结肠癌的TNM分期、以及肠壁外血管侵犯(EMVI)的有无。
对于其他远处转移瘤的筛查,如肺转移瘤,推荐行胸部CT检查;PET-CT有助于筛查全身转移瘤。
1.6.3 直肠癌临床关键问题的影像学评价(1)推荐直肠癌病人行盆腔MRI检查。
影像须明确:肿瘤的位置、TNM分期、MRF状态、EMVI的有无。
(2)对于其他部位远处转移瘤的筛查,如肺部,推荐行胸部CT检查;肝脏,推荐行肝脏MRI增强或CT增强、或超声造影检查,如条件允许,建议首选肝脏MRI 增强;全身部位的筛查,建议行PET-CT检查。
1.6.4 推荐使用直肠癌MRI结构式报告报告模板见表1。
1.6.5 可使用结肠癌CT结构式报告报告模板见表2。
对于腹部检查考虑肝转移的病例,可使用肝转移瘤CT及MR结构式报告,报告模板见表3、表4。
1.7 病理组织学检查病理活检报告是结直肠癌治疗的依据。
活检诊断为浸润性癌的病例进行规范性结直肠癌治疗。
因活检取材的限制,病理活检不能确定有无黏膜下层浸润,诊断为高级别上皮内瘤变的病例,建议临床医师综合其他临床信息包括内镜或影像学评估的肿瘤大小、侵犯深度、是否可疑淋巴结转移等,确定治疗方案。
低位直肠肿瘤可能涉及是否保肛决策时,建议病理科医师在报告中备注说明活检组织有无达到“癌变”程度。
推荐对临床确诊为复发或转移性结直肠癌病人进行KRAS、NRAS基因突变检测,以指导肿瘤靶向治疗。
BRAF V600E突变状态的评估应在RAS检测时同步进行,以对预后进行分层,指导临床治疗。
推荐对所有结直肠癌病人进行错配修复蛋白(mismatch repair protein,MMR)表达或微卫星不稳定(microsatellite instability,MSI)检测,用于林奇综合征筛查、预后分层及指导免疫治疗等。
MLH1缺失的MMR缺陷型肿瘤应行BRAF V600E突变分子和(或)MLH1甲基化检测,以评估发生林奇综合征的风险。
一些结直肠癌抗HER2治疗临床研究获得了可喜的成果,但目前尚无规范的检测判读标准,有条件的单位可适当开展相关工作。
1.8 开腹或腹腔镜探查术以下情况,建议行开腹或腹腔镜探查术:(1)经过各种诊断手段尚不能明确诊断且高度怀疑结直肠肿瘤。
(2)出现肠梗阻,进行保守治疗无效。
(3)可疑出现肠穿孔。
(4)保守治疗无效的下消化道大出血。
1.9 结直肠癌的诊断步骤结直肠癌诊断步骤见图1。
诊断结束后推荐行cTNM分期。
1.1 临床表现早期结直肠癌可无明显症状,病情发展到一定程度可出现下列症状:(1)排便习惯改变。
(2)大便性状改变(变细、血便、黏液便等)。
(3)腹痛或腹部不适。
(4)腹部肿块。
(5)肠梗阻相关症状。
(6)全身症状:如贫血、消瘦、乏力、低热等。
1.2 疾病史和家族史结直肠癌发病可能与以下疾病相关:溃疡性结肠炎、结直肠息肉、结直肠腺瘤、克罗恩病(Crohn’s disease)、血吸虫病等,应详细询问病人相关病史。
遗传性结直肠癌发病率约占结直肠癌总体发病率的6%,应详细询问病人相关家族史:林奇综合征(Lynch syndrome)、家族性腺瘤性息肉病(FAP)等。
1.3 体格检查(1)一般状况评价、全身浅表淋巴结特别是腹股沟及锁骨上淋巴结的情况。
(2)腹部视诊和触诊,检查有无肠型、肠蠕动波,腹部是否可触及肿块;腹部叩诊及听诊检查了解有无移动性浊音及肠鸣音异常。
(3)直肠指检:对疑似结直肠癌者必须常规作直肠指检。
了解直肠肿瘤大小、形状、质地、占肠壁周径的范围、基底部活动度、肿瘤下缘距肛缘的距离、肿瘤向肠外浸润状况、与周围器官的关系、有无盆底种植等,同时观察有无指套血染。
(4)三合诊:对于女性直肠癌病人,怀疑肿瘤侵犯阴道壁者,推荐行三合诊,了解肿块与阴道后壁关系。
1.4 实验室检查(1)血常规:了解有无贫血。
(2)尿常规:观察有无血尿,结合泌尿系影像学检查了解肿瘤是否侵犯泌尿系统。
(3)大便常规:注意有无红细胞、白细胞。
(4)粪便隐血试验:针对消化道少量出血的诊断有重要价值。
(5)生化、电解质及肝肾功能等。
(6)结直肠癌病人在诊断时、治疗前、评价疗效、随访时必须检测外周血癌胚抗原(CEA)、CA19-9;有肝转移病人建议检测甲胎蛋白(AFP);疑有腹膜、卵巢转移病人建议检测CA125。
1.5 内镜检查直肠镜和乙状结肠镜适用于病变位置较低的结直肠病变。
所有疑似结直肠癌病人均推荐全结肠镜检查,但以下情况除外:(1)一般状况不佳,难以耐受。
(2)急性腹膜炎、肠穿孔、腹腔内广泛粘连。
(3)肛周或严重肠道感染。
内镜检查报告必须包括:进镜深度、肿物大小、距肛缘位置、形态、局部浸润的范围,对可疑病变必须行病理学活组织检查。
由于结肠肠管在检查时可能出现皱缩,因此,内镜所见肿物远侧与肛缘的距离可能存在误差,建议结合CT、MRI或钡剂灌肠明确病灶部位。
