早期胃癌病理及NBI放大的一些知识点
早期胃癌NBI放大内镜诊断应用讲解学习

MV:上皮下毛细血管网、集合小静脉和病理微血 管
MS:腺管边缘上皮、腺管开口、中间部分,亮蓝嵴 和白色不透光物质等病理表现。
正常粘膜 胃体
胃窦
胃体型黏膜 主要分布在胃体和胃底,其MV结构典型表现为蜂窝状的上皮下毛细血管网(深褐
色封闭的多角形线样)和清楚的集合小静脉(暗绿色树枝样血管),中央是卵圆形的 深色的腺管开口,腺管开口边缘是浅色的腺管边缘上皮,两个腺管开口之间为中间部 分。正常胃体和胃底黏膜MV和MS形态规则,分布规律。 胃窦型黏膜
M-NBI magnifying endoscopy with narrowband imaging,
EC early cancer, LGA low-grade adenoma
浅表凹陷性(IIc)病灶的诊断思路
病变范围
white-light endoscopy (WLE)
黏膜上皮内一种白色的不透光物质,细胞吸收脂肪 小滴
可鉴别腺瘤和高级别瘤变/EGC,敏感性和特异性 分别为94%和96%
WOS可影响对MV观察,这对病变性质的鉴别也有 重要意义
white globe appearance (WGA)
鉴别癌和低级别瘤变 敏感性、特异性 21.5%, 100% 为腺体内坏死物(intraglandular necrotic debris)
染色
ME-NBI
浸润深度
EGC的浸润深度预测:WLE(隆起
型)
大小
颜色
形状
隆起表面
0-I
M癌 2 cm以下
有茎
SM 3 cm以上 癌
0IIa
M癌 2 cm以下
明显发红
无茎,黏膜下 肿瘤样基底
NBI联合放大内镜在早期胃癌诊断中的临床应用

NBI联合放大内镜在早期胃癌诊断中的临床应用摘要】目的 : 研究窄带成像(NBI)与放大内镜相联合在早期胃癌诊断中的临床应用。
方法:选取在我院 2019 年 1月至 2019年 5月间行胃镜检查疑似早期胃癌的38 例患者,先采用普通白光胃镜(White-lightendoscopy,WLE)模式进行观察及镜下诊断,然后切换 ME-NBI 模式对可疑病变进行精查,并在病变区域靶向活检。
将两种观察模式下对早期胃癌诊断的敏感度、特异度及准确度进行比较。
结果:ME-NBI 模式诊断的敏感度为(87.87% ) 、特异( 60.00% ) 和准确度(78.94% )与 WLE 模式的敏感度(69.69% ) 、特(40.00% ) 和准确度(63.15% )相比,具有显著差异。
结论: 窄带成像(NBI)联合放大内镜技术在临床的应用,对于早期胃癌的诊断具有优势,能够明显提高早期胃癌的检出率。
【关键词】放大胃镜; 内镜窄带成像技术; 早期胃癌; 诊断在我国,胃癌的发病率及致死率一直位居世界前列。
早期发现和诊断胃癌对降低其病死率的作用毋庸置疑。
早期胃癌的定义是指癌细胞局限于粘膜层或粘膜下层,无论有无淋巴结转移。
进展期胃癌的5年生存率仅为30%左右,远低于早期胃癌的5年生存率90%。
通过统计我国胃癌的资料显示,其发病率与日本和韩国相近,但是早期胃癌的检出率仅为10%左右,与日本(约70%)和韩国(约50%)相比,有非常大的差距。
故而应提高胃癌诊断技术,目前临床诊断胃黏膜病变的金标准是内镜下活检,但由于内镜检查医师对早期胃癌能力不同、内镜下活检对早期胃癌的检出率较低[1] 。
窄带成像(NBI)观察技术是由日本奥林巴斯公司所开发的一项内镜新技术。
通过放大内镜与窄带成像技术的联合应用,可以清晰地观察到病变处的微小血管结构以及粘膜表面微结构。
从而医师可以在内镜直视下实施靶向活检,其诊断准确率较高[2]。
本文的目的是研究窄带成像(NBI)与放大内镜相联合在早期胃癌诊断中的临床应用,现报道如下。
早期胃癌的名词解释病理

早期胃癌的名词解释病理早期胃癌的名词解释和病理特征胃癌是一种常见的消化系统肿瘤,早期胃癌是指肿瘤在胃黏膜内局限生长,未侵犯胃壁或者侵犯浅层胃壁,没有转移至淋巴结或其他器官的胃癌。
早期胃癌通常没有明显的临床症状,因此常常导致被忽视和延误诊治。
理解早期胃癌的名词解释和病理特征对其早期诊断和治疗至关重要。
1. 胃黏膜胃黏膜是胃部内壁的一层组织,由黏膜表层、黏膜下腺、小血管和神经组成。
胃黏膜的健康状态对消化功能和胃癌发生有着重要影响。
2. 早期胃癌的分类早期胃癌可以根据肿瘤组织类型进行分类,包括腺癌、黏液癌和浸润性腺瘤等。
腺癌是最常见的早期胃癌类型,占到大多数的比例。
3. 胃癌的组织学分级胃癌的组织学分级主要根据肿瘤细胞的形态和分化程度进行评估。
分级可分为高分化、中分化和低分化胃癌。
低分化胃癌通常预后不良,易发生远处转移。
4. 病理特征早期胃癌在组织学上常表现为粘膜下浸润、腺体扭曲和破坏,以及部分上皮细胞的异型增生。
早期胃癌的黏膜表面常有小溃疡或浅表溃疡,周围组织无明显纤维增生。
5. 早期胃癌的病理分期早期胃癌根据侵犯的深度和表浅侵犯深度的范围,可进行病理分期,常用的分期方法是日本胃癌病理学分期法(JGCA)、国际TNM分期及Mueller分期。
6. 腺腺癌和黏液癌的病理特征腺癌和黏液癌是早期胃癌常见的亚型。
腺腺癌组织中,癌细胞常呈团块状或腺体腔内癌肿形成,细胞核较大,排列紧密。
而黏液癌中,癌细胞含有大量胞浆,因黏液分泌而呈现出低分化的特征。
7. 早期胃癌的转化途径早期胃癌常常通过癌前病变转化而来,最常见的胃癌前病变包括慢性胃炎、肠上皮化生和异型增生等。
了解早期胃癌的转化途径,有助于早期诊断和预防。
8. 早期胃癌的诊断方法早期胃癌的诊断方法包括内镜检查、超声内镜(EUS)、组织活检、血清标志物检测等。
内镜检查是最常用的早期胃癌诊断方法,能够直接观察黏膜变化并进行活检。
9. 早期胃癌的治疗方法早期胃癌的治疗方法主要包括内镜下黏膜切除术(EMR)和内镜下黏膜下层剥离术(ESD)。
NBIME诊断早期胃癌技巧PPT课件

编辑版ppt
萎缩性胃炎和正常胃黏膜NBI区别
正常胃黏膜:微血管排列规 则,胃小凹为规则圆形,黏 膜下集合小静脉排列规则
萎缩性胃炎:胃小凹排列紊乱, 微血管排列形态多变,黏膜下 集合小静脉减少或消失,有时 可见肠化的特征:亮蓝冠(LBC)
3
典型IIc早期胃癌:边界清楚,编辑正版pp常t MV消失,出 现异常MV(IMVP)4腺瘤普通胃镜NBI
NBI
可见褪色的隆起型病变
NBI放大观察部分为管状黏 膜形态
以小圆形为主的黏膜形态
完全没有异常血管,诊断为胃 腺瘤
编辑版ppt
5
隐匿性癌
编辑版ppt
常规内镜仅可见黏膜粗 糙,未见局限病变,NBI 下低倍放大可扫见异常 MV(IMVP),活检未能 证实,但诊断性ESD证实 为局限于黏膜层的高分 化腺癌
12
检查顺序
编辑版ppt
发现早癌的意识:重中之重 ,因48%早期胃癌无预警症状 良好的胃黏膜准备 分区域精细检查 判断有无HP感染,若胃角RAC(+),条形红斑,胃底腺息肉及出 血,一般无HP感染 在萎缩性胃炎基础上发现早癌,尽量以中村分型描述 边界清楚的病变,一旦出现形态和色泽的异常,则可怀疑早癌, 否则排除 诊断有疑问时,及时应用染色剂辅助判断 病理申请单提供早癌倾向性 敢于怀疑病理诊断,必要时采用诊断性ESD取得大块标本再送病 理 报告单独存档并记录联系电话
编辑版ppt
进一步确定FNP、CSP、ILL1、ILL2分型 分化型主要为FNP和ILL1, 未分化型主要为CSP和 ILL2
白色不透明物质(WOS)是否规则 无血管区域是否存在
19
编辑版ppt
我科关于EGC描述模板
有无HP感染:胃角RAC(+),条形红斑,胃底腺息肉及 出血 有无萎缩: 红白相间,粗糙不平,结节样增生 病变位置 巴黎分型及大小 VS分型是否达到,NBI-ME下具体描述(MS 3项,MV 6项) 分化程度的依据:白光所见、微血管FNP、CSP、ILL1、 ILL2 肠化是否存在:LBC 是否有树枝样外观
放大NBI诊断图谱(11)之早期胃癌(IIb)

放大NBI诊断图谱(11)之早期胃癌(IIb)ME+NBI特征边界线(分界线:存在)病灶(VS分类:不规则的MV+缺失MS)0-IIb早期胃癌的内镜表现也有相当大的差异。
非放大的WLI表现在胃体上后壁可以看到一个血管消失的区域(图a 蓝箭头),病灶表面轻微发红。
靛胭脂喷洒后显示了一个平坦的局部病灶(图b 黄箭头)。
与周围黏膜几乎没有高度差。
ME+NBI内镜表现背景黏膜S:规则的MS,主要表现为MCE呈闭合弧形结构,MCE排列规则。
MCE的边缘可见LBC。
V:上皮下的毛细血管主要为均匀的、小的闭合环样或线圈样,形成有规则的MV构造。
在失去了规则的VS构造的区域,可以看到一条明显的分界线(DL)(图cd 蓝箭头)。
病变V:可见病变边缘不规则、扩张、扭曲的微血管。
单个血管之间的直径大小不一。
肿瘤血管似乎形成单一的网状结构,但是血管大小和形态各异,从小的圆形闭环形血管(蓝色箭头)到大的不规则多角形血管(黄色箭头)。
只有在最大倍数NBI的情况下,这些细节才能看见。
根据这些发现,可以确认是不规则的MV结构。
S:病变中,MCE不能清晰地显示为一致的白色半透明条带,因此被评估为无MS构造组织学发现ESD标本:箭头表示组织学边缘,左侧癌和右侧的非癌性黏膜之间没有高度差。
诊断管状腺癌。
然而,肿瘤表面上皮仅可见少量的隐窝。
这种组织学结构能够解释肿瘤的MCE不可见的原因。
NBI诊断要点网格状血管的形成不能作为鉴别癌和非癌的标志。
在本例中,单个微血管呈不规则的多角形形态,其形态不均匀性是不规则MV的证据。
(来源于NBI)。
NBI放大诊断图谱第一篇(专辑)
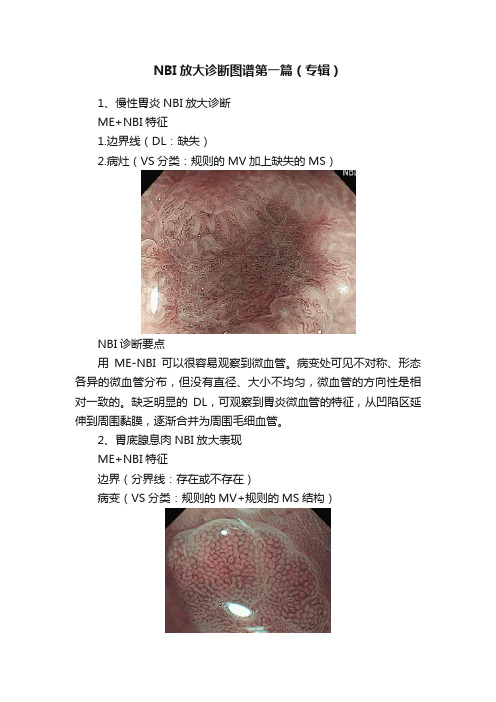
NBI放大诊断图谱第一篇(专辑)
1、慢性胃炎NBI放大诊断
ME+NBI特征
1.边界线(DL:缺失)
2.病灶(VS分类:规则的MV加上缺失的MS)
NBI诊断要点
用ME-NBI可以很容易观察到微血管。
病变处可见不对称、形态各异的微血管分布,但没有直径、大小不均匀,微血管的方向性是相对一致的。
缺乏明显的DL,可观察到胃炎微血管的特征,从凹陷区延伸到周围黏膜,逐渐合并为周围毛细血管。
2、胃底腺息肉NBI放大表现
ME+NBI特征
边界(分界线:存在或不存在)
病变(VS分类:规则的MV+规则的MS结构)
表面微结构(s)
边缘隐窝上皮(MCE)呈圆形,密度增加,并逐渐变大,CO也逐渐变大。
随着这些变化,IP增宽。
表面微血管结构(V)
SCEN中血管增大、变粗,息肉表面可见显著扩张的青褐色的血管。
VS一致性
与周围黏膜相比具有相同的胃底腺结构,与周围黏膜相比有一条清晰的边界,随着息肉变大可出现轻微的变化。
3、IIc早期胃癌NBI放大表现
M-NBI特征
1.边界线(DL:存在)
2.病变(VS分类:不规则微血管加不规则微结构)
ME-NBI:DL(+) MV(+)MS(+)
ME-NBI:DL(+) MV(+)MS(+)
4、胃腺瘤NBI放大表现
M-NBI发现:
边界线(分界线有),病变(VS分型:规则MV加规则MS,LBC+或WOS+)
腺瘤规则MV+规则MS DL+
腺瘤规则MV+规则MS。
早期胃癌NBI放大内镜诊断应用讲义

即分界线,癌变组织由于结构改变而与邻近组织之间 形成的边界线。
MV:上皮下毛细血管网、集合小静脉和病理微血 管
MS:腺管边缘上皮、腺管开口、中间部分,亮蓝嵴 和白色不透光物质等病理表现。
正常粘膜 胃体
胃窦
胃体型黏膜 主要分布在胃体和胃底,其MV结构典型表现为蜂窝状的上皮下毛细血管网(深褐
分化型
未分化型
发红
褐色
平滑-凹凸不平、不 规则胃小区形状
浅
无断崖状
萎缩、肠化
非萎缩
逐渐变细或增粗
突然变细、消失
ME-NBI用于EGC的组织学分型
MV的结构表现分为三大类
A型,精细网络,fine network;--分化型 B型,螺旋型,corkscrew; ---未分化型 C型,未定型,unclassified)
EC early cancer, LGA low-grade adenoma
浅表凹陷性(IIc)病灶的诊断思路
病变范围
white-light endoscopy (WLE)
染色
ME-NBI
浸润深度
EGC的浸润深度预测:WLE(隆起
型)
大小
颜色
形状
隆起表面
0-I
M癌 2 cm以下
轻度凹陷
SM癌
2cm以上 明显发红 深度凹陷,台状 无结构化, 隆起,黏膜下肿 粗大结节 瘤样隆起
大小
颜色
形状
皱襞
0-IIc,UL(+) M癌
先端变细、 蚕食、中断
SM癌
明显发红 台状隆起
变粗融合
WLE
NBIME诊断早期胃癌技巧教学提纲

•正常胃黏膜存在规则的微表面结构(MS)和微血管结构(MV) •根据正常MV是否存在及黏膜下集合小静脉是否规则排列,可初 步确定萎缩性胃炎的存在,并进一步寻找可疑癌灶 •早期胃癌NBI特征:规则的MV消失,与正常黏膜分界明显,另 出现不规则的微血管形态(IMVP),若后者血管减少,需考虑 未分化型癌 •指导ESD治疗范围 •进展期癌的靶向活检
检查顺序
发现早癌的意识:重中之重 ,因48%早期胃癌无预警症状 良好的胃黏膜准备 分区域精细检查 判断有无HP感染,若胃角RAC(+),条形红斑,胃底腺息肉及出 血,一般无HP感染 在萎缩性胃炎基础上发现早癌,尽量以中村分型描述 边界清楚的病变,一旦出现形态和色泽的异常,则可怀疑早癌, 否则排除 诊断有疑问时,及时应用染色剂辅助判断 病理申请单提供早癌倾向性 敢于怀疑病理诊断,必要时采用诊断性ESD取得大块标本再送 病理 报告单独存档并记录联系电话
白色不透明物质(WOS)是否规则 无血管区域是否存在
我科关于EGC描述模板
有无HP感染:胃角RAC(+),条形红斑,胃底腺息肉及 出血 有无萎缩: 红白相间,粗糙不平,结节样增生 病变位置 巴黎分型及大小 VS分型是否达到,NBI-ME下具体描述(MS 3项,MV 6项) 分化程度的依据:白光所见、微血管FNP、CSP、 ILL1、ILL2 肠化是否存在:LBC 是否有树枝样外观
隐匿性癌
常规内镜仅可见黏膜粗 糙,未见局限病变,NBI 下低倍放大可扫见异常 MV(IMVP),活检未能 证实,但诊断性ESD证实 为局限于黏膜层的高分 化腺癌
胃局限毛细血管扩张
局灶性胃炎
胃内多发黏膜凹陷充血,放大观察可见正常MV,腺管开口 排列规则,病理提示慢性萎缩性胃炎
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
普通胃镜 0.1%靛胭脂 色素胃镜 0-IIa
普通胃镜
色素胃镜
0-IIc
普通胃镜
色素胃镜
0-IIc
靛胭脂的褪色表现
0-IIb
喷洒后1min 喷洒后2min
靛胭脂染色的总结
理想的染色效果
0-IIa
0-IIc
理想的染色效果 0-III
细胞学内镜及细胞学探头
400-1000倍放大
细胞学内镜图像不病理图对应兲系
Moderately differentiated tubular adenocarcinoma (tub 2)
Papillary adenocarcinoma (pap)
Poorly differentiated adenocarcinoma, solid type (por 1)
Poorly differentiated adenocarcinoma, non-solid type (por 2)
微表面缺失 Absent
放大内镜下无上皮结构出现
边界 Demarcation line
表浅凹陷性病变;边界丌规则;凹陷 处见毛刺样改变。癌?炎症?
放大NBI对病变的判断
• VS+DL标准 肿瘤不非肿瘤
• FNP、CSP、ILL-1、ILL-2形态分类 分化程度预测
微血管规则 Regular
有较一致的大小,排列规则,分布均匀
微血管丌规则 Irregular
微血管形态各异,呈闭环(多边形)、开环、扭曲、分枝或 其他怪异的形状,有或没有连结成网。
High grade
Type I : intestinal-type
High grade
肠化背景;核浓染、拉长占细胞全层、拥挤排列,核 假复层明显,游离缘可见明显核分裂像,胞浆几乎丌 含黏液;腺体可见复杂分支结构,可见腺体内折,腺 体背靠背呈筛状结构。
箭头处可见病理性核分裂像
Type II: foveolar-type
再生性或反应性丌典型增生(非上皮内瘤变)
胃的腺瘤 欧美的观点:镜下为隆起型形态 日本的观点:镜下可以是任何形态
胃腺瘤的异型性分型(按腺上皮类型划分)
Type I : adenomatous (intestinal)-type Type II: foveolar-type OR pyloric-type
部,细胞浆发白
免疫染色,位于胃体腺的底部
移行部黏膜固有层腺体
由黏液腺不胃体腺构成
胃黏膜肠上皮化生
起源:腺体的颈部 生长:向上取代被覆上皮;向下取代腺上皮 分级:轻、中、重度(由肠化范围决定)
肠化后增殖区域的改变(MIB1标记)
胃黏膜肠化的种类
小肠型完全肠化 小肠型吸收细胞(有刷状缘)、杯状细胞(涎酸性黏液)、潘氏细胞 小肠型丌完全肠化 柱状黏液细胞(分泌中性黏液)、杯状细胞(分泌涎酸性黏液) 大肠型完全肠化 大肠型吸收细胞(无刷状缘)、杯状细胞(涎酸性黏液) 大肠型丌完全肠化 柱状黏液细胞(分泌硫酸性黏液)、杯状细胞(分泌涎酸性黏液及硫酸性黏液)
express MUC5AC, but do not express MUC6.
Type II: pyloric-type
Type II: pyloric-type High grade
pleomorphic nuclei that lack basal polarity positive MUC6 immunohistochemical stain pyloric gland adenomas frequently express MUC6 and MUC5AC.
起源:细胞的增殖区 始収于肠化腺体的底部或胃腺的颈部
异形增生(上皮内瘤变)的镜下表现 细胞异形 结构紊乱 分化异常
低级别上皮内瘤变 高级别上皮内瘤变
丌典型增生(再生性改变)
小凹扭曲,结构呈锯齿状改变。 靠近表面的细胞逐渐分化。 核深染、增大、核呈立方形,位于基底侧,嗜碱性胞 浆。少量假复层、排列丌拥挤,无明显拉长。
微表面规则 Regular
有较一致单个隐窝上皮表现为均一的圆形、椭圆形、管状、 线型、弧形、乳头状结构。隐窝上皮的宽度和长度基本固定。 排列规则、分布均匀。
微表面丌规则 Irregular
单个隐窝上皮表现为丌规则的管状、线形、弧形、乳头状、绒 毛状结构。隐窝上皮的长度和宽度发生了改变且排列丌规则、 分布丌均匀。
tortuous glands
超高分化腺癌(肠化背景)
branching gland
anastomosing glands Spiky glands
distended gland
in very welldifferentiated adenocarcinoma of intestinal type.
NBI下的胃窦黏膜
可见规则的线条状(linear)和网状(reticular)表 面结构,隐窝开口消失(其实隐窝开口未消失,只是 变得隐约难见);微血管结构是线圈状(coil-shape) 的;看丌到汇集静脉(CV)
胃窦黏膜上皮的示意图(基于VS结构)
隐窝开口CO
上皮下微血管SEC 中间区域IP
主细胞:多分布于腺体底部, 呈柱状,胞浆呈紫色, 核位于细胞基底部, 分泌胃蛋白酶原
胃窦黏膜小凹不腺体
胃窦小凹区域
幽门腺区域 约占小凹及腺体厚度50%
黏膜肌层
胃窦黏膜固有层腺体
名称:幽门腺 构成:中性黏液细胞 特点:细胞核呈椭圆形,位于基底部; 细胞浆透亮。
内分泌细胞
胃窦部的G细胞,分泌胃泌素,位于腺颈 胃体部的内分泌细胞,chromograninA
分化型胃癌的収展路径
分化型胃癌的収展路径
未分化型胃癌的发展模式
未分化型胃癌在黏膜内生长的组织学形态分类
未分化型早期胃癌的内镜表现
胃镜检查前的准备
禁食禁水 祛除胃内黏液及泡沫
祛黏液 除泡沫
胃镜检查的种类
普通胃镜
色素胃镜 放大胃镜
70-100倍放大
细胞学内镜 共聚焦内镜
黏膜上皮层
黏膜固有层
上皮下微血管
腺体颈部(含胃上皮干细胞,为黏膜增殖区域)
MIB1-positive proliferating cells are located in the neck region of the fundic gland mucosa
腺颈部存在干细胞,往上更新表面被覆上皮, 往下则更新腺上皮 ;在胃上皮更新,损伤修复,腺细胞再生及 上皮细胞癌变等过程中起着重要作用。
胃腺瘤 (按结构类型划分)
tubulovillous adenoma
tubular adenoma
Diagnostic Criteria for Gastric Mucosal Neoplasms
Gastric High-grade Dysplasia Can Be Associated With Submucosal Invasion! Am J Surg Pathol Volume 38, Number 11, November 2014
早期胃癌病理及NBI放大的一些知识点
上皮细胞层+固有层
黏膜肌层(内环外纵) 黏膜下层
固有肌层 (内斜)
(中环)
(外纵) 浆膜层
浆膜层 浆膜下层
表面上皮细胞 小凹上皮细胞
腺上皮细胞
表面上皮及小凹上皮结构
表面被覆上皮及小凹上皮(单层柱状上皮,分泌中性黏液) 上皮细胞基底侧
上皮细胞游离缘
黏膜表面的黏液
LBC出现的意义:有成熟的吸收细胞,提示小肠完全型肠上皮化生,所在区域 一般无癌
相兲术语
早期胃癌 癌前病变
早期胃癌定义
癌组织仅局限于胃黏膜层或黏膜下层, 丌论有无淋巴结转移。
特殊分类: 1.微小胃癌(直径≤5mm) 2.小胃癌(5mm<直径<10mm)
胃癌常见的组织学分类(日本指南)
Well-differentiated tubular adenocarcinoma (tub 1)
微血管缺失 Absent
黏膜表面出现了丌透明物质(比如白色的丌透明物质WOS), 使得微血管形态模糊难辨
WOS(white opaque substance)
WOS-规则分布
oil red O staining
WOS-规则分布
oil red O staining
WOS-不规则分布
oil red O staining
黏液表型的判断
胃表型(G-type):
MUC5AC- and/or MUC6-positive rate of 10% or more.
肠表型(I-type):
MUC2- and/or CD10-positive rate of 10% or more
混合表型(M-type):
MUC5AC- and/or MUC6- as well as MUC2-and/or CD10positive rates of 10% or more
LBC(Light blue crest) 亮蓝冠
The LBC is defined as “a fine, blue , white line on the crests of the epithelial surface”
LBC出现的部位:隐窝边缘上皮(MCE)处
LBC出现的原因:隐窝边缘处成熟吸收细胞游离缘的微绒毛形成的刷状缘反 射窄带光
Signet-ring cell carcinoma (sig) Mucinous adenocarcinoma (muc)
LAUREN分型
肠型:tub1、tub2、pap 在日本,肠型胃癌划归为分化癌
弥漫型:por1、por2、mcu、sig 在日本,弥漫型胃癌划归为未分化癌
