脂肪肝:影像表现全解
55例脂肪肝患者彩色多普勒超声特征分析

尤其是对 于肝 脏的脂肪浸润 部位或有脂 肪组 织残存 的部位 ,
此类患者 的病 变与肝脓肿或 血管瘤不 易区别 ,因此 ,应进
占 1. 81 %,主要 表现 为单 个或者 多个增强 的回声团,形 态较 行仔细诊断。同时对于非均匀性脂肪肝患者的临床表现及实 为规则 ,没有包 膜 ,其 中有 4例 患者 出现了肝血管 的分支在 验室检 查没有 特异性的诊断标志 ,容 易误诊或 忽略 ,对 于病 其 中穿行,经 过增 强 C T检查 ,可 以进 一步确认 。叶段浸润 型有 l ,占 2. 6例 91 %,主要 表现 为大 片、不规 则 的高 回声, 其位于肝 叶或 肝段 ,而肝脏 其他部分 回声正常,病变部 位的
超声 扫描的准确性 ,在 检查过程 中对肝脏实质 的回声进行观 个重要的危险 因素,主要是 由于酒 精能够抑制脂肪进行 氧化 察 ,同时对于肝 内血管及胆管 内的回声进 行观察 ,多出现局 限性 回声,则记录其 出现 的位置、形 状及 回声情况 ,并对 图
像 进行保存。
2 结 果
分解 ,并能够促进脂肪 的合成 ,使 其在肝脏 内大量储存 ,从
一
使用彩超检 测 2型糖尿病患者 的眼底 动脉 血流频谱 ,分 析 各项参 数值,有助 于了解 2型糖尿病 患者视网膜血液循 环 的变化 ,对 该疾 病的早期诊 断有—定 的价值 ,也为 临床治疗 提 供了依 据 ,同时还 能及 时评 价 2型糖 尿病 治疗 的效 果 ,因
Me i a n v t no ia V . , . 9 Oc , 0 d c ln o a i f I o Chn o1 No 2 t2 1 9 2
断应用 f. J 中国超声 医学杂志,2 1 ,2 () 5 9 6 1 】 0 0 67 : 9 — 0 . [1 楠,王学梅 . 4李 彩色 多普勒 超声 对 糖尿 ,随着糖尿病 患者 的进 行性 病变 ,血 d 流 阻力增大,流速下降而呈现 缓慢型血流变化症状 。特别是 这种高阻力低血 流速会导致视 网膜缺 血而缺氧 ,加 快视网膜
脂肪肝的CT诊断

1 材料与方法 1.1 一般资料 本组47例中,男性35例,女性12例。年龄26~70岁,平均 年龄39.6岁。肥胖30例,不肥胖者17例;有饮酒史者28例, 不饮酒者19例;既往有肝炎病史者4例,出现腹水者2例;有糖 尿病史5例;胆囊炎6例;冠心病1例;脑动脉硬化3例。 1.2 临床资料
主要临床表现为上腹部不适、腹胀、食欲减退、四肢乏力及 肝区隐痛等,有18例无明显症状;触诊肝肿大16例、压痛14 例、合并脾大5例;47例中有血脂升高46例(血甘油三脂TG、 总胆固醇TCH增高);肝功能酶系异常38例。
5局灶性脂肪肝女45岁男50岁肝脏形态正常大小在正常范围之内肝缘光滑肝裂未见增宽肝实质密度明显降低平扫ct值26hu脾脏58hu肝内血管呈相对高密度肝内未见占位灶肝内外胆管未见明显阳性结石影及扩张胆囊大小形态正常囊内无异常密度影胰腺形态大小正常其内未见异常密度灶胰管未见扩张胰周脂肪间隙清楚周围血管无受压推移征象
3 讨论 脂肪肝为常见病,其发生与多种因素有关,其中饮食、
肥胖、高血压、高血脂、高血糖及嗜酒有直接关系。本组47 例中,血脂升高者46例,占98%;肥胖者30例,占64%; 有饮酒史者28例,占60%;有糖尿病史者5例,占11%。正 常人肝CT值因个体不同可有较大差异,但总是高于脾脏的 CT值,且脾脏的CT值相对恒定,发生脂肪肝时,脂肪浸润 区CT值下降,与脾脏密度比值可倒置,临床上就是根据肝、 脾密度比值来对脂肪肝进行诊断及分类的。本组的肝、脾 CT值比值与文献报道数据相似[2]。本组47例经CT扫描均见 肝脏实质密度减低,且低于同层脾脏CT值。脂肪肝严重程 度根据肝脾CT值[3]比值分为轻度(肝脾比值≤1)、中度 (肝脾比值≤0.7)、重度(肝脾比值≤0.5)。本组病例结果 中可以看出轻、中、重三类脂肪肝患者肝脏密度均降低, CT值在3~59Hu之间。肝/脾CT值比值在0.12~0.92之间。
脂肪肝PPT【73页】

危险因素 — 性别
女性对酒精介导的肝毒性更敏感,与男性 相比,更小剂量和更短的饮酒期限可能就 出现更重的酒精性肝病。 饮用同等量的酒精饮料,男女在血中酒精 浓度水平明显有差异,女高于男,可能与 女性胃粘膜内乙醛脱氢酶少有关。
Alcohol Clin Exp Res, 2001,25:40S-45S. Alcohol Clin Exp Res, 2001, 25:502-507.
危险因素 — 种族、遗传、个体
种族、遗传以及个体差异也是酒精性肝病的重要危险因素。 汉族人群的酒精性肝病易感基因ADH2、ADH3和ALDH2等的等位基因频率以及基 因型分布不同于西方国家,可能是中国嗜酒人群酒精性肝病的发病率低于西方 国家的原因之一。 并不是所有的过量饮酒者都会出现酒精性肝病,这只是发生在一小部分人群中, 这表明同一地区人们之间还存在着个体差异。
急性脂肪肝
这是一类特殊类型的脂肪肝,总体发病率很低,病因主要包括妊娠 急性脂肪肝、HELLP综合征、Reye综合征(瑞氏综合征)、酒精性 泡沫样肝脂肪变性。
慢性脂肪肝的分类有哪些呢?
按肝内脂肪沉积的量: 轻度、中度、重度脂肪肝
按病理变化分: 单纯性脂 肪肝 脂肪性肝炎 脂肪性肝 硬化
你知道脂肪肝的临床表现有哪些吗?
临床诊断标准
➢ 1.长期饮酒史或2周内大量饮酒史,符合饮酒量阈值。
➢ 2. 临床症状非特异性。可无症状,或有右上腹胀痛,食欲不振、乏力、体重减轻、 黄疽等,随着病情加重,可有神经精神、蜘蛛痣、肝掌等症状和体征。
➢ 3. AST、ALT、GGT,TBil,PT,MCV(平均红细胞体积)和CDT(缺糖转铁蛋 白)等指标升高。其中AST/ALT>2、GGT和MCV升高为酒精性肝病的特点。
脂肪肝的诊断

甘油三脂在 肝细胞内沉积
极低密度脂蛋白合成及分泌障碍 脂蛋白代谢酶在脂肪肝发病中的作用
肝细胞 脂肪变性
诱发脂肪肝的危险因素
①不合理的膳食结构; ②不良的饮食习惯; ③嗜酒; ④多坐少动的生活方式; ⑤精神萎靡生活散漫; ⑥有肥胖相关疾病的家族史。
非酒精性脂肪性肝病诊断标准 (NAFLD) (2002年10月第2版)
对照组 酒精 酒精+EPL
ALT
(IU)
14.8±5.5 20.6±2.4 14.7±5.0
AST
(IU)
37.5±9.5 46.4±8.5 40.7±5.9
GGT
(IU)
11.0±5.7 20.2±10.7 14.3±4.3
每组均为15例,数值以均值±S.D表示. 不同组间显著的统计学差 异见上表所示 (p<0.05)。 ALT: 1-2 and 2-3; AST: 1-2; GGT: 1-2
加用降血脂药物,需适当减量和检测肝功能, 必要时同用保肝药物。
(二)细胞保护和抗纤维化药物
1 生物膜保护剂:
1)必需卵磷脂 2)熊去氧胆酸 3)还原型谷胱甘肽 4)S-腺苷甲硫氨酸 2 抗氧化剂维生素C、维生素E等
1 大豆磷酯酰胆碱
(Soya bean lecithin,易善复)
(OCT)>0.6
6 早期CT测定肝体积增加(>720cm3/m2体表面积)。
饮酒史
鉴别酒精性和非酒精性最重要的条件是:
有无长期饮酒史
ALD饮纯酒精量大于40g/d;ALFLD小于20g/d。
ALD来诊前常因大量饮酒症状加重,
出现黄疸、发热、腹水等症状。
中国医大调查酒精性肝炎19例和酒精性肝硬化
肝脏弥漫性病变的影像学特点
肝脏弥漫性病变的影像学特点肝脏弥漫性病变分类代谢性病变:脂肪肝、铁沉积、糖原贮积病、肝豆状核变性等。
炎症及损伤性病变:炎症、损伤、肝硬化、肝结节病等。
肿瘤性病变:弥漫性HCC、弥漫性肝转移瘤等。
血管性病变:布卡综合征、肝窦阻塞综合征等。
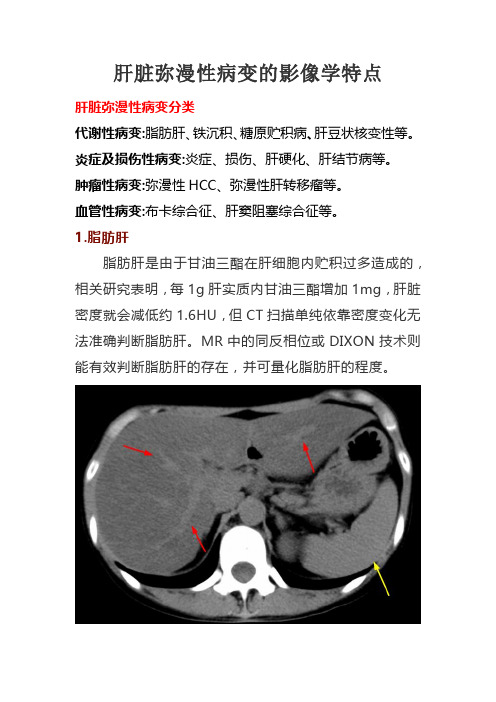
1.脂肪肝脂肪肝是由于甘油三酯在肝细胞内贮积过多造成的,相关研究表明,每1g肝实质内甘油三酯增加1mg,肝脏密度就会减低约1.6HU,但CT扫描单纯依靠密度变化无法准确判断脂肪肝。
MR中的同反相位或DIXON技术则能有效判断脂肪肝的存在,并可量化脂肪肝的程度。
年轻女性,重度脂肪肝患者,平时喜食甜食及奶茶。
CT平扫上可见肝实质密度弥漫性减低,低于同层面脾实质密度(黄箭),肝内血管呈相对高密度影(红箭)。
同一患者的MR平扫图像,T1WI反相位肝实质信号较同相位明显减低,提示重度脂肪肝(反相位图带有勾边效应)。
2.肝内铁沉积肝内铁沉积(又称铁过载)在平时工作中也经常遇到,引起肝内铁沉积的原因很多:遗传性血色病、铁负荷性贫血、长期血液透析、多次输血、慢性肝病等。
临床上需要重点排除遗传性血色病(常染色体隐性遗传病),因为遗传性血色病如果不能早期诊断和治疗,将导致肝硬化甚至肝癌等严重并发症。
遗传性血色病患者的铁质多沉积于肝脏、胰腺和心肌肉,而其它原因导致的铁过载铁质多沉积于肝脏、脾脏。
因此在MR抑脂T2WI图像上,当患者肝脏信号均明显减低而脾脏信号相对正常时,可提示遗传性血色病。
老年男性患者,因重度贫血就诊。
CT平扫上可见肝实质密度弥漫性增高,且明显高于同层面脾实质密度(黄箭),肝内血管呈较为明显的低密度改变(绿箭)。
肝实质CT值75HU、脾实质CT值50HU。
同时需要注意的是肝实质密度增高≠肝内铁沉积,肝实质密度增高还见于结节病、Wilson病以及服用胺碘酮、甲氨蝶呤药物的患者。
通常而言,肝实质密度在45~65HU之间,一般CT值大于或接近75HU可提示肝实质密度异常增高。
脂肪肝影像学表现诊断标准

脂肪肝影像学表现诊断标准
脂肪肝的影像学表现包括以下几个方面:
1. 肝脏密度降低:CT 和 MRI 检查中可见肝脏密度降低,表现为灰度值较低,呈现出“脂肪样”影像。
2. 肝脏体积增大:肝脏脂肪含量增加会导致肝脏体积增大,但在早期肝脏体积并不一定有改变。
3. 肝脏表面光滑:脂肪肝会导致肝脏表面变得光滑,而正常肝脏表面应该有一些凸起的结节。
4. 肝内血管和胆管的可见度增加:脂肪肝会导致肝脏造影剂吸收减少,使肝内血管和胆管的可见度增加。
根据以上影像表现,诊断脂肪肝的标准包括:
1. 肝脏密度降低:尤其是在 CT 和 MRI 上,肝实质内出现明显无法充盈的低密度区域,且低密度区域 > 5%。
2. 肝脏体积增大:肝脏横断面面积 > 112cm2 或体积 > 2.5L。
3. 肝内血管和胆管的可见度增加:肝脂肪变性可造成肝实质密度下降,因而给予周围血管和胆管的对比增加,以便于观察。
4. 排除其他临床表现和检查结果支持的肝脏疾病。
脂肪肝的影像诊断

a
9
脂肪肝
脾脏CT 值相对较固定 正常人不同个体的肝CT 值总是高于脾的CT
值 肝的CT 值低于同一层面脾的CT 值(肝/ 脾
密度比值< 1) 即可诊断为脂肪肝 肝/脾CT 值的比值-诊断、衡量、随访疗效
的依据。
a
10
CT 定量诊断
轻度表现为肝衰减值轻度低于脾
中度表现为肝衰减值明显大于脾,对比明 显,肝内血管不显示;
化学位移成像必须同时观察IP 和OP 像
a
29
弥漫性脂肪肝内正常肝岛_OP呈相对高 信号 局灶性肝脂肪变性灶_OP呈低信号
敏感性和特异性均不高 X射线
a
14
MRI?
a
15
SE T1WI 上正常肝脏信号即呈中等 信号,高于脾脏
a
16
MRI
1984 年Dixon首先提出化学位移成
像
水(-OH) 和脂肪(-CH2) 氢质子有不 同的共振频率,在一定条件下,脂肪 和水以相同或相反相位发生共振,所 获的相应图像为In phase(IP) 和 Out phase (OP) 像
由于SE 成像时间长且OP 像须有特殊软 件支持,所以目前都用梯度回波序列完成 IP 和OP 成像。
a
20
梯度回波序列(GRE) 没有180°重聚脉冲, 水和脂肪中氢质子的相位随TE 改变而成
同方向或反方向。
在1. 5T 磁场内
当TE 约为2. 2ms时,可获
得Oቤተ መጻሕፍቲ ባይዱ 像
获得IP 像
TE 约为4. 4ms 时,
a
18
同相位上两者矢量相加,信 号强度增高
反相位上两者矢量相减,信 号强度减低
a
19
肝脏的CT影像诊断最全版ppt课件

❖ 肝细胞弥漫变性 坏死 ❖ 纤维组织增生 ❖ 肝细胞结节再生 ❖ 肝小叶结构和血液循环途径被改建 ❖ 肝变形、变硬 ❖ 门静脉高压 ❖ 肝功能损害
肝硬化- 病理
严格执行突发事件上报制度、校外活 动报批 制度等 相关规 章制度 。做到 及时发 现、制 止、汇 报并处 理各类 违纪行 为或突 发事件 。
严格执行突发事件上报制度、校外活 动报批 制度等 相关规 章制度 。做到 及时发 现、制 止、汇 报并处 理各类 违纪行 为或突 发事件 。
严格执行突发事件上报制度、校外活 动报批 制度等 相关规 章制度 。做到 及时发 现、制 止、汇 报并处 理各类 违纪行 为或突 发事件 。
严格执行突发事件上报制度、校外活 动报批 制度等 相关规 章制度 。做到 及时发 现、制 止、汇 报并处 理各类 违纪行 为或突 发事件 。
❖ 临床与病理 ❖ 临床表现各有不同,在原发病基础上多出现肝大,
高血脂症。 ❖ 根据脂肪浸润程度和范围,脂肪肝分为弥漫性和
局灶性脂肪肝。 ❖ 大体病理可见肝大,肝脂肪含量可高达40%-50
严格执行突发事件上报制度、校外活 动报批 制度等 相关规 章制度 。做到 及时发 现、制 止、汇 报并处 理各类 违纪行 为或突 发事件 。
❖肝脏密度异常:
❖ 肝内胆管积气 最常见原因为外科术后 ❖ 门脉积气 常见肠系膜坏死,小儿坏死性小肠; ❖ 肝实质积气 产气杆菌引起的肝脓肿 ❖ 弥漫性肝密度增高 原发或继发性血色素沉着症; ❖ 肝内局限性钙化
肝硬化-CT表现
❖ 早期肝硬化患者CT表现可为正常或增大。 ❖ 中晚期表现为: ❖ ①肝缩小,全肝萎缩; ❖ ②肝轮廓呈结节状凹凸不平; ❖ ③肝叶比例失常,常是尾叶与左叶较大而右叶较小; ❖ ④肝门及肝裂增宽; ❖ ⑤脾增大; ❖ ⑥可伴有腹水。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
肝脏脂肪浸润表现 弥漫性脂肪浸润 弥漫性脂肪浸润是肝脏脂肪浸润最常见的类型,肝脏均匀受累,根椐标 准可直接作出诊断(Figs 4-6)
局灶性脂肪浸润和弥漫性脂肪浸润伴局灶性正常肝 局灶性脂肪沉着和弥漫性脂肪沉着伴局灶性正常肝是 比较少见的类型,这时局灶性脂肪沉着灶和局灶性正 常肝有特定的发生部位(例如,镰状韧带或静脉韧带 附近,肝门及胆囊窝)(41-46);机理尚不完全清 楚,但被认为与这些区域有异常静脉引流有关,例如: 异常胃静脉引流(41,44)。有报到肝脏胰岛素瘤转 移灶附近肝脏脂肪沉着,据认为这与局部胰岛素影响 肝细胞甘油三脂合成及循环有关(47-49)。 由于局灶性脂肪沉着和弥漫性脂肪沉着伴局灶性正常 肝可呈类似肿块表现,影像上考虑脂肪浸润灶而不考 虑肿块,理由如下:肝脏局陷性脂肪沉着弥漫性脂肪 沉着伴局灶性正常肝有特征性发生部位,对肝血管和 肝内其它结构没有占位效应,呈地图形而不是圆形或 卵圆形,边界不清楚,增强扫描强化类似或弱于正常 肝实质。受累区域常相对较小,但有时病灶与正常肝 实质可融合成一大片不均质区域(Figs 7-9)。
准确检测和分级 有报到超声检测脂肪肝的敏感性和特异性分 别为60-100%和77-95%(4,17,19),平扫 CT为43-95%和90%(40),化学位移梯度回 波图像为81%和100%(31)。尽管目前处于 发展阶段的MR看来即使在肝脏脂肪成份较 低时都比较可靠,但肝脏脂肪成份低于活体 肝脏重量的30%时,超声、CT、MR诊断脂 肪肝还是不太可靠(19,23)。 目前一些研究改进了CT和MR技术,有望定 量分级脂肪(27,31,34,37)。
脂肪肝:影像表现及诊断 陷阱
脂肪沉着是断层扫描肝脏最常见的异常表现。 常见表现包括弥漫性脂肪沉着、弥漫性脂肪 沉着伴部分正常肝、局灶性脂肪沉着,不典 型表现(如:多结节样、血管周围脂肪沉着) 会导致与肿瘤、感染及血管性病变鉴别诊断 困难,特别是在肝脏混杂或不均匀脂肪沉着 时。为了避免误诊以及正确建议进一步检查, 影像医生应熟悉肝脏脂肪沉着的各种表现, 特别是在超声、CT、MRI上的不同表现。另 外,了解其高危因素以及病理生理学、组织 细胞学、流行病学特征有助于避免误诊及制 定进一步检查计划
MR诊断 化学位移梯度回波成像同像位与反像位图像最常用 于诊断脂肪肝,正常肝实质同相位与反像位信号强 度相似(Fig 3)。如果反像位肝脏信号较同相位减低 (30-33),则可能存在脂肪肝,并且根椐信号减低 的程度还可以定量测量肝脏脂肪。 根椐应用化学脂肪饱和序列,观察肝脏信号强度的 丢失,可以诊断肝脏脂肪沉着,但不如化学位移梯 度回波序列诊断脂肪肝敏感。 在同相位梯度回波图像、T1或T2自旋回波图像上, 信号较正常肝脏高也提示肝脏脂肪沉着,但这种表 现既不敏感也不特异(30-32,35,36)除非测量技 术被精确校准。 MR质子波谱是测量脂肪肝最准确非侵入性方法 (37-39)。但这种方法不生成解剖图像,因此不在 本文的讨论范围。
前言 脂肪肝是腹部断层扫描肝脏常见表现,影像 检查常可作出直接诊断,但肝脏脂肪沉着可 有类似肿瘤、感染、血管性病变的表现,这 常导致误诊、不必要进一步检查及侵入性手 段。为了避免类似错误,影像医生应了解肝 脏脂肪沉着的各种表现,本文讲述了肝脏脂 沉着的病理生理学、组织细胞学、流行病学 及影像表现。作者描述了肝脏脂肪沉着超声、 CT、MR的不同表现,同时讨论了诊断陷井 及怎样鉴别肝脏脂肪沉着与其它肝脏危害更 大的疾病。
在很多情况下,脂肪肝可发展到脂肪肝肝炎(伴有炎变、细 胞损害、或纤维化伴脂肪变性)然后发展到肝硬化(7-10)。 然而,由于脂肪肝发展到脂肪肝肝炎不常见,有人提出“两 击”理论,“第一击”是肝细胞内甘油三脂堆积,它使肝细 胞易于遭受“第二击”,但在不发生“第二击”时,病情不 会进行性加重。虽然“第二击”具体情况还不太明确,但它 被认为是进一步加重的细胞损害事件,它促进炎变和细胞损 害,并推进肝脏纤维化及肝硬化的发生。有资料表明,肝细 胞变性与其它疾病,如:病毒性肝炎并存会促进病情进展, 这就支持“两击”理论。 在放射学文献中,肝脏脂肪浸润常用于描述脂肪沉着,尽管 常用,但这个述语是一个误导,因为脂肪浸润的细胞学特点 是肝细胞内游离的甘油三脂滴聚积,而在其它类型细胞中少 见。肝实质脂肪浸润并不发生,而脂肪肝更准确,因此本文 采用了脂肪肝这个述语。 为了分级需要,病理学家视觉估计肝细胞内包含脂滴的部分, 常采用五级分法(0%,1%-5%,6%-33%,34%-66%, ≧67%),没有考虑脂滴的大小。
以上情形均会导致肝细胞内甘油三脂堆积 从而影响肝细胞脂质代谢,特别是影响自 由脂肪酸代谢途径(1-6),肝脏中央(中 心静脉附近)肝细胞最容易代谢疲劳而较 周边的肝细胞易于发生脂肪堆积(1,7), 这种情况下,中心静脉区域易于发生肝细 胞脂肪变性。进而出现整个肝叶弥漫性相 对均匀的脂肪沉着(7
高危因素及病理生理特点 脂肪肝是指以甘油三脂在肝细胞胞浆内沉 积的一大类疾病,最常见的两种情型是酒 精性脂肪肝和非酒精性脂肪肝。酒精性脂 肪肝是过量饮酒导致,非酒精性脂肪肝与 胰岛素抵抗及其代谢综合征,其它导致肝 脏脂肪沉着的原因有病毒性肝炎和大量服 用某些药物。少见的情况还有饮食和营养 因素及先于肾皮质及脾脏,肝内血管清楚显示,肝脏后缘清晰勾勒 (Fig 1)。如果肝脏回声超过肾皮质或脾脏,超声波衰减,肝脏轮廓模糊,肝内结构 显示不清,便可诊断脂肪肝(17-21)。为了避免假阳性,须满足上述两个以上条件, 方可作出诊断。
CT诊断 平扫,肝脏密度略高于脾脏及血液,肝内血管呈 相对低密度(Fig 2)。如果肝脏CT值低于40Hu (24-26)或肝脏CT值低于脾脏10Hu(17,22, 23)以上,可以诊断脂肪肝。在严重的脂肪肝病 例,肝内血管相对于肝实质呈高密度(17)。也 有人支持其它它标准,Ricci等通过测量肝脾密度 比例,认为比值小于1为脂肪肝的诊断标准(27)。 这组试验也通过平扫CT与脂肪校准的模型来测量 肝脏脂肪成份。 CT增强扫描诊断脂肪肝则不太可靠,因为这时肝 脏与脾脏密度差异与扫描时间及扫描技术有关, 而且正常值及异常值范围有重叠(28,29)。增 强扫描时若肝脏密度绝对值低于40Hu时,可以诊 断脂肪肝,但这个标准限制了敏感性。
脂肪肝流行病学 脂肪肝谱通人群的发病率是15%,在大量饮 酒(>60g每天)的人群中发病率约45%,在 高脂血症(50%)或肥胖(>30kg/m2)人群 约75%,而在肥胖且大量饮酒的人群达95% (4,11-16)。 脂肪肝的影像诊断 肝脏活检组织学分析是诊断脂肪肝的金标 准,但脂肪肝亦可由断层扫描作出诊断。
