脊髓损伤的诊治指南
脊髓损伤临床表现与诊断定位

脊髓损伤临床表现与诊断定位一、脊髓震荡与脊髓休克:1、脊髓震荡:脊髓损伤后出现短暂性功能抑制状态。
大体病理无明显器质性改变,显微镜下仅有少许水肿,神经细胞和神经纤维未见破坏现象。
临床表现为受伤后损伤平面以下立即出现迟缓性瘫痪,经过数小时至两天,脊髓功能即开始恢复,且日后不留任何神经系统的后遗症。
2、脊髓休克:脊髓遭受严重创伤和病理损害时即可发生功能的暂时性完全抑制,临床表现以迟缓性瘫痪为特征,各种脊髓反射包括病理反射消失及二便功能均丧失。
其全身性改变,主要可有低血压或心排出量降低,心动过缓,体温降低及呼吸功能障碍等。
脊髓休克在伤后立即发生,可持续数小时至数周。
儿童一般持续3-4天,成人多为3-6周。
脊髓损伤部位越低,其持续时间越短。
如腰、骶段脊髓休克期一般小于24小时。
出现球海绵体反射或肛门反射或足底跖反射是脊髓休克结束的标志。
脊髓休克期结束后,如果损伤平面以下仍然无运动和感觉,说明是完全性脊髓损伤。
二、脊髓损伤的纵向定位:从运动、感觉、反射和植物神经功能障碍的平面来判断损伤的节段。
(一)、颈脊髓损伤:1、第一、二脊髓损伤:病人多数立即死亡,能到医院就诊者只有下列神经病学改变:① 运动改变:第一、二颈神经发出纤维支配肩胛舌骨肌、胸骨舌骨肌和胸骨甲状肌,当其受伤时,会影响这些肌肉功能。
② 感觉改变:第一、二颈神经的前支参与构成枕大神经、枕小神经及耳大神经。
当寰枢推骨折、脱位、齿状突骨折时,病人可感到耳部及枕部疼痛、麻木。
检查时可发现有局部痛觉过敏或减退。
2.第三颈脊髓损伤:该部位的脊髓支配膈肌及肋间肌,损伤后不能进行自主呼吸,伤员多于受伤后立即死亡。
常见的损伤原因为绞刑骨折,即第二至第三颈椎脱位,第二颈椎双侧椎弓骨折。
这种骨折脱位亦可因上部颈椎于过伸位受伤引起。
3.第四颈脊髓损伤:(1) 运动改变:病人为完全性四肢瘫痪。
膈肌受第三至第五颈神经支配,第四颈脊髓节段损伤后,创伤性反应也往往波及到第三颈神经,故病人的自主呼吸丧失。
神经外科脊髓损伤疾病护理要点解答

神经外科脊髓损伤疾病护理要点解答脊髓损伤(injuries of the spinal cord)为脊柱骨折或骨折脱位的严重并发症。
损伤高度以下的脊神经所支配的身体部位的功能会丧失。
直接与间接的外力对脊柱的重击是造成脊髓损伤的主要原因,常见的原因有:交通事故、枪伤、刀伤、自高处跌落,或是被掉落的东西击中脊椎,以及现在流行的一些水上运动,诸如划水、冲浪板、跳水等,也都可能造成脊髓损伤。
一、护理评估(一)病因分析脊髓损伤是一种致残率高、后果严重的疾病,直接或间接暴力作用于脊柱和脊髓皆可造成脊髓损伤,间接暴力损伤比较常见,脊髓损伤的节段常发生于暴力作用的远隔部位,如从高处坠落,两足或臀部着地,或暴力作用于头顶、肩背部,而脊椎骨折发生在活动度较大的颈部和腰骶部,造成相应部位的脊髓损伤。
脊柱骨折造成的脊髓损伤可分为屈曲型损伤、伸展型损伤、纵轴型损伤和旋转型损伤。
(二)临床观察1.脊髓性休克期(spinalshock)脊髓损伤后,在损伤平面以下立即出现肢体的弛缓性瘫痪,肌张力减低,各种感觉和反射均消失,病理反射阴性,膀胱无张力,尿潴留,大便失禁,低血压(收缩压降至70~80mmHg)。
脊髓休克是损伤平面以下的脊髓节段失去高级中枢调节的结果,一般持续2~4周,再合并压疮或尿路感染时持续时间还可延长。
2.完全性的脊髓损伤在损伤平面以下,各种感觉均消失,肢体弛缓性瘫痪,深浅反射均消失,括约肌功能亦消失,经2~4周脊髓休克过后,损伤平面以下肌张力增高,腱反射亢进,病理反射阳性,出现总体反射,即受刺激时,髋、膝关节屈曲,踝关节跖曲,两下肢内收,腹肌收缩,反射性排尿和阴茎勃起等,但运动、感觉和括约肌功能无恢复。
3.不完全性的脊髓损伤在脊髓休克消失后,可见部分感觉、运动和括约肌功能恢复,但肌张力仍高,腱反射亢进,病理反射可为阳性。
4.脊髓瘫痪(1)上颈段脊髓损伤:膈肌和肋间肌瘫痪,呼吸困难,四肢瘫痪,死亡率很高。
(2)下颈髓段损伤:两上肢的颈髓受损节段神经支配区,呈下运动神经元损害的表现,该节段支配的肌肉萎缩,呈条状感觉减退区,二头肌或三头肌反射减退;即上肢可有下神经元和上神经元两种损害症状同时存在,而两下肢为上运动神经元损害,表现为痉挛性截瘫。
脊髓损伤

脊 柱 的 结 构
脊髓的解剖
一、位置和外形 (一)位置:位于椎管内 前外侧沟 上端平枕骨大孔处与延髓相连 下端(成人)平第1腰椎体下缘 (二)外形: 两个膨大:颈膨大(C5-T2) 腰骶膨大 (L1-S2) 8条沟:前正中裂 后正中沟 前外侧沟 后外侧沟 后中间沟 1 1 2 2 2
前正中裂
脊髓损伤通常发生在一个活动性较大的脊柱
节段与一个活动性较小的节段结合部。颈段 和胸腰结合部(T11-L2)是脊髓损伤中最常 受到影响的区域。
脊髓损伤病理生理
原发性脊髓损伤
1、脊髓震荡:最轻,伤后出现短暂的可恢复 的脊髓功能障碍,镜下可见中央灰质小出血 灶,神经细胞、轴索退变。 2、脊髓挫裂伤:表现为出血、渗出、水肿及 神经元变性。镜下见小血管破裂等。 3、脊髓受压迫伤:灰质出现空泡、空腔。
关键肌(key muscle)
C4 C5 C6 C7 C8 T1 L2 L3 L4 L5 S1
膈肌 肘屈肌(肱二头肌、肱桡肌) 腕伸肌(桡侧腕伸肌长、短头) 肘伸肌(肱三头肌) 中指末节指屈肌(指深屈肌) 小指外展肌 髋屈肌(髂腰肌) 膝伸肌(股四头肌) 踝背屈肌(胫前肌) 拇长伸肌 踝跖屈肌(腓肠肌与比目鱼肌)
括约肌功能障碍,脊柱骨折的部位可有后突 畸形,伴有胸腹脏器损伤者,可有休克表现。
神经功能表现
1、脊髓震荡:不完全神经功能障碍,持续数
分钟至数小时后恢复正常。 2、脊髓休克:损伤水平以下感觉完全消失, 肢体迟缓性瘫痪、尿潴留、大便失禁、生理 反射消失、病理反射阴性。这是损伤水平以 下脊髓失去高级中枢控制的结果,一般24小 时后开始恢复,如出现反射等,但完全过渡 休克期需2-4周。
受伤后3小时以内
脊髓损伤的评定内容和方法

脊髓损伤的评定内容和方法
脊髓损伤评定是一种客观评估方法,用于评估脊髓损伤患者的神经功能和运动能力的程度。
该评定通常包括以下内容和方法:
1. 神经感觉评定:通过检查患者对不同刺激的感觉反应来评估其神经感觉功能。
这些刺激可以包括触摸、疼痛、温度、震动等。
评估结果通常分为正常、异常或缺失。
2. 运动评定:通过检查患者的运动能力来评估其运动功能。
检查内容包括肌肉力量、肌张力和肌肉反射。
评估结果通常分为正常、轻度、中度或重度缺失。
3. 神经系统评定:通过检查患者的神经系统功能来评估其神经系统的状态。
检查内容包括神经系统的感觉、运动和自主神经系统的功能。
评估结果通常分为正常、轻微、中度或重度异常。
4. 残疾评定:通过评估患者的残疾程度来确定其日常生活自理能力和工作能力的状态。
评估结果通常分为轻度、中度或重度残疾。
5. 国际脊髓损伤协会(International Spinal Cord Injury Association,简称ISCoS)分级:该分级是根据患者的肢体运动能力和感觉功能来评
定脊髓损伤的严重程度。
评分标准为A、B、C、D、E五个等级,其中A为最严重,E为最轻微的损伤。
以上是脊髓损伤评定常用的内容和方法,可以帮助医生了解患者的神经功能和运动能力的情况,为制定治疗计划和康复方案提供参考。
脊髓损伤

第四章脊髓损伤第一节概述脊髓损伤( spinal cord inj ury,SCI)是由于外伤、炎症、肿瘤瘤等原因引起脊髓的横贯性损害而出现以损伤平面以下的运动、感觉、括约肌和自主神经等功能障碍。
外伤性脊髓损伤常因火器、刀伤等直接伤及脊髓或脊柱骨折脱位造成脊髓受压甚至完全断裂。
胸腰段损伤表现为不同程度的截瘫,颈髓损伤造成四肢瘫。
脊髓损伤是一种严重的致残性损伤,而脊柱最易受损伤的部位依次是下颈段(C5 -C7)、中胸段( T4~T7)和胸腰段(T1o~L2)。
在美国,每年大约有11000例新增脊髓损伤的病例,总共大约有250 000例脊髓损伤患者。
脊髓损伤患者大部分比较年轻,有职业的成年人,80%为男性。
损伤的平均年龄正在逐渐增长。
2000年脊髓损伤患者的平均年龄为38.o岁。
受伤时,63. 0%是从业者,但是受伤10年后,68.3%的截瘫患者和73.6%的四肢瘫患者是失业者。
如此高的失业率,加上不能工作而失去的工资和福利,损伤后劳动生产力等方面的损失,给社会造成了巨大的负担。
此外,脊髓损伤后第一年的平均保健和生存费用估算,高位四肢瘫(CI - C4)患者为$682 957,低位截瘫患者为$ 249 5490在我国脊髓损伤的发生率呈逐年上升+趋势,因脊髓损伤而产生的截瘫和四肢瘫患者也给家庭和社会带来沉重负担。
尽管先进的医疗救助和.治疗使患者的生命得到了延长,严重的残疾带来的心理、社会和经济压力让患者痛不欲生.截瘫和四肢瘫患者经过漫长的康复医疗,很大程度上可以改善患者的运动功能和日常生活活动能力,使其能够重返家庭、重返社会。
而早期脊髓损伤后最主要的死亡原因是呼吸衰竭,后期脊髓损伤的最主要死亡原因是肾衰竭,但随着泌尿外科的发展,肺炎、肺栓塞以及败血症也逐渐成为重要的死亡原因。
脊髓非损伤性疾病的流行病学尚未被很好调查过。
癌症和肿瘤是唯一较外伤更为常见的脊髓疾病的原因,脊髓炎和脊髓血管性疾病也是一常见病因。
脊髓损伤

L2-大腿前中部 L3-股骨内上髁 L4-内踝 L5-足背第3趾 S1-足跟外侧
1=无反应 3=感觉正常
2=反应减弱
脊髓神经损伤平面评定标准
神经平面:指脊髓具有身体两侧正常感觉、运 动功能的最低节段,即感觉异常节段,异常肌 力(3级)的上一节段 神经损伤平面确定:感觉和运动平面可不一致, 左右可不同,神经平面的综合判断以运动平面 为主要依据,T2~L1损伤无法评定运动平面, 主要依赖感觉平面来确定神经平面。 感觉关键点:标志感觉神经平面的皮肤标志性 部位(28个点)。 关键肌:确定神经平面的标志性肌肉(10个)。
截瘫临床综合征
中央索综合征(central cord syndrom) 半切综合征(Brown-Sequard S) 前束综合征(anterior C.S) 后束综合征(posterior C.S) 圆锥综合征(conus medullaris S) 马尾综合征(cauda equina S) 脊髓震荡(spinal concusion)
功能性步行 社区性:终日穿支具并能耐受、连续走900米、 上下楼、进行独立的ADL。 家庭性:终日穿支具并能耐受、上下楼、进 行独立的ADL。 治疗性步行-不具备上述条件,可用KAFO 及拐杖短暂步行者。
案例评估分析
患者,女,30岁,车祸致胸腰段骨折12h 检查:大腿前中段痛觉减退,膝内侧痛觉消 失,屈髋肌力4级,伸膝肌力3级,踝背屈肌 力3-级,拇趾背屈1级,踝屈0级。肛门指检 患者感觉不到手指插入,但有肛门自主收缩, 球肛门反射存在。
脊髓损伤的康复
河南中医学院 康复学科 任亚锋
脊柱与脊髓
脊髓损伤

按照程度分析 3、脊髓断裂 脊髓的连续性中断,可为完全性或不完全 性,不完全性常伴有挫伤,又称挫裂伤。脊髓 断裂后恢复无望,预后恶劣。
脊髓损伤分型
按照程度分析 4、脊髓受压 骨折移位,碎骨片与破碎的椎间盘挤入椎 管内可以直接压迫脊髓,而皱褶的黄韧带与急 速形成的血肿亦可以压迫脊髓,使脊髓产生一 系列脊髓损伤的病理变化。及时去除压迫物后 脊髓的功能可望部分或全部恢复;如果压迫时 间过久,脊髓因血液循环障碍而发生软化、萎 缩或瘢痕形成,则瘫痪难以恢复。
脊髓丘脑束的起始细胞 位于对侧脊髓全长,纤维在 白质前联合越边后在上一节 对侧白质前外侧索上行,至 于背侧丘脑。传导痛、温、 触觉。
4.中脑 5.脑桥 6.延髓 9.脊髓 11.楔束核 12.薄束核
两束占据白质后索。 薄束成自同侧中胸 部节段以下神经节 的中枢突,楔束成 自同侧中胸部以上 的脊神经节细胞的 中枢突。传导上肢 和下肢的本体感觉 和精细触觉。
概 述
脊髓损伤的程度和临床表现取决于原发性损伤 的部位和性质。在中医学属外伤瘀血所致“腰 痛”、“痿证”、“癃闭”等病证范畴。脊髓 损伤可分为原发性脊髓损伤与继发性脊髓损伤。 前者是指外力直接或间接作用于脊髓所造成的 损伤。后者是指外力所造成的脊髓水肿、椎管 内小血管出血形成血肿、压缩性骨折以及破碎 的椎间盘组织等形成脊髓压迫所造成的脊髓的 进一步损害。
脊髓损伤分型
1、脊髓损伤 根据损伤类型 脊髓半切综合征:又名Brown-Sequard征。损 伤平面以下同侧的躯干及肢体的运动及深感觉 消失,对侧肢体痛觉和温觉消失。 脊髓前综合症:颈脊髓前方受压严重,有时可 引起脊髓前中央动脉闭塞,出现四肢瘫痪,下 肢瘫痪重于上肢瘫痪,但下肢和会阴部仍保持 位置觉和深感觉,有时甚至还保留有浅感觉。
脊髓损伤
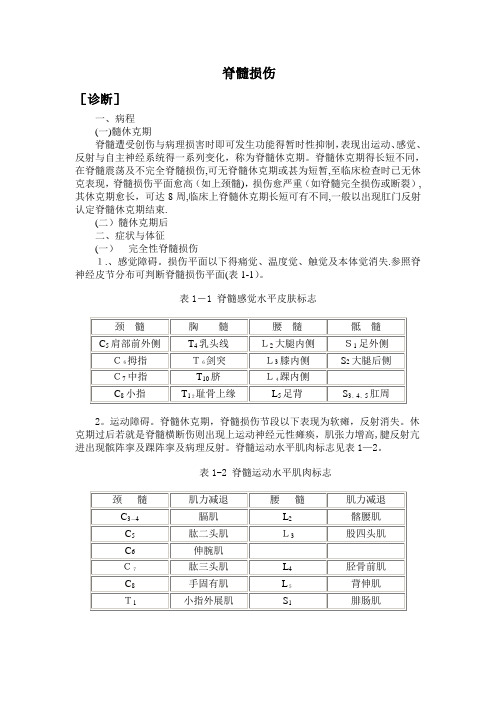
脊髓损伤[诊断]一、病程(一)髓休克期脊髓遭受创伤与病理损害时即可发生功能得暂时性抑制,表现出运动、感觉、反射与自主神经系统得一系列变化,称为脊髓休克期。
脊髓休克期得长短不同,在脊髓震荡及不完全脊髓损伤,可无脊髓休克期或甚为短暂,至临床检查时已无休克表现,脊髓损伤平面愈高(如上颈髓),损伤愈严重(如脊髓完全损伤或断裂),其休克期愈长,可达8周,临床上脊髓休克期长短可有不同,一般以出现肛门反射认定脊髓休克期结束.(二)髓休克期后二、症状与体征(一)完全性脊髓损伤1.、感觉障碍。
损伤平面以下得痛觉、温度觉、触觉及本体觉消失.参照脊神经皮节分布可判断脊髓损伤平面(表1-1)。
表1-1 脊髓感觉水平皮肤标志2。
运动障碍。
脊髓休克期,脊髓损伤节段以下表现为软瘫,反射消失。
休克期过后若就是脊髓横断伤则出现上运动神经元性瘫痪,肌张力增高,腱反射亢进出现髌阵挛及踝阵挛及病理反射。
脊髓运动水平肌肉标志见表1—2。
表1-2 脊髓运动水平肌肉标志3。
括约肌功能障碍。
脊髓休克期表现为尿潴留,系膀胱逼尿肌麻痹形成无张力性膀胱所致。
休克期过后,若脊髓损伤在骶髓平面以上,可形成自动反射膀胱,残余尿少于100毫升,但不能随意排尿。
若脊髓损伤平面在园锥部骶髓或骶神经根损伤,则出现尿失禁,膀胱得排空需通过增加腹压(腹部用手挤压)或用导尿管来排空尿液.大便也同样可出现便秘与失禁。
(二)不完全性脊髓损伤依脊髓损伤节段水平与范围不同有很大得差别,损伤平面以下常有感觉减退,疼痛与感觉过敏等表现。
重者可仅有某些运动,而这些运动不能使肢体出现有效功能,轻者可以步行或完成某些日常工作,运动功能在损伤早期即可开始恢复,其恢复出现越早,预后越好。
临床上有以下几型:1、脊髓前部损伤:表现为损伤平面以下得自主运动与痛温觉消失。
由于脊髓后柱无损伤,病人得触觉、位置觉、振动觉、运动觉与深感觉完好。
2、脊髓中央性损伤(中央管综合征):在颈髓损伤时多见。
表现上肢运动丧失,但下肢运动功能存在或上肢运动功能丧失明显比下肢严重。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
http://www.qiuyi.cn/ 1 脊髓损伤的诊治指南
【概述】 脊髓损伤(Spinal cord injury,SCI)是中枢神经系统的严重损伤,是一种严重威胁人类生命健康的疾患。大多源于交通伤、坠落伤、暴力或运动等,在现代社会中有很高的发病 率和致残率,脊髓一旦发生损伤、坏死,恢复的可能性较小。早期、全面的医疗干预和康复治疗对减轻SCI患者脊髓损伤程度和提高今后的生活质量有着极其重要 的影响。
【发病机制】 研究表明,SCI有两种损伤机制参与,即原发性损伤(包括机械损害、出血等)和继发性损 伤。原发性损伤被动地发生在损伤后短时间内(一般认为4h内),是不可逆的。而脊髓继发性损伤是在原发损伤后的数分钟到数天内逐渐形成,并伴随一系列的细 胞内代谢和基因改变,有时继发性损伤产生的组织破坏程度甚至超过原发性损伤。
由于继发性损伤的可干预性,可以通过早期、积极、正确的医 疗干预来预防和减轻的。因此,如何对其发生机制进行研究及给予有效的治疗策略成为近些年来关注的热点。继发性损伤的机制较多,主要有血管机制、自由基损伤 机制、兴奋性氨基酸毒性作用、细胞凋亡、钙介导机制、一氧化氮机制等。
1、血管机制 SCI后的血管改变为即刻的及延迟的局部效应和系统效应。局部效应包括微循环的进行性下降,脊髓血流自动调节的紊乱及脊髓血流量(SCBF)的下降。系统效应包括全身性低血压、神经源性休克、外周阻力降低及心输出量的减少。
具体机制如下:①严重SCI后,交感神经张力降低,心输出量减少,血压下降,脊髓自动调节血流的能力丧失,使得脊髓组织局部血供不足。②微血管痉挛,血 管内皮细胞损伤或水肿。③损伤后产生的血管活性胺(儿茶酚胺)及一些生物化学因子如氧自由基、一氧化氮、血小板活化因子、肽类、花生四烯酸代谢产物、内皮 素、血栓素A2等均可影响微血管,使血管通透性增高,血小板聚集,血管栓塞。④创伤后脊髓内存在早期广泛的小血肿,特别是灰质内血肿可导致灰质周围白质的 缺血,因为脊髓内半部分白质的血供是由沟动脉分支穿过灰质而来。这些血管改变导致损伤区脊髓缺血,而如果长时间严重缺血,则会引起伤后脊髓梗死。脊髓缺血 程度与其损伤和功能障碍的程度呈一种线性的剂量—反应关系,且在伤后最初数小时内逐渐加重,至少持续24h。
2、自由基(FR)损伤机制 http://www.qiuyi.cn/ 2 脊髓组织富含脂类物质,对脂质过氧化反应极为敏感。生理状态下,人体为维持各种细胞和亚细胞结构的完整性,虽产生一定自由基(FR),但内源性氧化系统 如超氧化物岐化酶(SOD),过氧化氢酶(CAT)可以有效地消除FR。SCI后,通过多种环节可使FR增高:(1)脊髓组织缺血缺氧和出血使线粒体功能 障碍,ATP降解,氧还原不完全,产生氧自由基;(2)血管内皮细胞、神经细胞缺氧代谢,通过黄嘌呤—黄嘌呤氧化酶系统产生大量的FR;(3)多形核白细 胞在吞噬作用时,产生大量O2-、OH·及H2O2;(4)SOD及CAT等抗氧化物质活性明显下降。FR增高,一方面使脊髓组织的脂质过氧化反应得以不 受抑制的进行,破坏脂质结构的细胞膜或细胞器膜的破坏通透性和完整性,最终引起细胞死亡;另一方面,自由基可抑制前列腺素,使得前列腺素的合成抑制不能对 抗内皮素的血管收缩作用,导致血管痉挛与闭塞。
3、兴奋性氨基酸(EAA)作用机制 兴奋性氨基酸(EAA)包括 谷氨酸(Glu)、天冬氨酸(Asp)。在生理情况下发挥神经递质作用;但在病理情况下则具有神经毒性作用。目前,许多研究认为EAA及其受体在触发 SCI后的继发病理生理反应中起重要作用。EAA参与SCI继发损伤机制分二方面:一方面,SCI后EAA大量释放,导致神经细胞的通透性改变,Na+、 H2 O内流致细胞毒性水肿;另一方面,伤后EAA大量释放,过度激活NMDA受体,使受体依赖性Ca2+通道大量开放,导致Ca2+内流而引起神经元迟发性损 伤。
4、细胞凋亡机制 细胞凋亡是指细胞在一定条件下的主动程序性死亡。众多研究证实,SCI后4-24h即出现 大量神经元及胶质细胞凋亡[9],其中促凋亡因子如Bax、caspase-3等表达增加,而抑制凋亡因子如Bcl-2、c-kit等表达减少。活化的胶 质细胞在损伤后的最初几周内起到保护脊髓组织,参与损伤即刻脊髓功能的恢复。其通过迁移至损伤处,使损伤部位致密,并且阻止中性粒细胞的进入而发挥作用。 胶质细胞还具有生成神经营养因子、清除氧自由基、支持神经元存活等作用。有研究表明:细胞因子TNF-α在胶质细胞的凋亡中起重要作用,损伤后TNFR1 受体的下调能减少TNF-α使胶质细胞凋亡的作用。凋亡的胶质细胞未表达特异性的酸性胶质蛋白(星形胶质细胞的特异性蛋白,CRAF),而形态学表现为少 突胶质细胞。少突胶质细胞分布在脊髓灰、白质中,在白质的纤维之间排列成行,它们包绕轴突,形成髓鞘;少突胶质细胞凋亡使有髓神经纤维发生脱髓鞘,轴索瓦 氏变性,继而留下胶质瘢痕。
5、一氧化氮(NO)作用机制 NO是一种重要的信使分子,有松驰血管、抑制血小板聚 集、增加血流、保护细胞、促进再生等作用,因此适量的NO可以保护神经细胞,促进神经再生。但是过量的NO可介导严重的神经毒性及细胞毒性而造成组织的进 一步损伤。研究表明,SCI后产生过量的NO可加重脊髓继发性损伤。NO作为杀伤分子参与神经细胞毒性的机制为:①介导兴奋性氨基酸的神经毒性。②与超氧 阴离子反应, http://www.qiuyi.cn/ 3 形成毒性很强的过氧化硝基阴离子及羟自由基,引起广泛的脂质过氧化及蛋白质酪氨酸硝基化反应。③与细胞内许多酶的铁硫中心结合,干扰DNA双 链,影响其转录翻译。
6、其他 继发性损伤的机制还有细胞内Ca2+超载、神经肽机制、内皮素作用机制、前列腺素作用机制等。这些机制在脊髓继发性损伤中相互交错、级联,共同发挥重要作用。
【分类分级】 一、病因分类诊断 1、外伤性脊髓损伤 2.非外伤性脊髓损伤 二、按损伤的严重程度可分为四级。 1.脊髓解剖横断,此种类型见于严重的脊柱骨折脱位、椎管贯通伤等,骨折片侵入椎管内损伤脊髓;6h中心灰质液化坏死。伤后6w,脊髓断端1-2cm内均为胶质及纤维细胞、瘢痕所代替。
2.完全性脊髓损伤,此种损伤较多见,创伤本身决定了脊髓损伤的严重程度,脊髓解剖上连续,但传导功能完全丧失,临床表现为脊髓损伤平面以下感觉、运 动、括约肌功能全部丧失。伤后15min-3h,可见中央管出血,灰质呈多灶性出血,出血区神经细胞部分退变。6h出血遍布灰质。24-48h灰质中几乎 看不到神经细胞,白质中神经轴突退变,有的地方开始坏死。伤后l-2w脊髓大部分坏死。6w时脊髓的神经组织完全消失,被神经胶质替代。其继发损伤如水 肿、出血、微循环障碍、氧自由基释放等较重且呈进行性,如无干预最后常导致脊髓坏死。然而,在脊髓损伤后的6-8小时内虽然中心有出血、水肿,但尚未坏 死,周围白质也完整,是治疗的最佳时期。其后的继发性损伤如水肿、出血、微循环障碍、氧自由基释放等较重且呈进行性,如无干预最后常导致脊髓坏死。
3.不完全性脊髓损伤,此类损伤类似于完全损伤的改变,但损伤本身相对较轻,脊髓解剖连续性完好,传导功能部分丧失,临床表现为脊髓损伤平面以下有不同 程度的感觉、运动、括约肌功能存在。依据损伤部位不同,分为5种综合征:有前脊髓损伤、后脊髓损伤、中央型脊髓损伤、脊髓半横贯伤、圆锥及马尾损伤。伤后 l-3h,中央管内渗出及出血,灰质中有数处点状或灶性出血:6h灰质出血区部分神经细胞开始退变。24h少数白质发生退变。6w时脊髓中已不见出血。神 经细胞存在,少数仍呈退变。其继发损伤相对较轻,非进行性,多有部分功能恢复,但灰白质中可遗留软化坏死灶。 http://www.qiuyi.cn/ 4 (1)前/后索综合征: 前索综合征(anterior cord syndrome):脊髓前部损伤,表现为损伤平面以下运动和痛温觉消失。由于脊髓后柱无损伤,而本体感觉存在。后索综合征(posterior cord syndrome):脊髓后部损伤,表现损伤平面以下的本体感觉丧失,而运动和痛温觉存在。多见于椎板骨折伤员。
(2)半切综合征(Brown-Sequard's Symdrome):脊髓半侧损伤,表现损伤平面以下的对侧痛温觉消失,同侧的本体感觉和运动丧失。
(3)中央索综合征(central cord syndrome):颈髓损伤时多见。上肢运动丧失,但下肢运动功能存在或上肢运动功能丧失
明显比下肢严重。损伤平面的腱反射消失而损伤平面以下的腱反射亢进。 (4) 圆锥损伤综合症(Cone injury syndrome):脊髓圆锥和椎管内腰段脊神经损害,两下肢多无明显运动障碍,肛门与会阴部有鞍状感觉障碍,性功能障碍(阳痿或射精不能);大小便失禁或潴留,肛门等反射消失。偶尔可以保留球-肛门反射和排尿反射。
上圆锥综合症(L4-S2)相对少见。与圆锥综合症相反,在这个综合症中,病变的高度可确定产生轻瘫还是驰缓性瘫。髋关节的外旋和背屈(直腿抬高)、膝 关节可能屈曲(L4、S2)以及踝关节与趾关节的屈曲和伸展(L4、S2)可减低或丧失。跟腱反射消失,但膝反射保留。膀胱和直肠仅能通过反射排空。尽管 性能力丧失,但偶可有阴茎勃起。偶尔也可以保留骶段反射。圆锥综合症(S3-C)也很少见,胸腰段损伤,L1暴烈性骨折可造成圆锥损伤,亦可造成脊髓和神 经根损伤。
(5)马尾综合症(Injury of cauda equina syndrome):椎管内腰骶神经损害,特点是下肢不对称性损伤明显,临床表现除相应的运动或感觉障碍外,无反射性膀胱及肠道运动障碍,下肢功能包括反 射活动的丧失。马尾的性质实际上是周围神经,预后较好。 各种原因使马尾神经损害,临床出现鞍区感觉、括约肌功能、性功能三大障碍为主的征侯群,称为马尾神经综合征。
4.脊髓振荡,是最轻微的脊髓损伤,临床表现为不完全截瘫。组织学上灰质中可有小灶性出血及神经组织的退变,但不形成坏死灶,一般于伤后24—48h内症状体征消失。多不遗留神经系统的后遗症。
三、截瘫指数 脊髓损伤后各种功能丧失的程度可以用截瘫指数来表现:“0”代表功能完全正常或接近正常。“1”代表功能部分丧失。“2”代表功能完全丧失或接近完全丧 失。一般记录肢体自主运动、感觉及两便的功能情况。相加后即为该病人的截瘫指数,如某病人自主运动完全丧失,而其他两项为部分丧失,则该病人的截瘫指数为 2+1+1=4,三种功能完全正常的截瘫指数为0,三种功能完全丧失则截瘫指数为6。从节腾指数可以大致反映脊髓损伤的程度,发展情况,便于记录,还可比 较治疗效果
