前列腺腺癌Gleason分级(内容详实)
前列腺癌的病理变化与分级

前列腺癌的病理变化与分级引言前列腺癌是男性最常见的恶性肿瘤之一,具有高发病率和死亡率。
了解前列腺癌的病理变化与分级有助于了解其发展和预后。
本文将详细讨论前列腺癌的病理变化以及目前常用的分级系统。
前列腺癌的病理变化前列腺癌的病理变化主要涉及前列腺组织细胞的异常增生和恶性转化。
以下是前列腺癌的主要病理变化:1. 原位前列腺癌原位前列腺癌是指癌细胞仅在前列腺管腺上皮内生长,并未侵犯腺体基底膜。
这种早期阶段的前列腺癌通常无症状,仅能通过组织活检才能发现。
原位癌的恶性程度较低,预后也相对良好。
2. 浸润性前列腺癌浸润性前列腺癌是指癌细胞侵犯了前列腺腺体基底膜,并向周围组织扩散。
这种癌变形式通常表现为前列腺增大、尿频、尿急等症状。
浸润性癌的恶性程度高,预后相对较差。
3. 前列腺癌的细胞学变化前列腺癌的细胞学变化主要涉及细胞核的变化。
癌细胞的细胞核多呈现多形性、畸形性和巨大性。
细胞核的染色质呈现不均匀分布和明显增多的特征,核仁也常常增大。
这些细胞学变化是前列腺癌的重要诊断依据之一。
前列腺癌的分级系统为了更好地评估前列腺癌的预后和制定治疗方案,人们开发了不同的前列腺癌分级系统。
常用的分级系统包括:1. Gleason评分系统Gleason评分系统是最常用的前列腺癌分级系统之一。
它根据癌细胞在组织切片中的特征来评分。
具体地说,医生根据最主要的癌细胞样式给予一个主要分级,再根据次要的癌细胞样式给予一个次要分级。
两个分级的总和即为Gleason评分。
Gleason评分可以从2到10分,分数越高表示癌变的程度越严重。
2. WHO分级系统WHO分级系统根据癌细胞的分化程度和组织学特征将前列腺癌分为四个等级:I级到IV级。
I级前列腺癌细胞较为分化,组织学特征与正常前列腺组织相似;IV级前列腺癌细胞分化较差,组织学特征异常。
WHO分级系统主要根据组织学观察结果来进行分级。
3. D’Amico分级系统D’Amico分级系统是一种根据临床和病理特征来进行前列腺癌分级的系统。
前列腺癌gs评分原则

前列腺癌gs评分原则
前列腺癌GS评分分为低分、中分和高分三种,GS评分越高,表示前列腺癌的恶性程度越高,对于临床的治疗和预后判断有重要的影响。
GS评分由前列腺癌的主要病灶形态学类型Gleason分级和病变面积决定。
Gleason分级是以1-5等为基本单位,将前列腺癌的病灶形态学分为1-5级,然后根据不同等级之间的差别,选择相邻两个等级进行组合,形成GS评分。
病灶面积越大,对应的GS评分越高,表示前列腺癌的恶性程度越高。
低分组GS评分为6分以下,中分组GS评分为7分,高分组GS 评分为8分及以上。
低分组前列腺癌生长缓慢,预后良好,可以采取观察、手术等方法治疗;中、高分组前列腺癌恶性程度更高,需要较为积极的治疗。
因此,GS评分是评估前列腺癌患者预后和选择合适治疗方案的重要标准。
掌握前列腺癌的分期和预后评估

掌握前列腺癌的分期和预后评估前言:前列腺癌是男性最常见的恶性肿瘤之一,早期发现和准确的分期对于治疗和预后评估至关重要。
本文将介绍前列腺癌的分期系统以及与之相关的预后评估方法,帮助读者更好地了解前列腺癌的发展和治疗。
一、前列腺癌的分期系统前列腺癌的分期常用的是美国癌症学会(American Cancer Society)与美国病理学家学会(College of American Pathologists)共同制定的TNM分期系统。
以下是具体的分期及其相关描述:1. T分期:T1期:肿瘤局限于前列腺,无法触及或扪及;T2期:肿瘤局限于前列腺,可触及或扪及,但在组织之外没有扩散;T3期:肿瘤侵犯包括精囊在内的周围组织;T4期:肿瘤扩散至邻近组织,如骨盆壁等。
2. N分期:N0期:未见淋巴结转移;N1期:存在骨盆或腹股沟淋巴结转移;N2期:存在远离骨盆的淋巴结转移。
3. M分期:M0期:未见远处转移;M1期:存在骨骼、淋巴结、远处器官等远处转移。
二、前列腺癌的预后评估方法预后评估可根据患者的病理特征、临床表现等多个因素综合考虑。
以下是常用的预后评估方法:1. Gleason评分:Gleason评分是判断前列腺癌组织病理类型的重要指标,它通过对前列腺活检标本中最主要和次要病变的分级和组织结构进行评分。
评分从2到10,愈高代表癌细胞愈恶性。
2. 血清前列腺特异性抗原(PSA)水平:PSA是前列腺组织特异性产生的蛋白质,其水平可以通过血清检测获得。
PSA的升高可能是前列腺癌存在的指示,而高水平与预后不良相关。
3. 分子标志物检测:近年来,分子标志物的检测在前列腺癌的预后评估中起着越来越重要的作用。
例如,PTEN基因失活和TMPRSS2-ERG基因融合等改变与前列腺癌的发生和预后相关。
4. 临床分期:除了TNM分期外,临床分期也是一种预后评估的重要方法。
临床分期将综合考虑患者的症状、体格检查以及辅助检查结果进行分期,有助于判断患者的预后情况。
医学资料前列腺癌Gleason评分

Irregular cribriform glands of pattern 4 resulting in Gleason score 4+4=8.
Gleason Pattern 4
Gleason pattern 4 特点是腺体融合。分为4a和4b 4a 融合腺体不规则、互相吻合,呈链状、巢状或团块状(无腺 腔结构),偶尔可以有腺腔、筛状或乳头状结构形成,并浸润间 质; 融合腺体内偶尔可以包含几束残余间质,使腺体看起来象部 分独立的, 融合腺体周边可以呈扇贝状。
The glands are round or oval and have lumina. In this example, the glands are so regular and tightly clustered that the pattern comes close to grade 1. However, for grade 1 it is required that the focus has a rounded outline, which is not possible to determine in this magnification. Furthermore, the glands of grade 1 should be of equal size and round, not oval as in this case. Grade 1 is very rare and should be avoided. Notice the intraluminal crystalloids, typical of grades 1 - 2.
Gleason score 3+3=6
Gleason score 3+3=6 with minor cribriform component
前列腺癌的分期分级
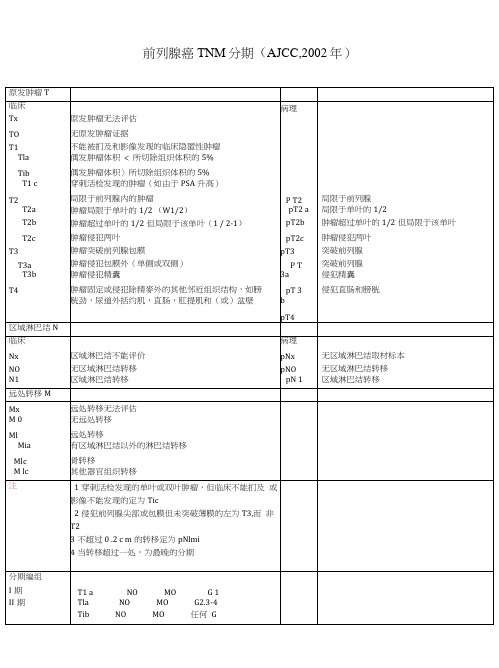
原发肿瘤T
临床
病理
Tx
原发肿瘤无法评估
TO
无原发肿瘤证据
T1
不能被扪及和影像发现的临床隐匿性肿瘤
Tla
偶发肿瘤体积 < 所切除组织体积的5%
Tib
偶发肿瘤体积〉所切除组织体积的5%
T1 c
穿刺活检发现的肿瘤(如由于PSA升髙)
T2
局限于前列腺内的肿瘤
P T2
局限于前列腺
T2a
肿瘤局限于单叶的1/2(W1/2)
pT 3
侵犯直肠和膀胱
胱劲,尿道外括约肌,直肠,肛提肌和(或)盆壁
b
pT4
区域淋巴结N
临床
病理
Nx
区域淋巴结不能评价
pNx
无区域淋巴结取材标本
NO
无区域淋巴结转移
pNO
无区域淋巴结转移
N1
区域淋巴结转移
pN 1
区域淋巴结转移
远处转移M
Mx
远处转移无法评估
M 0
无远处转移
Ml
远处转移
Mia
有区域淋巴结以外的淋巴结转移
分化差或未分化(重度异形)(Glea son7-10)
前列腺癌危险因素等级
低危
中危
高危
PSA(ng/m1 )
< 1 0
10-2 0
>20
G1 e ason评分
£6
7
28
临床分期
<T2a
T2b
NT2c
pT2 a
局限于单叶的1/2
T2b
肿瘤超过单叶的1/2但局限于该单叶(1 /2-1)
pT2b
肿瘤超过单叶的1/2但局限于该单叶
cleason评级4十4二8

cleason评级4十4二8前列腺癌GLEASON评分4+4=8分,是高危前列腺癌。
这种情况可以考虑内分泌治疗、手术治疗、放疗。
最常见的治疗方案可能就是内分泌治疗。
如果患者年龄比较轻,可以考虑手术治疗。
手术治疗后,可以增加去势治疗。
通过内分泌治疗、手术治疗、放疗,都可以有效的延长患者生存时间。
前列腺癌是种惰性肿瘤,建议发现后,应该积极进行治疗。
Gleason分级是目前世界范围内应用最广泛的组织病理学评价前列腺腺癌的分级系统,该评分系统把前列腺癌组织分为,主要分级区和次要分级区,每区按5级评分,主要分级区和次要分级区的Gleason 分级值相加得到总评分即为其分化程度。
新版WHO提出前列腺癌新的分级分组是基于2014年国际泌尿病理协会共识会议上提出的一种新的分级系统,并称为前列腺癌分级分组系统,该系统根据Gleason总评分和前列腺癌危险度的不同将前列腺癌分为5个不同的组别。
1.分级分组1级:Gleason评分≤6,仅由单个分离的、形态完好的腺体组成。
2.分级分组2级:Gleason评分3+4=7,主要由形态完好的腺体组成,伴有较少的形态发育不良腺体/融合腺体/筛状腺体组成。
3.分级分组3级:Gleason评分4+3=7,主要由发育不良的腺体/融合腺体/筛状腺体组成,伴少量形态完好的腺体。
4.分级分组4级:Gleason评分4+4=8;3+5=8;5+3=8,仅由发育不良的腺体/融合腺体/筛状腺体组成;或者以形态完好的腺体为主伴少量缺乏腺体分化的成分组成;或者以缺少腺体分化的成分为主伴少量形态完好的腺体组成。
5.分级分组5级:Gleason评分9-10,缺乏腺体形成结构(或伴坏死),伴或不伴腺体形态发育不良或融合腺体或筛状腺体。
Gleason分级越高,前列腺癌分化越低,前列腺癌的预后也就越差。
gleason分级

1966&1967年
经过10年的实践并进行了不断的修改,提出下述5型评分法:
1型:由分化非常好,密集排列,中等大小,形态基本一致的腺体构成境界 非常清楚的肿瘤结节
2型:与1型相似,但腺体大小及形态具有中度的差异,并且个别细胞更不 典型性;可能会出现筛状结构;肿瘤边界清楚,但腺体排列较疏松 3型:与2型相似,腺体大小及形态明显不规则,可见小腺体或个别细胞浸 润至境界清楚的肿块周围间质中,或出现易识别的腺样分化的实性条索或肿 块 4型:大的透亮细胞呈现肾透明细胞癌样弥漫的生长,可出现腺样分化 5型:分化非常差的肿瘤;通常呈现为实性巢状或弥漫分布,很少或者几乎 不出现腺样分化
(摘自:Am J Surg Pathol 2005 29(9):1228~1242 )
浙江大学医学院附属第一医院病理科 余心如 尤启汉
一、Gleason分级的概况及演进
1966年, Donald F.Gleason提出Gleason 分级 根据腺体的主要结构进行分级,不考虑细胞核的非典型性 Gleason评分为肿瘤的主要成份和次要成份相加成。 最初把肿瘤分为4型,但是一小组特殊肿瘤(透明细胞) 单独列为的第五种类型(Gleason 4型)
Gleason 4+3=7 腺癌
2、如主要成分为低级别,少量癌组织(<5%)为高级别, 则不论后者数量多少,都应予以评分,如3+4=7 当前列腺切除标本中出现上述情况时的评分意见不一,有 人主张评为3+4=7,有人主张评为3+3=6,伴少量4 型癌,后者的理由是此类型的分期介于7与6之间
出现三种类型时的评分
2、争议点: 3~4分能不能在穿刺活检中评定,多数专家的答案是否定 的,因为:
(1)即使在专家间,可重复性较差; (2)几乎所有病例在穿刺活检中诊断3~4分者,在切除标本中往往显示 更高的评分 (3)3~4分可能误导临床医生及病人认为该肿瘤为惰性肿瘤
前列腺癌的病理分级_图文

浸润1.良性腺泡间或小叶间间质浸润; 2.神经周围浸润; 不
仅有诊断意义,而且有预后意义 3.包膜外脂肪结缔组织或横纹肌浸润; 4.血管淋巴管浸润。
形态学诊断有困难的病例: 作免疫组化34BE12判断有无基底细胞消失。
Prostatic Adenocarcinoma:
-Small, round and rigid glands -Crowded architecture -One layer of epithelial cells -Enlarged, round and grey nucleus -Prominent nucleolus -Blue mucin -Crystalloid material
组织学评分标准:细胞类型+腺体分化程度
例如核间变为重度,腺体分化程度最差者,其总分为 Ⅲ+5=8
此种分级方案比较简单,易于掌握,与肿瘤体积、术前 血清浓度等临床指标有一定相关性,重复性较好
但与患者预后的相关性不理想
The 2005 International Society of Urological Pathology (ISUP) Consensus Conference on Gleason
前列腺癌病理的诊断标准
核的异形性核增大,大小不等,染色质增加;
核仁明显增大;有核分裂;
胞浆嗜双色性。
结构异常1.正常腺泡结构消失或部分消失; 2.小腺泡增生;
3.融合性小腺泡; 4.筛状结构;在增生的上皮巢中,出现形态规则的筛孔状小 腺腔(3级)。 5.肾小球样和乳头状大腺泡结构(3级);6.实性片巢状,条索 状或单细胞浸润结构(5级)。
组织结构的改变为: – 前列腺腺泡明显萎缩,腺体扭曲 – 腺泡与间质的比例下降 – 前列腺间质用药后早期水肿,晚期纤维化 – 腺泡或导管细胞鳞状上皮化生 – 前列腺上皮内肿瘤(PIN)发生的程度及发生率下降 – 正常或增生的腺体基底细胞增生 – 分泌上皮偶见局灶性增生
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
材料# 1 gleason分级 Gleason分级是目前广泛被采用的前列腺腺癌组织学分级的方法。 由于Gleason分级与生物学行为和预后关联良好,逐渐得到承认,使用日渐广泛,成为制定前列腺癌治疗方案的重要参考指标。20世纪90年代以来,美国癌症综合网推荐的前列腺癌治疗指南中,Gleason分级、前列腺特异性抗原(PSA)水平和肿瘤分期是决定治疗方案的最重要的指标。2004年版WHO泌尿与男性生殖系统肿瘤分类已将Gleason分级纳入。 中文名 gleason分级 外文名 gleason grading 类 型 前列腺腺癌 归 属 生物学行为 性 质 癌症 所属学科 泌尿外科 目录 1 组织学分级 2 分级和积分 3 历史 4 标本和处理 5 组织学模式 6 低、中、高分级 7 分数和预测 8 评论 gleason分级组织学分级 由于Gleason分级与生物学行为和预后关联良好,逐渐得到承认,使用日渐广泛,成为制定前列腺癌治疗方案的重要参考指标。20世纪90年代以来,美国癌症综合网推荐的前列腺癌治疗指南中,Gleason分级、前列腺特异性抗原(PSA)水平和肿瘤分期是决定治疗方案的最重要的指标。2004年版WHO泌尿与男性生殖系统肿瘤分类已将Gleason分级纳入。 gleason分级分级和积分 采用与预后密切相关的五级法。 ①根据腺体分化程度,按5级评分(第1级1分,分化好;每递升1级增加1分;第5级5分,为未分化)。 ②对于同一肿瘤不同区域腺癌结构的变异,按其主要和次要分化程度分别评分,以该两项评分相加的总分作为判断预后的标准(例如腺癌主要结构评为2分,次要结构评为4分,则积分为2+4=6分;只有1个结构类型,评分为3分,则积分为3+3=6分;穿刺活检见3个结构类型以上且最高级别结构数量少时,一般将最高级别作为次要结构类型)。 ③积分为2、3、4分者相当于高分化腺癌;5、6、7分者相当于中分化腺癌;8、9、10分者相当于低/未分化癌。 ④Gleason分级适用于前列腺腺癌,不适用于腺鳞癌、尿路上皮癌。 B. 主要结构类型: ①Gleason 1级(很少见):一致性规则的大腺体,背靠背密集,形成小结节。 ②Gleason 2级:较不规则的大腺体,背靠背密集,形成小结节,结节内腺体不融合。 ③Gleason 3级:浸润性生长的小腺体或腺泡,或小型筛状结构腺体。 ④Gleason 4级:融合腺体,大型筛状腺体,或呈肾透明细胞癌样。 ⑤Gleason 5级:实性癌巢(无腺样结构),单个癌细胞浸润,或呈粉刺样癌(癌细胞坏死)。 材料# 2
图1 类型1 边界清楚的结节,结节内腺体结构和大小一致,排列紧密,间质很少,每一腺体是独立的。 图2 类型2 边界比较清楚的结节,与结构类型1相比,结节内腺体结构和大小较不一致,腺体之间距离增加。 图3 类型3 形态和大小明显不规则的腺体在较宽的间质和良性腺体间浸润,腺体保持独立,中等至较大的腺体为主的区域称3a,小腺体为主者称3b。 图4 类型3 界限清楚的、外形光滑圆钝的腔内形成乳头状和中等大小筛状结构,是3c的特点,注意紧邻的小团小腺体。 图5 类型4a 腺体融合,形成不规则的、具有筛状结构的肿瘤细胞片团。 图6 类型4a 另1病例,显示融合的腺腔和筛状结构可有较大变异。 图7 类型4b 由胞质透亮、核小而深染的肿瘤细胞形成的片状结构,形似肾透明细胞癌,又名hypernephroid结构类型。 图8 类型5a 融合的肿瘤细胞团中央开始出现粉刺状坏死。 图9 类型5b 索状或单个肿瘤细胞浸润,缺乏腺腔结构。 gleason分级历史
命名的唐纳德·格里森评分系统,病理学家在明尼阿波利斯退伍军人医院,发达与同事在1960年代。[5][6]2005年,格里森系统被国际泌尿学会病理学改变。标准的细化和一定的归因模式改变了。[2]已经证明,这种“修改格里森评分”已经比原来更高的性能,,认为在泌尿病理学标准。在这种形式,它仍然是一个重要的工具。 gleason分级标本和处理 通常,泌尿科医生和放射科医生会删除圆柱形样本(活检)通过直肠前列腺组织,使用空心针,在组织学实验室生物医学科学家为他准备显微镜载玻片的染色和免疫组织化学诊断病理学家。如果前列腺癌手术切除,病理切片前列腺期末考试。 gleason分级组织学模式 病理学家显微镜下检查活检标本对某些“格里森”模式。这些格里森模式相关的以下特点: 模式1 -正常前列腺组织前列腺癌相似。小腺体,格式良好的,密集。这对应于一个高度分化的癌。 模式2 -组织仍有格式良好的腺体,但它们更大,有更多的组织,这意味着基质增加了。这也对应于一个中度分化癌。 模式3 -组织仍有可识别的腺体,但细胞更暗。高倍镜下,这些细胞已经离开了腺体和开始侵入周围组织或有渗透性的模式。这对应于一个中度分化癌。 模式4 -组织几乎没有可识别的腺体。许多肿瘤细胞侵入周围组织团。这对应于一个低分化癌。 模式5 -组织没有或只有很少的可辨认的腺体。经常有床单的整个周围组织细胞。这对应于一个未分化癌。 格里森系统形式,前列腺癌的格里森模式1和2是罕见的。格里森模式3是目前最常见的。[1] 材料# 3
gleason分级低、中、高分级 病理学家定义了肿瘤的分级。 低级——分配给肿瘤的主要模式(必须大于50%的总模式)。 中级——分配给下一个最频繁模式(必须小于50%,但至少5%,全部癌症的模式的观察到)。 高级——越来越多的病理学家提供“三级”组件的细节。在这里有一个小的组成部分三分之一(通常更激进的)模式。
gleason分级分数和预测 病理学家的型号然后总结中小学成绩获得最终的格里森评分。如果只看到两种模式,第一个数字的分数是肿瘤的主要成绩而第二个号码是中等成绩,如前一节所述。如果看到三个模式,第一个数字的分数将是主要的品位和第二等级最高的模式数量。例如,如果原发肿瘤是2年级和二次肿瘤是3年级但一些细胞被发现是4级,格里森评分将2 + 4 = 6。这是一个细微的变化从2005年以前格里森系统,第二个数字是二级等级(即。,年级第二常见的细胞行模式)。[2]有格里森评分3 + 4的三级组件模式5 -这将被认为是更积极的前列腺癌,格里森评分3 + 4没有三级模式5。然而,第三组件的全部意义的侵略性癌症是有争议的。 格里森评分范围从2到10,2代表最分化良好的肿瘤和10 least-differentiated肿瘤。格里森评分往往分为组显示类似的生物行为:低级(分化良好型的),胸,温和低分化或高档。[3]一项调查约翰霍普金斯根治性前列腺切除术的数据库(1982 - 2011)提出报告了格里森评分和预后年级组:格里森评分≤6(预后年级组I);格里森评分3 + 4 = 7(预后年级组II);格里森评分4 + 3 = 7(预后年级组III);格里森评分4 + 4 = 8(预后第四年级分组);格里森评分9(预后年级组V)。[4]前列腺癌和格里森评分≤6通常有相当好的预测。
gleason分级评论 格里森架构模式和格里森品位是可以互换的。 格里森年级/有两个主要分:1:基于体系结构模式,而不是细胞学。格里森系统建筑功能分为1 5组织学模式。这些都是在减少差异化订单但数目在增长:模式1是最分化和模式5是至少有区别。[2][4] (低分化的“癌症”通常是一个糟糕的预后。分化程度的组织,通常指的是肿瘤,类似于本机的组织。所以少相似之处通常是一个糟糕的预后。) 材料# 4
2:格里森评分的第二个特点是,年级不是基于肿瘤中最高的(至少有区别)模式,取而代之的是通常的组合和第二最常见的模式。格里森发现前列腺癌有多个模式和前列腺癌的预后是最普遍的和第二最常见肿瘤的模式。所以使用格里森系统,最普遍和最普遍的模式,如果至少有5%的肿瘤,加在一起相当于整个格里森评分。[2][4] 如果例如最普遍的模式/是2年级,和第二个最流行的是1,那么格里森评分是2 + 1 = 3。如果肿瘤只有一个模式,该模式的数量翻了一番,达到获得分数。例如肿瘤都是模式1,格里森评分1 + 1 = 2。最分化肿瘤会,在最高,格里森评分2(1 + 1的1型架构就会翻了一倍),而最严重的分化肿瘤(不像本机前列腺组织)将有一个10分(5 + 5也被所有类型5组织)。所以格里森评分/年级只能2 - 10,没有0或1的定义。[2][4] 的主要途径区分正常的前列腺腺体是前列腺腺体通常有两个腺体细胞层,在腺癌(adeno——这是腺癌,癌——它的外胚层衍生因为只有外胚层的组织使腺体)基底(bottom-usually立方形的)细胞层丢失,这样你只有一个细胞组织的顶层通常从柱状——pseudostratified外观。 分数描述[] 使用这个系统最高分化肿瘤格里森评分/等级2,和least-differentiated肿瘤10分。范围的定义是2 - 10,建筑类型从1 - 5和总是翻倍或加在一起因此如上所述。格里森评分通常分组基于类似的行为:2 - 4年级被分化良好的肿瘤5 - 6年级胸肿瘤年级7适度-低分化肿瘤年级年级8 - 10高档肿瘤。[2][4] 格里森1[] 格里森模式1是最分化良好的肿瘤的模式。它是一个定义良好的单/独立的结节,密切/密集,背靠背腺模式,并不侵犯邻近健康的前列腺组织。腺体是圆的椭圆形状和比例大,比较他们格里森模式3肿瘤,约等于在大小和形状。[2][4] 格里森2[] 格里森2相当单一的局限性结节,单独的腺体。然而,腺体安排宽松,没有统一的模式1。最小的入侵通过向周围健康的前列腺腺体组织可能被看到。类似于格里森1,格里森3的腺体通常比那些模式,和圆形椭圆形的形状。因此格里森1和2之间的主要区别是包装的腺体和入侵的密度在格里森2是可能的,没有在格里森1定义。[2][4] 格里森3[] 格里森3是一个明显浸润性肿瘤,扩展到邻近健康的前列腺组织。大小和形状的腺体交替,通常长/角。他们通常是小/ micro-glandular格里森相比1或2的成绩。然而,一些中等规模大。格里森的小腺体,腺体相比小及定义模式4,是不同的腺体单位。精神上你可以画一个圈的每个腺体单位格里森3。[2][4] 格里森4[] 格里森模式4腺体不再单/分离腺体与模式1 - 3。他们融合在一起,难以区分,罕见的腔体和格里森1 - 3通常都有开放的流明(空间)在腺体内,或者他们可以筛状(类似于筛子筛状板/相似。一个项目有许多穿孔)。融合腺体是连锁店,巢或腺体组,不再是完全由基质——(结缔组织分离单个腺体通常在这种情况下)。腺体融合包含偶尔间质给予的“部分”分离的腺体。由于这部分分离,融合腺体有时有一个扇形的(想想看一片面包,咬了一口)出现在他们的边缘。[2][4] 格里森5[] 没有腺肿瘤分化(因此不像正常前列腺组织)。它由表(组细胞几乎平面外观像一盒),固体绳绳(群细胞就像时尚贯穿其他组织/细胞模式),或单个细胞。你不应该看到一轮腺腔内空间,可以看到类似的其他类型更正常的前列腺外观。[2][4] 预后[] 格里森评分2 - 4通常是发现在较小的肿瘤位于过渡区(尿道)。这些通常是发现顺便对良性前列腺肥大手术(注意:不是前列腺癌)的前驱病变。[2] 大多数治疗/治疗癌症是格里森评分5 - 7和检测由于活检后异常的直肠或前列腺特异抗原的评估。癌症通常是位于外围区通常后部分,解释执行直肠的基本原理。
