(完整版)颈性眩晕症状与功能评估量表
改良《颈性眩晕症状与功能评估量表》在椎动脉型颈椎病中医临床中的应用及评价

改良《颈性眩晕症状与功能评估量表》在椎动脉型颈椎病中医临床中的应用及评价王文春;张安仁;卢家春;王梅;赵娟妮;班立生【期刊名称】《西南军医》【年(卷),期】2007(009)004【摘要】目的探讨改良《颈性眩晕症状与功能评估量表》在椎动脉型颈椎病(CSA)的中医临床中的应用可行性.方法 151例CSA患者随机分为针灸推拿治疗组和单针灸对照组,治疗前后采用改良《颈性眩晕症状与功能评估量表》进行量化评估,并对该量表在本次中医临床中的效度及信度进行初步检验.结果治疗组治疗后症状与功能评分比治疗前有显著提高(p<0.01),治疗组改善指数明显高于对照组(p<0.05).经检验,该量表也有可以接受的准则效度(r在0.8-0.9之间,p<0.01)和再测信度(r 在0.6-0.9之间,p<0.01).结论针灸推拿结合治疗CSA具有确切的临床疗效,能明显改善患者症状、颈椎功能和生活质量.改良《颈性眩晕症状与功能评估量表》在CSA中医临床中具有可信性、有效性.【总页数】2页(P145-146)【作者】王文春;张安仁;卢家春;王梅;赵娟妮;班立生【作者单位】成都军区总医院,四川,成都,610083;成都军区总医院,四川,成都,610083;成都市第六人民医院干部疗养院,四川,成都610000;成都军区总医院,四川,成都,610083;成都军区总医院,四川,成都,610083;成都军区总医院,四川,成都,610083【正文语种】中文【中图分类】R441.2【相关文献】1.寰枢关节间隙与颈性眩晕症状及功能评估的相关性分析 [J], 李里;谭朝坚;黄艾;叶勇;李霞;刘智;房连强;范磊2.中医刁氏技法治疗梅尼埃病眩晕症状的DHI量表评估 [J], 王媛;唐毅;吉训明;吴晓光;于海阔;贾建平;赵勇;孙永馨;武剑;董恺;张倩;马青峰;樊春秋3.针灸配合整脊治疗颈性眩晕患者眩晕症状的改善作用 [J], 吴金苗;周子静4.重复经颅磁刺激结合电针对颈性眩晕症状及本体感觉的影响 [J], 王雪冰;宋锦旗;槐雅萍;宋玉娟;刘剑;李春雨;赵勇勇5.中文版改良服药信念量表在临床中的应用价值探讨 [J], 康洪彬;李艳君因版权原因,仅展示原文概要,查看原文内容请购买。
眩晕的3类评价量表

眩晕评价量表
眩晕症状评估量表
(1)眩晕障碍问卷(vertigo handicap questionnaire,VHQ); (2)眩晕症状量表(vertigo symptom scale,VSS);
VSS总分受到患者主观因素影响,在不同个性患者面对同样症状时,VSS 存在评分差异较大的缺点。在内容上,VSS不包含症状对生活质量产生的潜在影响,且评
价过去1年的状态不完全适用于疗效评。研究发现VSS在外周前庭疾病患者的临床应用中具有极
高的特异性和敏感性,但不同外周前庭疾病患者的VSS结果无明显差异,故不具备鉴别外周 前庭疾病亚型的能力。
功能上,VHQ能有效地区分前庭性眩晕和躯体形式眩晕,所以在临床上大多与眩
晕症状量表联合使用,来完成针对眩晕的全面诊断筛查。
此外,VHQ尚缺乏心理测试属性,且无法敏感地反映前庭康复疗效改变,故不能作为康复治 疗效果评估的工具。
眩晕症状量表
眩晕症状量表(vertigo symptom scale,VSS)是1992年Yardley等为了补充眩晕障碍问卷缺乏眩 晕和焦虑症状的影响而研发,目前是临床中应用较为广泛的自我评估量表。
前庭康复获益问卷
前庭康复获益问卷(vestibular rehabilitation benefit questionnaire,VRBQ)是2008年由英国 Morris等开发,用于评估前庭功能障碍患者的治疗效果。
中文版VRBQ Cronbach’s α系数为0.90,重测可靠性为0.98。
颈椎功能评估

颈椎功能评估颈椎是人体最重要的部位之一,它对于保持身体的平衡、支持头部的重量以及保护脊髓和神经是至关重要的。
因此,对于颈椎功能的评估十分重要,可以帮助人们了解颈椎的健康状况、预防和治疗颈椎问题。
下面是一份用于颈椎功能评估的表格,以帮助您了解和监测自己或他人的颈椎健康状况。
请根据您的实际情况填写表格,并根据自己的感觉将每个项目上的得分自行评估后填写到右侧的空格中。
姓名: ____________________________________________日期: ____________________________________________评估项目评估得分1. 疼痛(1分代表无疼痛,10分代表剧烈疼痛) ________2. 颈部僵硬(1分代表没有僵硬,10分代表非常僵硬) ________3. 头晕或头痛(1分代表无,10分代表非常频繁) ________4. 颈部活动范围(1分代表非常灵活,10分代表非常受限) ________5. 弯腰时颈部的不适感(1分代表无不适感,10分代表非常不适) ________6. 弯曲前屈时疼痛程度(1分代表无疼痛,10分代表剧烈疼痛) ________7. 日常生活中对颈部的使用频率(1分代表几乎没有使用,10分代表频繁使用)________8. 颈椎肌肉的紧张程度(1分代表轻度,10分代表严重) ________9. 对姿势的注意程度(1分代表非常注意,10分代表几乎不注意) ________10. 颈椎活动的舒适程度(1分代表非常舒适,10分代表非常不舒适)________在您完成填写评估表后,请将每一项得分加起来,并将总分填写在总分一栏中,以便更好地了解您的颈椎健康状况。
总分: _______________请注意,这个表格只能提供一个初步评估,而非确诊。
如果您有任何担忧或疑问,建议您咨询专业医生的意见。
他们可以根据您的实际情况和症状进行更全面的评估和诊断,并为您提供适当的治疗建议。
眩晕评定量表
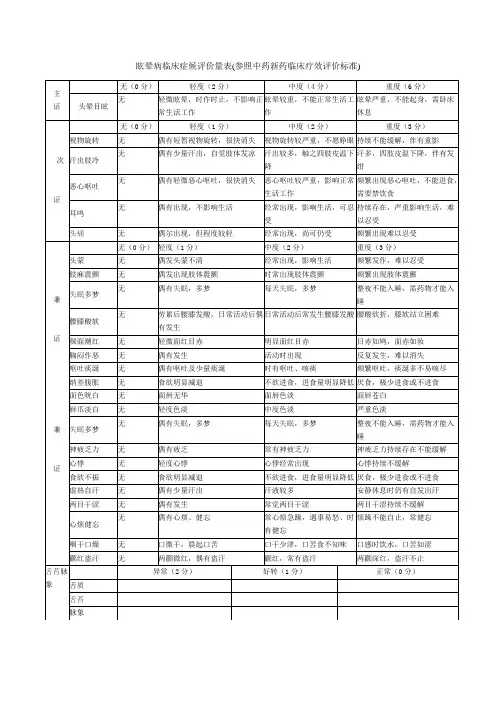
眩晕病临床症候评价量表(参照中药新药临床疗效评价标准)
1你是否为你的病痛感到沮丧?
2沿着人行道行走是否加重你的病痛?
3你是否因为病痛而难以集中精力?
4你是否因为病痛而难以在夜间围绕住房行走?
5弯腰是否会加重你有病痛?
6你是否因为病痛而限制了出差或娱乐?
7病痛是否干扰了你的工作或家庭责任?
8你是否因为病痛而不敢独自离家?
9你是否因为病痛而曾经在他人面前出现尴尬?
10病痛是否严重地限制你参加宴会、看电影、跳舞或聚会等社交活动?总分:
眩晕评定量表的评分系统(DARS)
行走时平衡失调
现在有眩晕
感到困惑或定向障碍
病情的总体印象(医生角度)
病情的总体印象(患者角度)
总分。
颈性眩晕患者症状与功能评估的初步研究

颈性眩晕患者症状与功能评估的初步研究文章来源:2006-7-28 11:35:01颈性眩晕患者症状与功能评估的初步研究中国康复医学杂志1998年第6期第13卷论著作者:王楚怀1卓大宏1单位:1中山医科大学附属一院康复医学科,广州市中山二路58号,邮编:510080关键词:颈性眩晕;评估;效度;信度摘要目的:探讨颈性眩晕患者的症状和功能的评估方法。
方法:在对179例颈性眩晕患者临床资料统计分析的基础上,参考有关康复评定资料,制订出《颈性眩晕症状与功能评估量表》。
该量表包括五大项:眩晕、颈肩痛、头痛、日常生活及工作、心理及社会适应。
每项均分为5个等级,全表满分为30分。
并试用于46例颈性眩晕患者的评估,对该量表的效度及信度进行初步的研究。
结果:该量表有可以接受的重测信度(r在0.6~0.9间,P<0.01)及准则效度(r在0.8~0.9间,P<0.01),内容及结构基本合理可行。
结论:该量表可用于评价颈性眩晕患者症状与功能状况,但有待于进一步完善及研究。
A preliminary evaluation of symptoms and functions of patients with cervical vertigo/WANG Chuhuai, ZHUO Dahong//Chinese Journal of Rehabilitation Medicine,1998,13(6):245~247 Abstract Objective: To evaluate the symptoms and functions of patients with cervical vertigo (CV).Method:With reference of the related literature about rehabilitation evaluation, a scale called Evaluation Scale for Cervical Vertigo was designed on the basis of analysing the clinical material of 179 cases of patients with CV .The scale comprises five parts, namely, vertigo, pain on neck and shoulder, headache, activities of daily living, psychological and social adaptation. For each part 5 degrees were ranked. The full score for the scale is 30. 46 patients with CV were measured using this scale to investigate its validity and reliability .Result: With preliminary test, the scale was demonstrated with fairly good criteria validity (0.6<r<0.9, P<0.01)and test-retest reliability(0.8<r<0.9, P<0.01). Conclusion: The Evaluation Scale for Cervical Vertigo was found rational and applicable in assessment of symptoms and functions of patients with CV.Author′s address Department of Rehabilitation Medicine, The Affiliated First Hospital, Sun Yat-sen University of Medical Sciences,Guangzhou,510080Key words Cervical vertigo; Evaluation; Validity; Reliability颈椎病表现复杂,分型繁多,各型症状不尽相同,疗效评定相当困难。
眩晕量表

附表一:MSQ量表注:由医生评估病人在改变体位时诱发的眩晕的严重程度等级和持续时间等级.运动敏感度指数(MSQ)由这些指标计算得出。
请按实际情况进行评估,并按提供的标准将评眩晕症状强度和眩晕持续时间评估结果值0/1/2/3/4/5填写在每题后的单元格内。
一、评估标准:眩晕症状强度眩晕持续时间(0-5)(0-3)0没有<5秒或没有1轻微5-10秒2轻度11-30秒3 中度>30秒4 严重5重度二、测试结果:总得分:MSQ(运动敏感度)指数: MSQ评价:附表二:眩晕障碍量表(dizziness handicapinventory ,DHI)注:此问卷评估您出现头晕或平衡障碍时的严重程度。
请在每个问题后选择是/否,或者有时,并将自己所选答案的序号A/B/C填写在题后的单元格内。
根据您眩晕评定—DHI(眩晕残障程度评定量表中文版)指数及躯体P(28)、情绪E(36)、功能F(36)三个指数;分级标准:0-30分轻微障碍;31-60分中等障碍;61-100分严重障碍。
评估头晕和平衡障碍的严重程度及眩晕时对生活的影响程度,呈严重眩晕程度时,为跌倒高风险。
回答选项:是-4分;有时-2分;否-O分。
评定方法:DHI量表的减少值;眩晕程度分为5级,即:A级0分(完全控制,不可理解为“治愈”);B级1~40分(基本控制);C级41~80分(部分控制);D级81~120(未控制);E级>120分(加重)。
参考文献:Vereeck L, TruijenS,Wuyts FL, et al.The dizziness handicapinventory and its relationship with functional balanceperformance[J].OtolNeurol,2007,28(1):87—93.附表三:眩晕问卷1.描述你所经历的感觉(发作性质):A.天旋地转B.头昏脑胀C.晕厥昏倒D.喝醉了一样E.头晕头痛F.倾斜不稳G定向混乱I.其他ﻩ2.你的这种感觉(眩晕-头晕)持续多久(持续时间)?A.几秒B.几秒至几分钟C.几分钟至几小时D.几小时至1天E.几天ﻫF.持续性的a其他ﻩ3.眩晕发作频率?A.—次B.不止一次C.频繁D.其他______4.在什么时候或者什么情况下眩晕发作(诱发因素)?A.站起来时 B.头部运动时C.声音很大时D.咳嗽或喷嚏时E.过于疲劳时 F.睡觉翻身时 G紧张压力大时H.与饮食有关I.乘车船时J.其他_________ 5.典型发作时有没有以下的情况发生(伴随症状)?A.听力丧失B.耳鸣C.头痛D.面部麻木E.焦虑F.视力改变ﻩG疼痛H.其他_________6.现在存在下列疾患和问题(现病史):A.糖尿病ﻩB.中风 C.高血压/高血脂 D.冠心病E.痉挛抽搐F.视觉障碍G偏头痛(偏头痛问卷) H.精神性疾患(HADS量表)I.神经性疾患(植物神经功能紊乱/多发性硬化)J. 其他_________7.目前服用什么药物(药物史)?_____________________________________________________________________8. 过去曾经有过下列情况(过去史)?A.抗生素B.放射治疗C.耳部手术 D.化疗 E.抽搐F.梅毒G接触噪音H.其他_________9.对于眩晕或头晕对我造成的功能障碍程度,最恰当的描述是(残障程度):A.我可以工作,驾车,没有感觉受到此种疾患的影响。
表1-1-26眩晕的问诊评分标准
二、 初 步 诊 断 及 告 提出查看患者的血常规、生化、CT 等检查,如果没有则提出需要完成的 检查项目 知下一步处理 (10) 印象诊断(眩晕查因:考虑后循环缺血可能性大) 提问的条理性 无诱导性提问、诘难性提问及连续性提问,有 1 处则扣 1 分,扣至零分 为止 三 . 问诊技巧 (15) 不用医学名词或术语提问,如果使用术语,必须立即向患者解释 询问者注意聆听,不轻易打断患者讲话 谦虚礼貌、尊重患者,对患者有友好的眼神,体谅及鼓励的语言 问诊结束时,谢谢患者合作 总分 裁判签名
病程中的一般情况:精神、体力状态、饮食、大便、小便、睡眠(每项 0.5 分) 有无晕车、晕船史 传染病史(肝Байду номын сангаас、结核病史及血吸虫疫水接触史) 既往史 (5) 预防接种史 长期服药史和药物过敏史 输血史
眩晕量表(干货)
眩晕量表附表一:MSQ量表注:由医生评估病人在改变体位时诱发的眩晕的严重程度等级和持续时间等级.运动敏感度指数(MSQ)由这些指标计算得出。
请按实际情况进行评估,并按提供的标准将评眩晕症状强度和眩晕持续时间评估结果值0/1/2/3/4/5填写在每题后的单元格内.一、评估标准:眩晕症状强度眩晕持续时间(0—5)(0-3)0没有〈5秒或没有1轻微5-10秒2 轻度11-30秒3 中度〉30秒4严重5 重度二、测试结果:MSQ量表测试项目/测试结果眩晕症状强度眩晕持续时间强度+持续时间1.基线眩晕症状强度(改变体位前如有眩晕症状,请在此进行标记程度)2。
由坐立到仰卧位3.仰卧到左侧4.仰卧到右侧5。
仰卧到坐立6.左侧Hallpike—Dix 7.从左侧Hallpike—Dix8.右侧Hallpike-Dix9.从右侧Hallpike-Dix回到坐立10。
坐立,头靠左膝11.头从左膝抬起12.坐立,头靠右膝13。
头从右膝抬起14。
坐立水平转头5次15.坐立垂直点头5次16.站立,右转180度17.站立,左转180度总得分:MSQ(运动敏感度)指数:MSQ评价:附表二:眩晕障碍量表(dizziness handicapinventory,DHI)注:此问卷评估您出现头晕或平衡障碍时的严重程度。
请在每个问题后选择是/否,或者有时,并将自己所选答案的序号A/B/C填写在题后的单元格内。
根据您自己在眩晕或平衡障碍发生时的情况进行回答。
项目眩晕障碍量表DHI分值P1向上看会加重眩晕或平衡障碍吗?A。
是B。
否C。
有时E 2您是否会因为眩晕或平衡障碍而感到失落?A.是B.否C.有时F3是否会因为眩晕或平衡障碍而限制您的工作或休闲旅行?A.是B。
否C。
有时P4在超市的货架道中行走会加重眩晕或平衡障碍吗?A.是B.否C。
有时F5是否会因为眩晕或平衡障碍,使您上下床有困难?A.是B.否C.有时F6是否会因为眩晕或平衡障碍限制了您的社交活动,比如出去晚餐,看电影,跳舞或聚会?A.是B.否C。
眩晕病护理效果评价量表
无 轻微头痛,时作时止 头痛可忍,持续不止 头痛难忍,上冲额顶
无
活动后气短或偶见轻 微心悸
未活动亦气短或心悸 阵作
气短较重或心悸怔忡
无
恶心偶见痰涎清稀 干呕时吐痰涎如唾
呕吐痰涎量多
不寐 无
睡眠稍有减少
时见失眠
不能入睡
其他 便秘 无 累计得分
大便干,每日一行 大便秘结,两日一行 大便艰难,数日一行
改善百分率:(干预前总积分-干预后总积分)/干预前总积分*100%
眩晕病护理效果评价量表
科室:
住院号:
床号: 姓名:
性别: 年龄: 入院日期:
出院日期:
症状 眩晕
无 (0分)
轻(2分)
中(4分)
重(6分)
实施前评价
日期 分值
评价 护士
实施后评价
ቤተ መጻሕፍቲ ባይዱ
日期 分值
评价 护士
无 头晕眼花,时作时止 视物旋转,不能行走 眩晕欲仆,不能站立
改善率 (%)
头痛 心悸/气短 呕吐痰涎
中医眩晕程度分级评分表
□1分:皮肤微潮,稍动更甚;
□2分:肤潮湿,动则汗出;
□3分:稍动汗出,如水流漓。
发作频率
□0分:无发作;
□1分:偶尔出现;
□2分:经常出现;
□3分:持续存在。
合计评分
疗效指数:[(治疗前积分-治疗后积分)÷治疗前积分]×100%=
结论:□治愈□好转□未愈
医生签字:
备注:眩晕程度分级标准:
0级:无眩晕发作或发作停止。
I级:眩晕发作中和过后的日常生活均不受影响。
II级:发作中的日常生活被迫停止,过后很快完全恢复。
III级:发作过后大部分日常生活能自理。
IV级:过后大部分日常生活不能自理。
V级:发作过后全部日常生活不能自理。
轻度:0、I级;中度:II、III级;重度:IV、V级。
治愈:临床症状、体征积分改善≥90%;
中医眩晕程度分级评分表
姓名:性别:年龄:记录日期:年月日
症状
分级量化标准
治疗2分:尚可忍受,闭目即止;
□4分:视物旋转,如坐舟船;
□6分:眩晕欲仆,不能站立。
恶心呕吐
□0分:无恶心、呕吐;
□1分:轻度恶心、呕吐,不影响日常生活及进食;
□2分:影响日常生活及进食;
好转:临床症状、体征积分改善≥30%,<90%;
未愈:临床症状、体征积分改善<30%。
□3分:频繁严重恶心呕吐,需卧床休息。
耳鸣耳聋
□0分:无耳鸣耳聋;
□1分:偶尔出现;
□2分:频繁出现,轻度听力下降;
□3分:持续出现,影响工作和睡眠,明显听力障碍。
倦怠乏力
□0分:无倦怠乏力;
□1分:乏力,偶有倦怠;
□2分:时有嗜卧,乏力倦怠;
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
颈性眩晕症状与功能评估量表
眩晕(16分)
A程度
8分:无症状
6分:轻度眩晕,可忍受,能正常行走
4分:中度眩晕,较难受,尚能行走
2分:重度眩晕,极难受,行走有困难,需扶持或坐下
0分:剧烈眩晕,几乎无法忍受,需卧床
B频度
4分:无症状3分:每月约1次
2分:每周约1次1分:每天约1次
0分:每天数次
C持续时间
4分:无症状3分:几秒至几分钟
2分:几分钟至1小时1分:几小时
0分:1天或以上
颈肩痛(4分)
4分:无症状3分:轻度,可忍受
2分:中度,较难受1分:重度,极难受
0分:剧烈,几乎无法忍受
头痛(2分)
2分:无症状 1.5分:轻度,可忍受
1分:中度,较难受0.5分:中度,极难受
0分:剧烈,几乎无法忍受
日常生活及工作(4分)
A发病期间日常生活需帮助情况(2分) B发病期间工作情况(2分)
2.0分: 不需要 2.0分:与原来完全一样
1.5分: 偶尔需要 1.5分:需适当减轻,能上全班
1.0分:经常需要,尚可自理 1.0分:需明显减轻,尚能上全班
0.5分:大量需要,离开帮助自理有困难0.5分:需大量加你请,只能上半天班
0分:完全依赖,离开帮助无法自理0分:无法上班工作
心理及社会适应(4分)
没有极少偶有常有一直有觉得闷闷不乐,情绪低沉
比平时容易激动、生气、烦躁
对自己的病情感到担心
睡眠比往常差
难像往常一样与人相处
粗分:没有(4分)极少(3分)偶有(2分)常有(1分)一直有(0分)。
