输血治疗方案制定
大量输血方案

大量输血方案一、引言大量输血是指术中或术后短时间内需要输注大量血液制品的治疗方法。
这种情况往往发生在严重创伤、手术、大手术、产科分娩等临床情况下。
大量输血不仅涉及到血液的供应和储存,还包括输血方案的制定和输血监测等多个方面。
本文将介绍大量输血方案的制定和管理,以提供给临床医生相应的指导和参考。
二、大量输血的适应症大量输血的主要适应症包括:1. 严重创伤:严重创伤是造成大量失血的主要原因之一,如交通事故、工伤等。
2. 大手术:某些大手术如心脏手术、肝脏移植手术等需要大量输血。
3. 产科分娩:难产等情况下需要进行大量输血。
4. 严重贫血:某些疾病如再生障碍性贫血、白血病等造成严重贫血时需进行大量输血。
三、大量输血的风险大量输血可能会带来一些风险,包括:1. 输血反应:输血过程中可能发生输血反应,如过敏反应、发热、寒战等。
2. 血液凝结功能障碍:大量输血会稀释患者的凝血因子,造成出血风险增加。
3. 传染病感染:输血过程中可能引入传染病,如艾滋病、乙肝、丙肝等。
4. 其他并发症:大量输血还可能导致电解负荷增加、心功能负担加重等。
因此,在进行大量输血时,需对患者的血液凝结功能、免疫功能、电解负荷等进行详细评估,以确保输血的安全性和有效性。
四、大量输血方案的制定制定大量输血方案是确保患者安全成功完成输血的重要步骤。
制定大量输血方案时应考虑以下几个因素:1. 血液制品选择:根据患者的血型和血型抗体检测结果,选择适当的血液制品,如红细胞悬液、血小板悬液、新鲜冰冻血浆等。
2. 血液制品的存储和管理:确保血液制品的储存和管理符合相关规定,确保血液的质量和安全性。
3. 输血的速度和量:根据患者的具体情况,适当调整输血的速度和量,避免输血过快或过多造成不良反应。
4. 输血前和输血过程中的监测:对患者进行血常规、凝血功能检测等监测,及时发现并处理可能的并发症。
5. 输血后的处理:输血后应密切观察患者的病情变化,及时调整治疗方案,确保患者的安全。
临床紧急输血策略

临床紧急输血策略背景临床紧急输血是指在病情危急、出现大量失血或休克等紧急情况下进行输血的医疗策略。
正确的紧急输血策略可以有效挽救生命,但也需要遵循一定的原则和步骤。
紧急输血策略1. 制定紧急输血指征:在医生判断患者病情危急并需要急速补充血液时,可以考虑进行紧急输血。
常见的指征包括:大量失血、休克、严重贫血等。
2. 快速评估患者病情:在开始输血前,需要对患者进行快速评估,包括但不限于血压、心率、呼吸等指标的监测,以了解患者当前的生命体征和病情严重程度。
3. 快速准备输血物品:在确定进行紧急输血后,需要迅速准备输血所需物品,包括输血袋、输血管、血液制品等。
同时,确保输血设备的功能正常。
4. 血型鉴定和交叉配血:在紧急输血前进行患者的血型鉴定和交叉配血是必要的,以确保输血的安全性和有效性。
如果无法进行血型鉴定和交叉配血,可以采用紧急全血输注的方式。
5. 快速输血:在所有准备工作完成后,开始进行快速输血。
输血速度要根据患者的具体情况和血液制品的性质进行调整,以避免过快或过慢造成的不良反应。
6. 监测输血效果和患者反应:在输血过程中,需要密切监测患者的生命体征和输血效果,及时调整输血速度和治疗方案。
同时,注意观察患者是否出现输血相关不良反应,如过敏反应、发热等。
7. 补充其他治疗措施:紧急输血只是患者救治的一部分,在输血同时,还需要根据患者的具体情况综合考虑其他治疗措施,如止血、输液、抗休克等。
结论临床紧急输血策略是一项重要的医学措施,可以挽救患者生命。
在制定紧急输血策略时,需要遵循一定的原则和步骤,确保输血的安全性和有效性。
同时,还需结合患者的具体情况综合考虑其他治疗措施,以提高患者的治疗效果。
大量输血方案
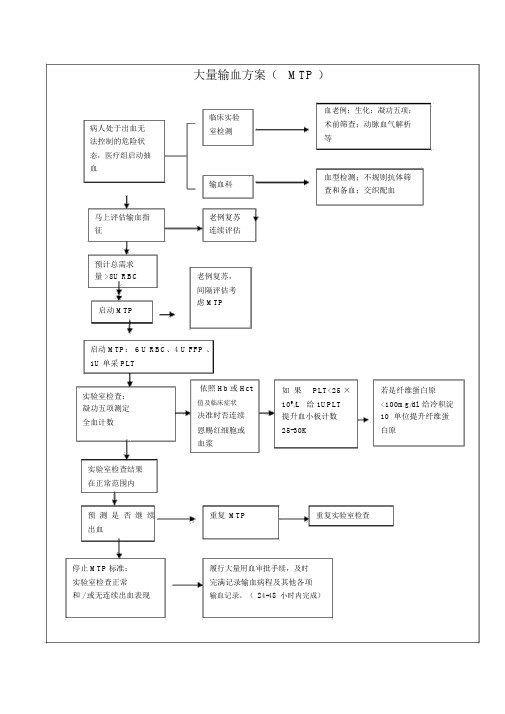
大量输血方案(MTP )病人处于出血无法控制的危险状态,医疗组启动抽血马上评估输血指征预计总需求量 >8U RBC启动 MTP临床实验室检测输血科老例复苏连续评估老例复苏,间隔评估考虑 MTP血老例;生化;凝功五项;术前筛查;动脉血气解析等血型检测;不规则抗体筛查和备血;交织配血启动 MTP: 6 U RBC、4 U FFP 、1U 单采 PLT依照 Hb或 Hct 实验室检查:值及临床症状凝功五项测定决准时否连续全血计数恩赐红细胞或血浆实验室检查结果在正常范围内如果PLT<25 ×若是纤维蛋白原109/L给 1UPLT<100mg/dl 给冷积淀提升血小板计数10 单位提升纤维蛋25-30K白原预测是否继续重复MTP重复实验室检查出血停止 MTP标准:履行大量用血审批手续,及时实验室检查正常完满记录输血病程及其他各项和 / 或无连续出血表现输血记录。
(24-48小时内完成)附件 1:大量输血方案本方案介绍应用范围:外科围手术期大量输血、外科创伤大量输血。
本方案案消除内科疾病以致的出血,包括血液性疾病以致的凝血阻拦、肝功能衰竭及其他内科疾病的出血治疗。
一、大量输血定义:1.24 小时内输血量≥患者循环血容量2.24 小时内输注的红细胞>18-20U二、大量输血的不良反应:1.大量输血患者的致命三联症- 低体温、酸中毒、凝血阻拦;2.枸缘酸中毒和高血钾;3.循环超负荷三、大量输血的凝血病理1.输血量> 2500ml 即有出血倾向2.输血量> 5000ml 时 1/3 的患者出血3.输血量达到 7000ml 必然发生出血四、大出血的抢救原则1.先止血,后输血;2. 先补液,后输血;3. 先输血浆,后输血;4.合时补充血小板;5. 若是 FFP 不能够纠正凝血因子和纤维蛋白原水平,要及时补充冷积淀。
五、大量输血目标:1.经过恢复血容量和纠正贫血,保持组织灌注和供氧;2.阻拦出血(同时积极治疗原发病);3.科学合理输血,降低输血风险,提升抢救成功率。
输血管理制度、操作及处理流程

输血管理制度、操作及处理流程输血管理制度、操作及处理流程输血是一种重要的医疗手段,在许多疾病治疗过程中起到了关键作用。
然而,输血同时也带来了很多安全隐患,如输错血型、感染、反应等。
为了确保输血安全,各医疗机构需要建立完备的输血管理制度、操作及处理流程。
一、输血管理制度输血管理制度包括各个链接的安全措施,如基础设施建设、操作规范、医疗监管等,其中包括以下几个方面:1.制定输血操作流程及相关的操作规范制定包括采血、检测血型、交叉配血、血袋储存、血样标记、血型识别、给药等操作流程及相关的操作规范。
该操作规范需要定期进行评审更新,并进行有效的培训和考核。
2.建立与完善制度和文件,以确保输血安全应该建立和完善各类制度,例如《输血操作程序》、《输血意外事件管理规定》等,以确保可以快速、有效地处理输血操作中出现的问题。
3.做好鲜血库建设和管理鲜血库是安全输血的基础,应当有完善的建设和管理系统,到确保存储、检测、分发等各个环节均有严格的规定和监管。
4.加强输血操作管理的考核和监管对输血工作人员进行日常考核和定期的综合考核,确保操作规范的贯彻与执行;对输血操作的整个过程进行监督和管理,确保输血的每个环节符合规范要求。
二、输血操作流程1.采血在采血中,应首先核实献血者身份信息和献血史,确认安全性;采集血液的同时要准确回答献血者的问题。
血样采集后必须标记,确保血样标记的字迹清晰、鲜明、不易掉色,完成血袋签字盖章;同时要保证野外采血后及尽快送到鲜血库,避免冷藏时间过长。
2.血型检测对于采集而来的血液,应在输入治疗前对其进行准确的血型检测,如ABO和RhD,防止输错血液导致危险。
3.交叉配血为了减少输错血液的风险,应在输入治疗前逐一进行交叉配血检测,检测过程中必须将所测单位填入相应表格,并在交叉配血记录本中进行记录和授权。
4.储存血袋血袋储存过程中,应该注意血袋的标记信息、血袋类型、血液保存时间,以时间优先、满足治疗要求的原则储存血袋,避免出现过期情况。
输血治疗实施方案

输血治疗实施方案输血治疗是一种常见的医疗手段,用于治疗各种疾病和状况,包括失血、贫血、手术前后等。
正确的输血治疗实施方案对于患者的康复和健康至关重要。
下面将介绍输血治疗的实施方案,以供临床医生和护士参考。
一、患者评估。
在进行输血治疗之前,首先需要对患者进行全面的评估。
评估内容包括患者的病史、过敏史、输血史、身体状况等,以确定是否适合接受输血治疗。
同时,还需要进行相关的实验室检查,包括血型、交叉配血、凝血功能等,以确保输血的安全性和有效性。
二、血液制品选择。
根据患者的具体情况和需要,选择合适的血液制品进行输血治疗。
血液制品包括红细胞悬浮液、血小板悬浮液、新鲜冷冻血浆等,根据患者的血红蛋白水平、血小板计数、凝血功能等指标进行选择。
三、输血途径。
输血治疗可以通过静脉输血或动脉输血进行。
一般情况下,静脉输血是常用的输血途径,可以通过外周静脉或中心静脉进行输血。
在选择输血途径时,需要注意输血管路的通畅性和安全性,以减少输血过程中的并发症发生。
四、输血速度和剂量。
在进行输血治疗时,需要根据患者的具体情况确定输血的速度和剂量。
一般情况下,成人每次输血的速度不宜超过2ml/min,输血剂量根据患者的血红蛋白水平和临床症状进行确定,同时需要密切观察患者的输血反应情况,及时调整输血速度和剂量。
五、输血监测。
在输血治疗过程中,需要密切监测患者的输血反应情况,包括过敏反应、输血相关感染、输血反应等。
同时,还需要监测患者的血压、心率、呼吸等生命体征,及时发现和处理输血过程中的并发症和意外情况。
六、输血后护理。
输血治疗结束后,需要对患者进行输血后护理,包括观察患者的症状变化、血液学指标变化等,及时处理输血后可能出现的并发症和不良反应。
同时,还需要告知患者输血后的注意事项,避免剧烈运动和外伤,保持充足的休息和营养,促进康复和恢复。
综上所述,输血治疗是一项重要的临床治疗手段,正确的输血治疗实施方案对于患者的康复和健康至关重要。
创伤紧急输血方案

创伤紧急输血方案
创伤紧急输血方案是指在急诊情况下,出现严重失血的患者需要接受紧急输血治疗的方案。
以下是一个常见的创伤紧急输血方案:
1. 快速评估:在急诊情况下,医务人员需要准确评估患者的失血情况和休克程度。
通过测量血压、心率、呼吸频率和意识状态等指标来判断。
2. 调配输血产品:根据患者的失血程度和需要,调配相应的输血产品。
常用的输血产品包括红细胞悬液、新鲜冰冻血浆、血小板浓缩物和凝血因子。
3. 紧急输血原则:在开始输血前,应迅速建立静脉通路,并优先进行输液。
同时,遵循"4-2-1"的输血原则,即先输4个单位的红细胞悬液,然后2个单位的新鲜冰冻血浆,最后1个单位的血小板浓缩物。
4. 监测和支持治疗:在输血过程中,医务人员应密切监测患者的生命体征,包括血压、心率、血氧饱和度等指标,并及时处理出现的并发症。
此外,还应支持治疗,如补充液体、输注肾上腺素等。
需要注意的是,创伤紧急输血方案应根据患者的具体情况进行调整,因此在执行过程中需要根据患者的失血程度和生命威胁程度进行个体化的治疗。
在进行紧急输血之前,对患者的评估和调查是非常重要的,以确保安全和有效的治疗。
大量输血方案MTP+
大量输血方案MTP+概述大量输血方案MTP+ (Massive Transfusion Protocol Plus) 是一种应急血液管理方案,用于治疗大出血引起的严重失血病情。
本文档介绍了MTP+方案的基本原理、应用范围以及实施步骤。
基本原理MTP+方案旨在提供快速、有效的血液输注,以维持患者的生命体征和恢复血容量。
其基本原理包括:1. 早期识别:通过临床评估和实验室检查,早期识别严重失血病情。
2. 快速启动:一旦确认需要大量输血,立即启动MTP+方案。
3. 快速输注:尽快输注适量的全血、红细胞悬浊液和凝血因子等血液组分。
4. 补充辅助治疗:根据患者具体情况,补充输注其它辅助治疗药物。
应用范围MTP+方案适用于下列情况:- 外伤性大出血- 手术后并发症引起的失血- 出血性疾病等实施步骤1. 根据临床病情判断,确定是否需要MTP+方案。
2. 立即通知血库,申请相应的输血血液组分。
3. 收集患者血液样本,进行实验室检查,包括血型、交叉配血等。
4. 启动MTP+方案,按照预定输注比例开始输注适量的全血。
5. 根据患者出血情况和实验室检查结果,调整输注比例和补充辅助治疗药物。
6. 持续监测患者生命体征和血液指标,调整输注速率和治疗方案。
7. 实施完毕后,及时记录并上报输注情况和效果。
注意事项- MTP+方案应由经验丰富的医务人员操作。
- 在实施MTP+方案时,需注意监测患者的充分循环和凝血功能。
- 输血过程中应密切观察患者反应,及时处理可能出现的输血反应或并发症。
根据临床实践,MTP+方案在应对大出血失血疾病方面具有重要的作用。
应急血液管理的及时和有效是保护患者生命的重要措施之一。
大量输血方案MTS
大量输血方案MTS
介绍
在某些医疗紧急情况下,大量输血方案(Massive Transfusion Strategy,MTS)是一种被广泛采用的治疗方法。
MTS的目标是尽快恢复患者的血容量,以减少出血和休克的风险,并为患者提供足够的血细胞和凝血因子,以维持生命功能。
大量输血方案的步骤
MTS方案通常包含以下几个步骤:
1. 负责医生评估患者的出血程度,并判断是否需要大量输血。
一般来说,如果患者有活动性出血、快速丧失血容量或处于休克状态,就可能需要进行大量输血。
2. 建立静脉通道,以便输注输血和其它必需的液体。
这个步骤通常在较短的时间内完成,以便尽早开始输血。
3. 通过血型检测确定患者的血型,以便提供适合的输血产品。
4. 开始输注大量血浆和红细胞悬液。
血浆可以提供凝血因子,红细胞悬液则可以补充患者的血细胞。
5. 根据患者的出血情况和实验室检测结果,适时调整输血成分的比例。
有时可能需要输注血小板或凝血因子来支持患者的凝血功能。
6. 在输血过程中密切监测患者的生命体征和实验室指标,以及输血反应。
随时调整输血速率和成分比例,确保患者接受到适当的治疗。
7. 在输血结束后,评估患者的出血状况、血压和血液指标。
根据患者的需要,可能需要进一步的治疗和监护。
总结
大量输血方案MTS是一种有效的治疗方法,在特定情况下可以帮助患者快速恢复血容量,并减少出血和休克的风险。
该方案需要医生的准确评估和细致监测,以确保患者得到适当的治疗。
输血实施方案
输血实施方案一、背景介绍输血是临床上常见的一种治疗手段,通过将血液或血液成分输送到患者体内,以补充其体内缺失的血液成分,达到治疗疾病的目的。
输血实施方案是指在临床上进行输血治疗时所需遵循的一系列操作步骤和注意事项,其目的是确保输血过程的安全、有效和规范。
二、实施方案1. 输血前准备在进行输血治疗前,医护人员需要做好充分的准备工作。
首先要核对患者的身份信息,确保输血血液和患者信息一致。
同时,还需评估患者的输血适应性,包括检查患者的血型、血红蛋白水平、凝血功能等指标,确保患者适合接受输血治疗。
此外,还要检查输血器材和设备的完好情况,确保输血过程中的设备和器材符合卫生标准,避免感染交叉传播。
2. 输血操作流程在进行输血治疗时,医护人员需要严格按照操作规程进行。
首先要选择合适的静脉通路,确保输血针头插入部位干净、无菌。
然后要将输血管路与输血袋连接,确保输血管路无漏气、无渗血。
接下来,要按照医嘱将血液或血液成分缓慢输送到患者体内,注意观察患者输血过程中的反应情况,及时处理输血过程中出现的异常情况。
3. 输血后处理输血治疗结束后,医护人员需要做好输血后的处理工作。
首先要及时清理输血设备和器材,保持清洁卫生。
同时还要观察患者输血后的反应情况,包括观察患者的血压、心率、体温等指标,确保患者没有出现输血不良反应。
另外,还要及时记录患者的输血情况和反应情况,做好输血记录,以便后续的治疗和跟踪观察。
4. 输血安全管理在进行输血治疗时,医护人员需要严格遵守输血安全管理制度,确保输血过程的安全和规范。
首先要做好输血血液的质量控制工作,确保输血血液符合卫生标准,避免输血过程中出现感染风险。
同时,还要做好输血过程中的监测和护理工作,及时处理输血过程中出现的异常情况,确保患者的安全。
5. 输血风险评估在进行输血治疗前,医护人员需要对患者进行输血风险评估,包括评估患者的输血适应性、输血过程中可能出现的风险和并发症等。
通过输血风险评估,可以更好地选择合适的输血治疗方案,减少输血过程中的风险和并发症发生。
提高自体输血的方案
提高自体输血的方案摘要自体输血是一种安全有效的治疗方法,它可以避免使用他体输血所带来的感染和其他副作用。
但自体输血在临床应用中仍然存在一些问题,如输血效果不稳定、术前准备时间过长等。
因此,为了更好地提高自体输血的效果和减少其不良影响,本文总结了一些提高自体输血的方案。
1. 术前自体血库的建立术前自体血库的建立是提高自体输血效果的关键。
通过提前收集患者自身的血液,可以保证在手术中使用的血液来源纯净、安全。
建立术前自体血库的步骤如下:•与患者沟通,了解其是否符合自体输血的适应症;•根据患者的身体条件和手术计划,确定合适的自体血采集时间;•指导患者进行自体血采集,包括准备血液采集工具、术前饮食和其他相关注意事项;•将采集到的自体血标本储存起来,确保其在手术时的可用性。
2. 自体输血的准备工作为了确保自体输血的成功,还需要做好一些准备工作。
以下是一些关键的准备工作:•确定自体输血的血型和交叉试验结果,以避免输血不合并的情况;•确保手术室内的输血设备和相关器械的准备,包括输血管道、输液泵等;•预防感染,术前对输血设备和手术区域进行消毒,并采取无菌操作;•建立自体输血的监测机制,包括术中和术后对患者血液指标的监测。
3. 术中控制血液损失在手术过程中,控制血液损失是提高自体输血效果的另一个关键。
以下是一些建议:•手术前要求术者对操作过程进行详细规划,尽量减少手术的侵入性;•使用封闭式手术技术,避免大量的术中出血;•注意术中出血的快速止血,防止过多血液损失;•术中进行严密监测,及时发现并处理术中出血情况。
4. 术后补充自体输血术后补充自体输血可以进一步提高自体输血的效果。
以下是一些建议:•术后密切观察患者的自体输血效果,包括血红蛋白水平、术后恢复情况等;•根据患者的实际情况,及时调整自体输血方案,确保其血红蛋白水平的稳定;•通过定期随访,评估患者对自体输血的反应情况,进一步优化自体输血方案。
5. 风险控制在提高自体输血的过程中,还需要注意风险控制。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
红细胞输注剂量
剂量核算:
输注RCC单位数=
Wt × V × (期望Hb值-输注前Hb 值)
每单位红细胞Hb总量 注:Wt 患者体重(Kg) V 每公斤体重的血容量, 成人0.08L/Kg.BW,婴幼儿0.09L/Kg .BW 每单位红细胞Hb总量按24g计(200ml全血制备) 儿童剂量:(目标Hb%-实际Hb%)×体重Kg ×3 如12%-8% x5Kg ×3 =60ml
红细胞输注的适应证指征
内科输血指南 用于红细胞破坏过多、丢失或生成障碍引起的慢性贫血并伴缺氧症状。 血红蛋白<60g/L或红细胞压积<0.2时可考虑输注. 手术及创伤输血指南 用于需要提高血液携氧能力,血容量基本正常或低血容量已被纠正的 患者。低血容量患者可配晶体液或胶体液应用。 1. 血红蛋白>100g/L,可以不输。 2. 血红蛋白<70g/L,应考虑输。 3. 血红蛋白在70~100g/L 之间,根据患者的贫血程度、心肺 代偿功能、有无代谢率增高以及年龄等因素决定。
红细胞无效输注的判断标准
患者输注红细胞后,Hb升高达不到预期值; Hb短暂升高后又很快下降,甚至比输血前更低。 查: 有无持续失血、有无隐形失血 注意延迟性溶血反应 Hb升高,缺氧症状未能改善-微循环因素;
洗涤红细胞特点及适应证
将全血或添加剂红细胞用生理盐水洗涤3~6次, 最后加少量生理盐水即制成
血浆的输注剂量
• 一般凝血因子缺乏首次剂量10~15ml/kg,以后半 量 • 大多数凝血因子被提高到正常水平的25%就能有 效止血。 • 大出血初次输注剂量30~60ml/kg • 平均剂量5~15ml/kg
血浆输注的效果评价
• 1、临床表现:出血的改善 • 2、凝血功能指标改善
血浆的输注几个误区 • 补充血容量? • 调节免疫功能,提高机体抵抗力?
贫血临床表现影响因素
症状的影响因素 • (1)一般Hb小于80—90g/L时才出现症状。 • (2)急性失血20%时 --- 直立性低血压 急性失血50%以上时--- 休克。 • (3)慢性失血,病人有耐受力,Hb30--40g/L时 也能生活自理。
输血指征尚有争议
• 过去认为Hb 100g/L,Hct 30% (10/30规则)。
血小板的输注指征
临床输血技术规范附件3:手术及创伤时 血小板计数 >100×109/L 可以不输 血小板计数
血小板计数
< 50×109/L
50-100×109/L
应考虑输
根据伤口情况酌情决定
临床输血技术规范附件4:内科患者输注原则 血小板计数 >50×109/L 一般不须输注
可考虑输注酌情
血小板计数
血浆输注指征
• 手术及创伤输血指南
• 新鲜冰冻血浆(FFP):用于凝血因子缺乏的患者。 1. PT或APTT>正常1.5倍,创面弥漫性渗血。 2. 患者急性大出血输入大量库存全血或浓缩红细胞后(出血量 或输血量相当于患者自身血容量)。 3. 病史或临床过程表现有先天性或获得性凝血功能障碍。 4. 紧急对抗华法令的抗凝血作用(FFP:5~8ml/kg)。
临床合理用血
丽水市人民医院输血科 李彩霞
题 要
临床用血现状 输血治疗方案的制订
急性失血及应急用血
2597份临床输血病历用血合理性调查分析
2597份临床输血病历用血合理性调查分析
某省40家三级医院调查
丽水地区临床输血主要存在的问题 书写的规范性 输注指征偏宽(特别是血浆) 输血过量 紧急抢救的输血、疑难配血的输血 输血管理 输血技术 其它
• (中性粒细胞小于0.5*109/L伴有严重感染抗生素无效时可 考虑)
• 维持胶体渗透压?
《临床输血技术规范》附件
• 新鲜冰冻血浆(FFP) 含有全部凝血因子。血浆蛋白为 6~8g/%;纤维蛋白原0.2~0.4g%;其他凝血因子0.7~1单位 /ml规格:自采血后6-8小时内(ACD抗凝剂:6小时内; CPD抗凝剂:8小时内)速冻成块规格: 200ml,100ml,50ml,25ml -20℃以下一年(三联) 作用:扩 充血容量,补充凝血因子。适用:① 补充凝血因子;② 大面积创伤、烧伤。 要求与受血者ABO血型相同或相容 37℃摆动水浴融化 普通冰冻血浆(FP) FFP保存一年后即为普通冰冻血浆 规格:200ml,100ml,50ml,25ml -20℃以下四年 作用:补 充稳定的凝血因子和血浆蛋白。作用:①主要用于补充稳 定的凝血因子缺乏,如Ⅱ、Ⅶ、Ⅸ、Ⅹ因子缺乏;②手术、 外伤、烧伤、肠梗阻等大出血或血浆大量丢失 要求与受 血者ABO血型相同
该制品通过洗涤已去除98﹪以上的血浆蛋白和
80﹪以上的白细胞 理论上输3个单位该制品可提升Hb10g/L
洗涤红细胞特点及适应证
• 适应证: • 1、输入全血或血浆后发生过敏反应(血浆蛋白过敏), 如荨麻疹、血管神经水肿、过敏性休克等 • 2、自身免疫性溶血性贫血者 • 3、高钾血症及肝肾功能障碍者 • 4、由于反复输血已产生白细胞或血小板抗体引起非溶血 性发热反应的患者 • 5、新生儿溶血病患儿未达到换血指征的成分输血 • 6、非同型血的配合性输注
自2000年10月1日起施行
从输血目的看合理输血
输血的目的
纠正止凝血功能
提高血液的携氧能力
除了这2个目的以外的输血,基本为不合理输血
指南不是教条
决定输血的最重要因素是病人状况而不是实验室检查结果 考虑两个原则:1、不可替代原则 2、利大于弊原则
红细胞的申请
可供选择的红细胞制品 • 悬浮红细胞 移去上层血浆加入添加剂(35天) • 少白细胞红细胞 滤除白细胞(过滤法24小时) • 洗涤红细胞 生理盐水洗涤3-4次(24小时) • 冰冻红细胞 20%甘油 -120℃、 40%甘油-65℃以下 (24小时) • 辐照红细胞 25-30Gy r-射线照射(72小时) • 全血 血液采入含有抗凝剂的保存液中 不作任何加工(35天) 。
血小板计数
10~50×109/L
<5×109/L
立即输注
临床血液成分合理有效应用
血小板输注剂量
输注血小板数= (期望达到血小板数-输注前血小板数)×体表面积×2.5 例:输血小板数=(60-10) ×1.7×2.5=212.5×109=2.1×1011
100 经验估算: 50Kg.BW =1.6M2 60Kg.BW= 1.7M2 2.5为每 M2体表面积含血量(L)
• 疗效评估 – 血红蛋白恢复率>80% – 血红蛋白恢复率>50-79% – 血红蛋白恢复率20-49% – 血红蛋白恢复率<20%
显效 有效 效果不佳 无效
简易估算:成人60kg体重输2个单位(400 ml),Hb可增高10 g/L; 婴儿每kg体重输红细胞10ml,可使Hb升高30g/L; 洗涤红剂量:成年病人输3个单位洗涤红可提高Hb10g/L
红细胞输注效果的评估
• 如果患者不存在明显活动性出血或免疫性 溶血,输血后15min血红蛋白即可升到较稳 定水平,并且24h后测得同15min检测结果 一致。 • 如果效果不佳,查明原因。
红细胞输注效果的评估
输注红细胞后24小时该查患者Hb值,计算血红蛋白恢复值
60×0.08×(90-60 )
血红蛋白恢复率= Wt x V x (输血后Hb值-输血前Hb值) 输入Hb总量(24 × 8) × 100% = 75%
Koury et al. Transfusion 1990; 30: 673– 674. Cazzola et al. Blood 1997; 89: 4248– 4267.
手术失血的红细胞输注
外伤、宫外孕等急性失血,Hb<70g/L要输 中度以上贫血患者,术前24hr纠正贫血并维持 Hb70-80g/L 胸外、神外等大手术,手术前后维持 Hb≯100g/L 主动脉破裂、伤口持续性大量出血或创面弥漫 性出血、纠正低血容量后缺氧症状明显、心肺 代偿功能不良、高龄患者的手术,维持Hb70100g/L
红细胞输注剂量举例
男性成人贫血患者,体重60Kg,输红细胞前Hb为60g/L。 期望达到的Hb值为100g/L 输注RCC单位数= 60×0.08×(100-60)
= 8 (单位)
24(每单位红细胞Hb总量)
该患者应输200ml全血制备的RCC制品 8 个单位。
外科用血: 申请红细胞量(U) =(出血量—600ml)/200
• 内科输血指南
• 新鲜冰冻血浆:用于各种原因(先天性、后天获得性、输入大量陈旧 库血等)引起的多种凝血因子Ⅱ、Ⅴ、Ⅶ、Ⅸ、Ⅹ、Ⅺ或抗凝血酶Ⅲ 缺乏,并伴有出血表现时输注。 普通冰冻血浆:主要用于补充稳定的 凝血因子。
血浆的输注适应证
• • • • • • • • 1、单纯凝血因子缺乏的补充 2、因大量输血而出血者 3、肝衰竭伴出血者 4、口服香豆素类药物过量引起出血者 5、抗凝血酶III的缺乏 6、血栓性血小板减少性紫癜(TTP) 7、治疗性血浆置换术 8、大面积创伤、烧伤
红细胞生成的模型
(The Koury and Bondurant model of erythropoiesis)
A) Normal EPO production
B) Blunted EPO production C) Increased EPO production
Pre-EPO-dependent cell EPO-dependent cells (with decreasing EPO-sensitivity or increasing EPO requirement) Mature red cell
Hb80-100g/L,避免输血
儿童生长发育期宜将Hb提高到不影响正常生长发育 为准Hb<100-130g/L ;
根据病人对Hb降低发生代偿反应的能力来决定
