经会阴入路治疗耻骨下支骨折的临床观察
军事训练致女兵耻骨支应力性骨折的回顾性调查

d i e r s wi t h s t r e s s f r a c t u r e s o f p u b i c r a mu s d u in r g J a n u a y r 2 01 0 a n d J a n u a r y 2 0 1 5 we r e r e t r o s p e c t i v e l y a n a l y z e d .Re s u l t s
[ 摘要 ] 目的 对 军 事 训 练 过 程 中 女 兵 发 生 耻 骨 支 应 力 性 骨折 情 况 进行 调查 分 析 , 并 探 讨 防 治措 施 。 方 法 对
2 0 1 0年 1 月一2 O 1 5年 1 月在解放 军 5 9医 院及 体 系 部 队 卫 生 机 构 就 诊 的 1 0 6名 女兵 发生 耻 骨 支 应 力 性 骨 折 的情 况 进 行 回顾 性 调 查 分 析 。结 果 发生 1 3例 共 有 1 8处 骨 折 , 总发生率为 1 2 . 2 6 %( 1 3 / 1 0 6 ) 。单 侧 耻 骨 下 支 骨 折 8例 , 双侧
耻 骨 下 支 骨 折 1例 , 同侧 耻 骨 上 下 支 骨 折 4例 ; 左 侧 8例 , 右 侧 4例 , 双 侧 1例 。 出 现 首 发 症 状 的 训 练 科 目主 要 为 负 重 行军 、 队列训练 、 越野跑等 。l 3例 均 存 在 不 同 程 度 的误 诊 、 漏诊 , 经治 疗 后 均痊 愈 。 随 访 2年 均 无 复 发 , 能 继 续 参 加 军
[ D 0I ] 1 0Байду номын сангаас. 3 9 6 9 / j . i s s n . 2 0 9 5 - 1 4 0 X . 2 0 1 5 . 0 8 . 0 2 5
耻骨骨折护理查房

P6.营养失调低于机体需要量/与骨折
后损伤血管组织失血有关
I6:1.积极治疗骨折,控制出血。
2.鼓励患者进食清淡易消化营养丰富之品, 每日高蛋白、高维生素饮食,增强机体
3.创造舒适的环境,促进患者食欲。
O6:患者营养有所增强。
P7.潜在并发症:跌倒坠床、压疮、静脉血栓、
o7:未发生
SUCCESS
THANK YOU
2020/2/25
骨一
徐邈
简要病史
•
患者彭志华,男性,65岁,因“
右髋伤痛伴活动受限半天”于2019年05月
07日19:00入院。急诊DR示:右耻骨下支
骨折(本院拍2019.05.07)。
• 入院诊断:
• 中医诊断:右耻骨下支骨折。
• ,血瘀气滞
骨断筋伤
• 西医诊断:右耻骨下支骨折。
现病史:半天前患者在家摔伤致右髋疼痛,下休息后 疼痛无缓解,为求专科治疗由家属送来我院就诊,急 诊科拍片以后“右耻骨下支骨折”收入我科治疗。
I3:1.按分级护理要求,协助患者的生活护理
2.把患者所用物品放于方便易取之处,家属陪护。 2.护士多巡视病房,观察患者病情及生活所需,做好 基础、皮肤和口腔护理,使其增加舒适感。 3.传呼铃以及常用物品应放置在患者可取处,协助患 者完成进食、穿着、修饰、床上擦浴、卫生、床上大 小便。 4.加好床栏,防止坠床。
O1:疼痛有所缓解
SUCCESS
THANK YOU
2020/2/25
P2.焦虑 /与疼痛和担心愈后有关
I2:1.向病人介绍环境
2.鼓励患者表达增加的想法,了解患 者焦虑原因
3.加强沟通 4.转移患者注意力,如听音乐,看电 视等
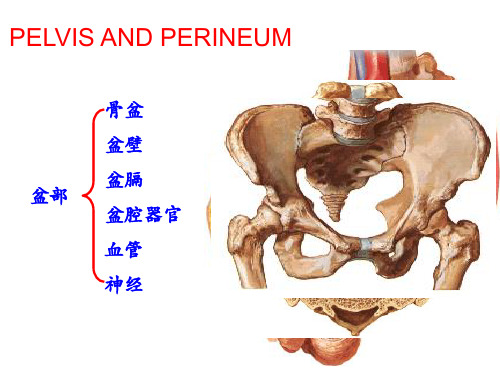
盆部会阴解剖与临床

骨盆 盆壁 盆膈 盆腔器官 血管 神经
PELVIS AND PERINEUM
盆壁的肌肉
男 性
女 性
骨盆侧壁
内面观
外面观
男 性
女 性
盆筋膜
盆壁筋膜 骶前筋膜 闭孔筋膜 梨状肌筋膜 盆隔上筋膜
盆脏筋膜 前列腺鞘 膀胱筋膜 直肠筋膜 直肠膀胱隔 直肠阴道隔 膀胱阴道隔 尿道阴道隔
盆筋膜间隙
01
直肠指检测定子宫口的扩张程度 由于子宫颈阴道部只由阴道穹后部和直肠子宫陷凹与直肠前壁分离,所以,在分娩期间,当胎头抵达子宫颈管外口时,通过直肠指检(不经由阴道内触摸以防止感染),就可以比较精确地测定子宫扩张的程度。
02
腹膜外剖腹取胎的解剖学基础 由于子宫峡前面无腹膜覆盖,故当产妇不能自然分娩时,常在子宫下段作剖腹取胎术,不必打开腹膜腔,可以避免腹膜腔术后合并症。
髂内动脉: 壁支
1)
2)
3)
髂内动脉: 脏支
1
2
3
4Leabharlann 56子宫动脉
直肠上、下动脉
直肠中A发自髂内A或其分支,大小不定,多数小或者缺如。这是旧的命名,实际是现在的直肠下A,旧命名把肛A称为直肠下A。由于过去只有直肠,没肛管这名称
直肠静脉丛曲张
淋巴结 髂内淋巴结 髂外淋巴结 骶淋巴结 髂总淋巴结
感谢观看
汇报时间
汇报人姓名
关于骨盆 骨盆的解剖特点和骨盆骨折
两条韧带: 骶结节韧带 骶棘韧带 两个孔: 坐骨大、小孔 骨盆下口: 即骨盆的出口,与会阴境界一致 骨盆下口
骨盆口径:
※ 关于膀胱 1.膀胱的解剖特点与膀胱手术和膀胱镜检:膀胱膨胀时,腹前外侧壁与膀胱之间的腹膜反折线移至耻骨联合以上,故沿耻骨上缘穿刺膀胱,可不经过腹膜腔。
骨盆骨折伴后尿道损伤 86 例

… …
临 床 医 学
骨 盆骨折伴 后尿道 损伤 8 6 例
张龙 泳 鸦杏鹏 刘 云松 周 道 平
句容市人 民医院泌尿外科 , 江苏句 容 2 1 2 4 0 0
[ 摘要】 目的 探讨骨盆骨折后伴尿道损伤 的处理办法 , 以提高治疗水平 。方法 对 8 6例骨盆骨折合并后尿道损 伤的病例 资料 进行 回顾性分析 。 手术方式分为早期 尿道会师牵 引术及延期经会 阴尿道端端吻合术 。 结果 早期尿道会师牵引术 6 4例 , 术后
低, 发生尿道狭窄而再次手术也变得容易。阳痿 主要是 因为外伤后勃起神经及血管受 到损伤 引起 , 伤后 的手 术操 作及 多次 尿道复位或成形术 , 导致阳痿的发生 率增 加。早期尿道会师牵 引术可作为骨盆骨折后伴尿道损伤早期 治疗 首选术式 。
【 关键词] 尿道损 伤 , 尿道狭窄 , 阳痿 [ 中图分类号】R 6 8 3 . 3 [ 文献标识码]A [ 文章编 号】1 6 7 4 一 O 7 4 2 ( 2 0 1 4 ) O 2 ( b ) - 0 0 5 8 - 0 2
分离 3 7例 , 双 侧耻骨 支断裂 3 3例 , 骨盆环错 位 8 例, 严 重骨 盆
环错位 ( ≥3处 ) 5例 , 骶 髂关 节移位 3例 。3 4例( 占3 9 . 5 %) 有合 并伤 , 其合 并损伤 的情况 为 : 颅脑损 伤 2例 ( 5 . 9 %) , 肋 骨骨折 4 例( 1 1 . 8 %) , 脾 破裂 8 例( 2 3 . 5 %) , 肝破 裂 2 例( 5 . 9 %) , 直肠破裂 3 例( 8 . 8 %) , 膀胱破裂 6例 ( 1 7 . 7 ) , 下肢骨折 9例( 2 6 . 5 %) 。本组均 有排 尿困难 , 尿道出血。据尿道造影结果进行尿道损 伤的分型 , 分为后尿 道部分 或完全断 裂 ( I I 型) 、 后 尿道部 分或 完全 断裂伴 尿生殖膈及尿道球部撕裂( h i 型) 。I I 型4 1 例, I I I 型4 5例。
耻骨骨折手术方案

耻骨骨折手术方案耻骨骨折是一种较为常见的骨折伤害,常见于发生严重跌倒或交通事故中。
对于耻骨骨折的患者,及时进行手术治疗可以更好地促进骨骼的愈合和康复,减少并发症的发生。
本文将对耻骨骨折手术方案进行详细介绍。
一、手术适应症耻骨骨折手术的适应症包括:1. 骨折片移位明显,无法保持稳定。
2. 多部位骨折,需要内固定或联合手术治疗。
3. 患者伴有严重盆腔和腹部损伤,需要手术治疗。
二、手术前准备在进行手术治疗之前,需要对患者进行全面的评估和准备:1. 定位诊断:通过临床检查、X线摄影和CT扫描等手段准确定位骨折的位置和类型。
2. 术前准备:评估患者的手术风险,如年龄、性别、合并疾病等,并进行必要的术前检查和准备。
3. 术前交流:与患者及家属进行充分沟通,说明手术的目的、风险和预后,以获得患者的同意和支持。
三、手术方案选择根据耻骨骨折的具体情况和患者的身体状况,手术方案可以选择以下几种:1. 内固定术:通过手术切口将钢板、钢钉或螺钉等内固定装置固定在骨折部位,以提供稳定的支撑和促进愈合。
这种手术方案适用于骨折片移位较大或多部位骨折的患者。
2. 可吸收内固定术:使用可吸收材料进行内固定,避免了术后二次手术取出内固定物的需求。
适用于骨折片移位较小、骨折愈合预期较好的患者。
3. 外固定术:通过将金属支架固定在患者的骨骼上,通过外部的拉力来保持骨折位置的稳定。
这种手术方法适用于骨折复杂、组织损伤较重的情况。
4. 融合术:对于骨折片移位严重无法修复的患者,可能需要进行髋关节融合手术来减轻疼痛和恢复功能。
四、手术操作步骤具体的手术操作步骤可能因骨折类型和手术方法的选择而有所差异。
一般而言,耻骨骨折手术的操作步骤包括以下几个方面:1. 手术准备:进入手术室后,按照无菌操作的要求进行手术准备,包括对患者进行局部消毒、手术器械准备等。
2. 麻醉:根据患者的具体情况选择合适的麻醉方式,常见的有全身麻醉和腰麻等。
3. 切口开放:根据骨折的具体位置和手术方法选择适当的切口位置和大小,小心切开皮肤和软组织,暴露骨折部位。
趾骨骨折(徐州)

趾骨骨折临床路径内固定材料为钢针:6397.82内固定材料为螺钉:7397.82内固定材料为钛针:9897.82一、趾骨骨折临床路径标准住院流程(一)适用对象。
第一诊断为特指趾骨骨折(ICD-10:S92.500)行趾骨骨折切开复位螺钉内固定术(ICD-9-CM-3:79.38002)趾骨骨折切开复位髓内针内固定术(ICD-9-CM-3:79.38003)趾骨骨折切开复位钢针内固定术(ICD-9-CM-3:79.38004)(二)诊断依据。
根据《临床诊疗指南-手外科学分册》(中华医学会编著,人民卫生出版社),《外科学》(8年制和7年制教材临床医学专用,人民卫生出版社)1.病史:外伤史。
2.体检有明确体征:患侧肿胀、疼痛、畸形、活动受限。
3.辅助检查:足X线片显示趾骨骨折。
(三)治疗方案的选择及依据。
根据《临床诊疗指南-手外科学分册》(中华医学会编著,人民卫生出版社),《外科学》(8年制和7年制教材临床医学专用,人民卫生出版社)1.不稳定、移位的趾骨骨折。
2.无手术禁忌证。
(四)标准住院日为9天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:S92.500特指趾骨骨折疾病编码。
2.当患者同时具有其他疾病诊断时,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入临床路径3.除外病理性骨折。
(六)术前准备0-4天。
1.必须的检查项目:(1)血常规、尿常规;(2)肝肾功能、电解质、血糖;(3)凝血功能;(4)感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等);(5)足正斜位X线片(必要时CT);(6)胸片、心电图。
2.根据患者病情可选择:(1)超声心动图、血气分析和肺功能(高龄或既往有心、肺部病史者);(2)足三维CT检查;(3)有相关疾病者必要时请相关科室会诊。
(七)选择用药。
抗菌药物:按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行。
(八)手术日为入院第0-4天。
2024盆腔脏器联合切除术后并发症的预防

2024盆腔脏器联合切除术后并发症的预防摘要盆腔脏器联合切除术已成为根治性治疗局部晚期/复发直肠癌的重要方式,近年来随着手术技术的进步和围手术期管理能力的提高,患者长期预后显著改善。
然而,较高的围手术期并发症发生率严重影响了患者的术后生活质量和恢复进程,目前仍是外科医生面临的主要难题。
精准的手术层面和合适的术中体位有助于充分显露术野,准确辨认主要血管,降低术中出血的发生风险。
生物补片、肌皮瓣和带蒂大网膜是常见的盆底重建方式,联合其中两种方式修复盆腔缺损可能进一步降低空盆腔综合征的发生率。
髓血管重建能有效预防术后血栓形成和室间隔综合征。
微创技术的应用和预康复措施的实施有助于减少术后并发症。
笔者对盆腔脏器联合切除术后并发症的预防策略进行综述,以期为临床实践和手术推广提供一定参考。
随着手术技术的进步和围手术期管理能力的提高,盆腔脏器联合切除术(pelvicexenteration,PE)已成为改善局部晚期直肠癌(locallyadvancedrectalcancer,LARC)或局部复发直肠癌(locallyrecurrentrectalcancer,LRRC)长期预后的主要方法,其中LARC的5年总体生存率可达到66.3%,LRRC为44.6%[1]o与传统直肠癌根治术相比,PE术的切除范围更广、手术创伤更大,术后盆腔将遗留巨大空腔,导致围手术期并发症的发生率显著升高(31.6%~86%),需要再次手术处理的严重并发症高达14.6%[2-3]°手术相关并发症不仅明显延长了患者的术后住院时间、增加住院费用、降彳氐术后活质量,甚至可能影响长期生存[4]。
因此,如何进一步提升手术的安全性、降低术后并发症的发生率尤其是避免严重的手术并发症,成为目前外科医生开展PE术中遇到的主要难题。
本文拟结合相关文献及笔者的经验,就PE术切除LARC/LRRC主要手术相关并发症的预防进行探讨。
1主要并发症的预防1.1手术相关出血合理的外科技术应建立在精准的解剖学理论基础之上PE术的安全实施要求外科医生对盆腔各区域(前、中、后、侧盆)的解剖具备准确而深刻的理解,在实现RO 切除的前提下尽可能减少术中及术后出血。
盆部会阴解剖与临床(1)
骨盆下口
两条韧带: 骶结节韧带 骶棘韧带 两个孔: 坐骨大、小孔 骨盆下口: 即骨盆的出口, 与会阴境界一致
骨盆口径: 1. 入口前后径:骶岬与耻骨联合
上缘之间。11cm,9~10cm, 7.5cm,<5.5cm。 2. 入口正中斜径:骶岬与耻骨 联合下缘之间。 3. 入口横径:两侧弓状线之间 最大距离。13~14cm 4. 入口斜径:骶髂关节到时对 侧髂耻隆起之间。12.5cm, <9.5cm 5. 出口横径:两侧坐骨结节之间。 10~12cm 出口矢状径:尾骨尖到耻骨联 合下缘。9cm
※ 关于阴道
1.阴道瘘的解剖学基础 阴道上部前方以膀胱阴道隔与 膀胱后面及输尿管终末部相邻,阴道下部与尿道后壁间 有尿道阴道隔紧密相贴,并与耻骨联合后方邻近。阴道 穹后部有1~2cm为直肠子宫陷凹的腹膜覆盖,并与小肠 袢为邻,阴道后壁下部则以直肠阴道隔与直肠壶腹前壁 相连,内下邻近会阴中心腱。当难产和滞产时,阴道前 壁对耻骨弓有一定压力,使长时间处于压力之下的膀胱 后壁或尿道后壁发生压迫性缺血、坏死而导致瘘道产生 ,根据发生部位不同而有膀胱阴道瘘和尿道阴道瘘之分 。难产时也可因破坏直肠阴道隔而导致直肠阴道瘘发生 。在一般情况下,子宫颈癌蔓延至阴道,并穿通直肠阴 道隔进入直肠时,也会产生通道,即直肠阴道瘘。
直肠后隙
耻骨后隙
盆内脏器
腹膜陷凹
女性
侧面观
女性
上面观
男性 侧面观
男性
上面观
膀胱
位置和毗邻 形态 内面结构
膀胱三角
输尿管间襞
trigon of bladder
interureteric fold
前列腺
五叶:前叶、中叶、后叶和两侧叶
直肠
两个弯曲 骶曲 会阴曲
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
经会阴入路治疗耻骨下支骨折的临床观察
【摘要】目的探讨耻骨下支骨折的手术治疗方法及临床疗效。
方法对12例耻骨下支骨折采用经会阴入路进行切开复位内固定手术治疗,术后随访,并按matta标准进行评定。
结果全部随访,时间6个月~2年,平均1年3个月,对耻骨下支骨折采用经会阴入路切开复位内固定手术治疗优良率达91.7%,且较保守治疗在临床疗效、翻身时间、半卧时间、扶双拐下床时间、完全弃拐行走时间均明显提高和提前。
结论对耻骨下支骨折尤其是有明显移位的骨折的治疗,可早期经会阴入路手术切开复位及有效内固定,可获得良好疗效。
【关键词】会阴入路 ;耻骨下支骨折;内固定
【中图分类号】r681.8 【文献标识码】 a 【文章编号】
1005-0515(2010)006-031-02
我科自2007年9月~2009年9月经会阴入路切开复位内固定治疗耻骨下支骨折12例,效果可靠,现报告如下。
1.临床资料
1.1 一般资料本组12例,年龄均为26~54岁;男性7例,女性5例。
致伤原因:交通事故伤6例,砸伤3例,高处坠落伤3例。
12例按tile分型a2型3例,b2型4例,c2型5例。
合并伤:失血性休克4例,尿道损伤2例。
本组病例术前均常规摄骨盆平片、出口位、入口位x线片及ct扫描加重建,合并尿道伤者常规急查b超、血尿常规等。
1.2 治疗患者入院后,完善相关检查,在积极抗休克、输血等治疗后急诊行下肢皮或骨牵引暂时复位固定,骨折分离移位严重者尤其是垂直方向上移位甚者给以大剂量骨牵引(达体重的1/3~1/4),有合并伤者待病情稳定后(约7~10天)手术,无合并伤者3天内手术。
对耻骨下支骨折均采用经会阴入路重建钢板或钛板内固定,手术时间1~1.5小时,输红细胞悬液及血浆200~800ml,术后次日床上自行翻身、半卧,3~5天完全坐起并逐步功能锻炼,3周后扶双拐下地行走,4~6周后完全弃拐行走。
1.3 手术方法:手术在持硬麻下进行。
麻醉成功后,取膀胱截石位并稳妥固定,男性将阴茎牵向健侧并用胶布临时固定,女性阴道消毒并以碘伏纱布填塞,术区彻底消毒,铺巾,以患侧耻骨联合下缘至坐骨结节连线作一长约4厘米斜行切口,依次切开皮肤、皮下、筋膜,钝性分离,用尖刀片少量剥离附着于耻骨、坐骨前侧的肌肉、骨膜,充分止血,注意保护好会阴动脉、会阴神经,勿误入闭孔内伤及闭孔血管神经,暴露骨断端,清除崁插于断端间的软组织,用巾钳提拉复位,测量备用钢板长度并塑型,依次上好钢板及螺钉,满意后,检查骨折复位固定良好,无明显出血及异物存留,冲洗伤口,安放襻氏引流条,逐层缝合(注意一定要消灭死腔),无菌辅料包扎。
术毕。
合并尿路损伤者请泌尿科会诊处理。
2 结果
术后次日即床上自行翻身、半卧,3~5天完全坐起并逐步功能锻炼,3周后扶双拐下地行走,4~6周后完全弃拐行走,与耻骨下肢骨
折传统保守治疗相比,患者床上自行翻身及半卧时间、完全坐起时间、扶双拐下地行走时间、完全弃拐行走时间均明显提前,效果良好。
本组患者12例出院后全部得到随访,时间6个月~2年,平均1年3个月。
复查无骨折不愈合,无髋关节活动受限,无下肢短缩及旋转,无术后感染及伤口不愈合,仅2例出现患处轻微疼痛,1例轻微跛行,疗效满意。
根据骨盆骨折matta评定标准,本组优9例,良1例,可2例,差0例;优良率达91.7%。
3 讨论
耻骨下支骨折属于骨盆骨折的一部分。
随着交通、工伤事故的增多,骨盆骨折中的耻骨下支骨折的发生率也越来越高。
骨盆骨折是一种严重高能量创伤,多由直接暴力作用于骨盆挤压所致,近半数以上伴有合并症或多发伤,最常见最严重的是创伤性失血性休克,救治不当可能危及生命。
传统的保守治疗卧床时间长,并发症多,骨折复位不良,力学强度不足,后遗症多,尤其是老年患者和有基础疾病者,致残率高达50%以上[1]。
近年来,随着人们对骨折复位和后期功能要求的不断提高,内固定手术已成为治疗骨盆骨折的有效方法。
手术可最大限度地复位、固定骨折,恢复骨盆的解剖形态和正常的骨盆力学性能,缩短卧床时间,减少并发症,对提高疗效和改善后期功能起到积极作用。
本组经会阴入路切开复位内固定治疗耻骨下支骨折取得了较好的疗效,术后其骨盆的解剖形态、正常的骨盆力学性能、稳定性、远期功能均有明显改进和提高,床上自行翻身半卧时间、完全坐起
时间、扶双拐下地行走时间、完全弃拐行走时间均大幅度提前,疗效明显。
但注意术中一定要彻底消毒,避免损伤会阴动脉、神经,避免误入闭空、盆腔内,钢板下端不宜超过坐骨结节顶点处,缝合时一定要严格分层缝合消灭死腔,术后注意伤口保护,避免大小便时污染伤口。
于耻骨下支接近于坐骨结节处骨折一定要慎重,该入路不易暴露坐骨支,钢板难于固定,且结节处剥离过多,对韧带和肌腱损伤过大。
对有泌尿等合并损伤者,宜早期请相关科室会诊并术中积极处理。
对耻骨下支骨折的手术治疗指征,除了骨盆骨折传统经典的tile 内固定指征外,过去认为,分型属a型、移位1.5 cm、下肢内旋畸形导致外旋障碍>30°、下肢外旋畸形造成内旋障碍者,均应应行切开复位和手术固定[2]。
对耻骨下支骨折的手术时机,我们认为,首先是处理危及生命的损伤,如颅脑损伤、膀胱尿道破裂、重要脏器损伤及失血性休克等,待患者病情充分稳定后(一般7~10天)再作内固定手术。
对单纯骨折患者,可依照传统的伤后72小时内手术,更容易复位且可以减少手术并发症[3]。
参考文献
1.杨震龙,马梦昆.不稳定骨盆骨折并存移位髋臼骨折的手术治疗 .骨与关节损伤杂志,2002,17(4):247-248.
2.吴乃庆.“π”棒及“t”形钢板治疗垂直不稳定骨盆骨折. 中华骨科杂志,1997,17(1):51.
3.关凯,刘树清,胥少汀等.不稳定性骨盆骨折的手术治疗 .中国矫形外科杂志,2001,8(11):1129-1130.
(责任审校:何萍萍)。
