甲状腺激素抵抗综合症
执业医师考试-甲状腺疾病
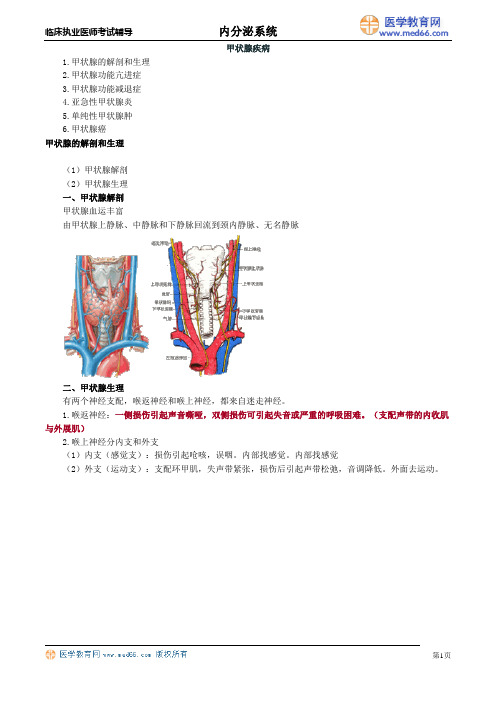
甲状腺疾病1.甲状腺的解剖和生理2.甲状腺功能亢进症3.甲状腺功能减退症4.亚急性甲状腺炎5.单纯性甲状腺肿6.甲状腺癌甲状腺的解剖和生理(1)甲状腺解剖(2)甲状腺生理一、甲状腺解剖甲状腺血运丰富由甲状腺上静脉、中静脉和下静脉回流到颈内静脉、无名静脉二、甲状腺生理有两个神经支配,喉返神经和喉上神经,都来自迷走神经。
1.喉返神经:一侧损伤引起声音嘶哑,双侧损伤可引起失音或严重的呼吸困难。
(支配声带的内收肌与外展肌)2.喉上神经分内支和外支(1)内支(感觉支):损伤引起呛咳,误咽。
内部找感觉。
内部找感觉(2)外支(运动支):支配环甲肌,失声带紧张,损伤后引起声带松弛,音调降低。
外面去运动。
FT4、FT3能更好地反映甲状腺的功能状态甲状腺功能亢进症(1)病因(2)临床表现(3)诊断与鉴别诊断(4)甲亢性心脏病的诊断和治疗(5)甲亢合并周期性瘫痪的诊断和治疗(6)甲状腺危象的诊断(7)抗甲状腺药物治疗(8)放射性碘治疗(9)手术治疗及术前准备甲状腺功能亢进症分类(1)弥漫性毒性甲状腺肿(Graves病)(2)结节性毒性甲状腺肿(结节性甲状腺肿伴甲亢)(3)甲状腺自主性功能亢进性腺瘤(4)碘引起的甲状腺功能亢进(5)桥本甲充(Hashitoxicosis)(6)新生儿甲亢(7)甲状腺癌(滤泡性甲状腺癌)性甲亢(8)垂体性甲亢(TSH瘤致甲亢)(9)异源性TSH综合征(癌症分泌TSH样物质)(10)妊娠期一过性甲状腺毒症。
病因病因很多,最常见的原因是弥漫性毒性甲状腺肿(Graves病)。
在遗传因素的背景下,在感染、精神刺激的作用下而发生的自身免疫性疾病。
临床表现1.T3.T4分泌增多的高代谢症候群2.甲状腺肿大3.眼征4.其他症状:浸润性皮肤病变5.特殊表现一、T3.T4分泌增多的高代谢症候群:生理作用甲亢危象甲低促进糖的分解,产热量增加脂肪分解蛋白质合成心血管:增加收缩力,心率加快神经兴奋性增高促进肠道蠕动骨骼肌二、甲状腺肿大1.对称性弥漫性肿大2.触之有震颤,听之有杂音三、眼征单纯性突眼瞬目减少,上睑退缩、眼裂增大、双眼炯炯有神向下看时上眼睑不能随眼球下落向上看时前额皮纹变浅看鼻前近物时双眼球聚合力差、辐辏不良恶性突眼:突出度可达到25~35mm四、其他症状浸润性皮肤病变:1.多见于胫前、足背2.皮肤厚而硬,酷似橘皮五、特殊表现1.淡漠型甲亢多见于老年人,起病隐袭。
甲减的症状有哪些?

甲减的症状有哪些?甲状腺功能减退,简称甲减,是指由于多种原因引起的甲状腺素分泌与合成减少或组织利用障碍,以此引发的全身性地代谢综合征。
在任何年龄均可发病,无性别差异,其中以女性发病数量偏多,约为男性的4倍左右。
根据病因类型可分为原发性与继发性,原发性甲减主要是由于甲状腺本身出现病变或甲状腺部位手术而导致,在总发病率中占比约95%以上,继发性甲减主要是由于下丘脑或垂体出现病变而导致,在总发病率中占比较低,主要见于下丘脑肿瘤、出血、炎症以及下丘脑综合征等[1]。
根据流行病学统计显示[2],甲减的发生概率与患者所在地、种族存在一定相关性,随着临床甲状腺功能检测技术的发展,亚临床型甲减的检出率有了显著提升,约占比2-8%,其中女性约占7.5%,而年龄达到60岁以上的妇女发病率达到16%。
1甲状腺功能减退的病因导致发生甲减的因素较多,以往发生地方性甲状腺肿后发展为甲减的主要因素是由于该地区居住环境缺碘,随着社会发展进步,此类问题已得到妥善解决。
当下引起甲减的主要因素包括:(1)自身免疫性甲状腺炎:发生此种甲状腺炎时,体内多种甲状腺抗体均有升高迹象,如甲状腺过氧化酶抗体、球蛋白抗体、微粒体抗体,其中甲状腺过氧化酶与球蛋白抗体对甲状腺细胞造成损伤、破坏,从而引发甲减;(2)亚急性甲状腺炎:此种甲状腺炎对家庄严组织产生较大范围的炎症性破坏,使其分泌合成的甲状腺素明显减少,从而导致甲减;(3)甲状腺放射性治疗:当甲状腺亢进(甲亢)患者接受放射性碘治疗时,甲状腺细胞受到放射性碘照射,使细胞变性、坏死,从而发生甲减;(4)甲状腺切除:当甲亢或甲状腺肿瘤患者实施甲状腺部分切除或全切除手术后,残留的甲状腺组织较少或无残留甲状腺组织,则会发生甲减;(5)甲状腺异位或缺乏:自身甲状腺组织发育不完善,导致甲状腺激素合成、分泌过少,甚至甲状腺完全缺失,导致机体不产生甲状腺激素,同样会引发甲减;(6)抗甲状腺药物:碳酸锂、硫脲类等抗甲状腺药对甲状腺激素合成具有较强抑制作用,可导致甲减发生;(7)下丘脑-垂体性甲减:下丘脑与垂体发生病变,导致促甲状腺激素(TSH)或促甲状腺激素释放激素(TRH)的合成、分泌降低,而发生甲减;(8)甲状腺激素抵抗综合征:甲状腺激素在外周组织产生生物效应障碍,引发一系列综合征,按病变因素可分为药物性、自身免疫性、特发性、先天性、以及甲状腺术后或下丘脑-垂体肿瘤手术后甲减,按甲减程度可分为临床型与亚临床型[3]。
甲状腺功能减退症

甲状腺素,又称四碘甲腺原氨酸(T4),正常情况下每日可产生80~100ug
三碘甲腺原氨酸(T3),每日产生量为30~40ug,其中仅20%来自甲状腺分泌,而80%则由周围组织将T4脱去一个碘原子而形成T3
甲状腺合成和分泌的主要激素(TH)
01
T4:T3=20:1
02
T4占总量的90%
03
T3具有更强的生物学活性,T3生物活性比T4大5倍
02
心力衰竭治疗:
03
毒毛旋花子素:K0.125~0.25mg IV
04
速尿 :20mg~40mg IV
05
ACEI
防止肺水肿
注意补充钾盐及B族维生素
而TSH又可兴奋甲状腺分泌TH
TH可反馈性抑制TRH和TSH
T4在周围组织(肝肾)可转变为T3
甲状腺功能调节
01
产热作用:促进氧耗,基础代谢率增加
02
蛋白质代谢:诱导新的蛋白质合成
03
糖代谢:调节其他激素对糖原合成和分解
04
脂肪代谢:促进脂肪合成和降解
05
维生素代谢:VB2 VC VA VD VE
01
02
除继发性甲减和罕见的TSH受体缺陷伴甲减外,评价替代治疗效果的最佳指标是血TSH,理想的效果是血TSH恒定在正常范围内。
02
注 意 事 项(1)
01
用量受多种因素的影响,强调基础替代用量的个体化。
妊娠期用量约需加50%-100%。
在替代治疗中,遇有青春发育、应激、腹泻、吸收不良,使用某些药物(如糖皮激素、利福平、卡马西平、氢氧化铝、苯妥英钠等)时,应适当增加用量。
肺感染
严重创伤
心力衰竭
手术
麻醉药、安眠药、镇静剂、
中国甲状腺疾病诊治指南——甲状腺功能减退症

万方数据万方数据空垡囱型盘查2QQ2堡!!旦笠嫩鲞箜!!趟£!垫』!!!!∽丛塑:堕型!懋i些!塑!:y丛堑:盟!:!!0Ir—————————1|篓堡耋竺壁塞|l注:强珏:促甲状腺素;冁:游离T4;誉城:甲状艨凌§%藏退疰;TP0怂:甲状艨避氧讫物酶抗体;T醇b:甲状腺球蛋白抗体;TRH:促甲.状艨激素释放激素图1甲状腺功能减退癍诊断思路3。
黢药方法:起始静裁量稔达到完全替代剂量所需辩阀要根据年龄、体重和心脏状态确定。
<50岁、既往无心脏病史患者可以尽快达到完全替代荆潼;≥50岁患者服用L—T4蔫要常规稔查心整状态,一般拭25~50箨矿纛开始,每天1次口服,每1~2周增加25斗g,麓歪达到治疗目标。
患缺m性心脏病者起始剂量宜小,调整剂量宜慢,防止诱发和加重心菠痣。
疆想戆£一叉殿药方法燕在饭蘸骚雕,与其健药物的服用问隔应当在4h以上,因为有些药物和食物会影响T4的吸收和代谢,如肠道吸收不良及氢氧化铝、碳酸钙、消胆胺、硫糖镪、硫酸亚铁、食耪纤维添浆裁等均谭影响小肠对L—T4的吸收;苯巴比妥、苯妥英钠、卡马西平、利福平、弊烟肼、洛伐他汀、胺碘酮、舍曲林、氯嗉等药物可以加速L—T4的清除。
甲减病人同时服用这些药物爨尊,需要增加L—T4用豢。
4.监测指标:补充甲状腺激索,重新建立下丘脑.垂体一甲状腺轴的平衡一般需要4~6周的时间,所以治疗初期,每闯隔4~6周测定相关激素指标。
然后根据梭查结果调整L—E懿量,盔至达蓟治疗嚣标。
治疗达标后,嚣要每6一12个月复查1次有关激索指标。
五、预防旗摄入量与学减的发生帮发展显著穗关。
我国学者发现碘超足墩[尿碘中位数(MuI)200~299斗∥L]和碘过量(MuI≥300ng/L)可以导致自身免疫性甲状腺炎和亚临床擎减患病率辩发病率静霆著增搬,鼹遂警状黥囱身抗体阳性人群发生甲减;碘缺乏地区补碘黧碘超足量可以促进豫临床甲减发展为临床甲减。
所以,维持碘摄入量在尿碘l∞~199“∥L安全范围是防治甲减的基础措施。
T3T4增高=甲状腺机能亢进吗

谢谢你的阅读
• 知识就是财富 • 丰富你的人生
2011.3.7
>50
>50
68.77
2011.4.26
5.42
7.14
>100
2011.5.23
211.6.20
2.11
2.0
>100
2011.7.6
>100
>100
2011.7.29
2.97
7.94
>100
2011.8.25
6.77
9.76
92.81
2011.8.29
38.1
TSH下降
甲状腺激素抵抗综合症临床分型和特点
• 外周选择性甲状腺激素抵抗:
• 患者仅表现为周围组织对甲状腺激素不敏 感而垂体TSH细胞对甲状腺激素的反应正 常。患者甲状腺肿大,同时有甲状腺功能 减退的临床表现,但血清甲状腺激素水平 则是升高的。
甲状腺激素抵抗综合症临床表现
• 凡出现下列情况之一,应考虑到本病的可能: • ①甲状腺肿大,临床无甲状腺功能异常 • 表现而血清甲状腺激素水平多次明显升高者; • ②甲状腺肿大,临床表现为甲减,而血清总T4和FT3、
病例介绍
• 2011年3月来我院就诊,发现T3T4TSH均增高,行头部磁 共振检查,发现“鞍区占位性病变”,予以“他巴唑”, 症状稍好转,复查甲功三项,FT3、FT4下降、TSH上升, 考虑“垂体性甲亢”,逐渐将“他巴唑”减量,FT3、 FT4仍低,停药半月后FT3明显上升,为求手术治疗,续 予以“他巴唑”治疗,FT3下降后,于2011年8月入住我 院神经外科,行“垂体腺瘤经鼻切除术”,术后复查甲功 三项示:(2011年8月25日 FT3 6.77pmol/L,FT4 9.76pmol/L,TSH 92.81mIU/L;8月29日FT3 38.1pmol/L, FT4 >100pmol/L,TSH >100mIU/L),甲状腺肿大无明 显缩小。术后,未服用药物,自觉症状无明显好转,遂入 住我院我科。
甲状腺激素受体β基因突变致甲状腺激素抵抗综合征家系分析

Vol.48 No.3 Mar.2第0138期
·论 著·
甲综合征家系分析
钱掩映,戴志娟,金建,祝聪,周盈盈,吴朝明 (温州医科大学附属第二医院育英儿童医院 内分泌科,浙江 温州 325027)
[摘 要] 目的:对1 例甲状腺激素抵抗综合征(RTH)先证者及其家系成员进行甲状腺激素受体β(TRβ)基 因突变检测,并分析误诊情况。方法:取得先证者及家系成员知情同意后,收集RTH先证者及家系成员的临 床资料,抽取先证者及其余10 名家系成员的外周血抽提基因组DNA,应用PCR扩增TRβ基因的3-10 号外显子 编码区并直接测序,分析家系成员误诊情况。结果:11 名家族成员中共发现3 名患者,DNA测序结果显示先 证者及其儿子、母亲TRβ第9 外显子存在c.1234 A>G(p.A317T)错义突变,为杂合突变。先证者表现为心 悸消瘦,先证者儿子表现为多动,先证者母亲症状不明显。先证者和其儿子因在外院被误诊甲状腺功能亢 进症已行放射性碘治疗,需终身甲状腺激素替代,先证者母亲因症状隐匿未被误诊误治。结论:TR β 基因第 9外显子c.1234 A>G突变是引起本家系RTH的原因,提高对该病的认识有助于避免不适当的治疗。 [关键词] 甲状腺激素抵抗综合征;甲状腺激素受体β基因;基因突变;放射性碘治疗 [中图分类号] R725.8; R581 [文献标志码] A DOI: 10.3969/j.issn.2095-9400.2018.03.004 Gene analysis and misdiagnosis of thyroid receptor β gene mutation in the pedigree with thyroid hormone resistance QIAN Yanying, DAI Zhijuan, JIN Jian, ZHU Cong, ZHOU Yingying, WU Chaoming. Department of Endocrinology, the Second Affiliated Hospital & Yuying Children’s Hospital of Wenzhou Medical University, Wenzhou, 325027
TSH受体基因突变与促甲状腺激素抵抗综合征
•2 •实用糖屎病杂志第17卷第1期JOURNAL OF PRACTICAL DIABETOLOGY Vol. 17 No. 1TSHR基因突变,并证实为复合性杂合子突变,甲状腺功能 正常,但甲状腺发育不良…]。
I a t s u s h i t a等总结2002年以 前[~ ,全世界共报导13个失活性TSHR受系,表现为甲状 腺功能正常,或严重的先天性甲状腺发育不良。
参考文献1. Nagashima T. Murakami M,Onigata K,et al. Novel inactivating missense matations in the thyrotropin receptor gene in japanese children with resistance to thyrotropin thyroid 2001 ;11:551-559.2. Vanderhaeghen P,Schurmans S,Vassart G,e t al. Molecular cloning and chromosomal mapping of olfactory receptor genes expressed in the male germ line : evidence for their wide distribution in the human genome, Biochem Biophys Res Comman 1997; 237:283- 287.3. Gether U. Vncovering molecular mechanisms involved in activation of G Protein coupled receptors. Endocr Rev 2000 ;21 (1) :90-l 13.4. Goodman MM, Basic Medical Endocrinology. 2nd Edition.New York;Raven Press 1994;55-56.5. Couet J,Sar S,Jolivet A,et al. Shedding of human thyrotropin recoptor ectodomain involvement of a matrix metalloprotease. J Biol Chem 1996;236;45454552.6. Haraguchi K,Saito T,Endo T,et al. Disruption of the first ex- tracelluar loop of thyrotropin receptor prevents ligand binding. Life Sei 1994;55:961-968.7. Fukuda K,Kikuchi Y. Endoderm derelopment in vertebrates:fate mapping, induction and regional specification. Dev Growth Diffe 2005;47:343-355.8. Kaufman MH. Furher observations on the removal of on enor- movs facial tumour by Robert liston in 1834. Scott Med J 2006;51 :3841.9. Fagman H,Andersson L, Nilsson M. The developing mouse thyroid:embryonic vessel contacts and parenchymal growth pattern during specification, budding, migration, and lobulation. Dey Dyn 2006;235:444^55.10 ~16(略)(2019 -12 -24收稿)TSH受体基因突变与促甲状腺激素抵抗综合征沈阳市红十字会医院(110001)谢辉中国医科大学第一附属医院(110001)刘国良促甲状腺激素(TSH)抵抗综合征(TSH i n s e n s i t i v i t y syndromes),是一组少见的Hormone i n s e n s i t i v i syndrome, HIS,激素不敏感综合征)。
13 甲减的临床表现
下丘脑-腺垂体-甲状腺轴
下丘脑释放促甲状腺激素释放激素作用于垂体。垂体 前叶释放促甲状腺激素,作用于甲状腺,然后甲状腺 合成甲状腺激素增加,分泌到血液中作用到全身各处, 使得机体代谢增加。
血液中游离的甲状腺激素反过来作用于腺垂体,一方 面抑制促甲状腺激素的合成,另一方面抑制促甲状腺 激素释放激素受体的合成,促甲状腺激素释放激素的 作用减弱。最终导致促甲状腺激素的合成、分泌减少, 使甲状腺活动减弱,甲状腺激素分泌减少。
慢性淋巴)根据病变部位分类
中枢性甲减:下丘脑和垂体肿瘤、手术、放疗和产后 垂体出血坏死引起。
下丘脑、垂体肿瘤
产后垂体出血坏死
(一)根据病变部位分类
甲状腺激素抵抗综合征
也称甲状腺激素不敏感综合征,病因包括甲状腺激素受体突变等 原因,导致组织器官对甲状腺激素反应减低,引起代谢和甲状腺 功能异常等表现。
8.心血管系统:心动过缓,心音低弱, 心输出量减低,心包积液 。
呆小病:患儿体格、智力发育迟缓、表情呆 滞,发音低哑,颜面苍白,眶周浮肿,两眼 距增宽,鼻梁扁塌,唇厚流涎,舌大外伸四 肢粗短、鸭步。
幼年型甲减:临床表现介于成人型与呆小病之 间,身材矮小,智力低下,性发育延迟。
谢谢!
甲状腺功能减退症 (hypothyroidism, 简称甲减) 是由于甲状腺激素合成和分泌 减少或组织利用不足导致的全 身代谢减低综合征。
目录
01
02
03
(一)根据病变部位分类
原发性甲减 (甲状腺本身病变)
中枢性甲减 (下丘脑和垂体病变)
甲状腺激素抵抗综合征
(一)根据病变部位分类
原发性甲减,占95%以上;最常见为慢性淋巴性甲状腺 炎、甲状腺手术和甲状腺放射碘治疗。
甲状腺常见疾病的CT表现
颈部神经鞘瘤
CT扫描可观察到肿块呈圆 形或椭圆形,边界清晰, 密度均匀,增强后均匀强 化。
颈部脂肪瘤
CT扫描显示低密度肿块, 边缘清晰,密度均匀,增 强后无强化。
与其他甲状腺疾病的鉴大,密度不均,结节大小不等,边 缘清晰或模糊。
甲状腺癌
CT扫描显示甲状腺内低密度肿块,边缘模糊,可伴有钙化, 增强后不均匀强化。
可伴有甲状腺内钙化灶或纤维条索状钙化,这 是由于甲状腺组织退行性变和纤维化所致。
甲状腺激素抵抗综合征时,甲状腺上动脉可增 粗或无明显改变,增强后强化程度可增强或无 明显改变。
04
甲状腺疾病的鉴别诊断
与其他颈部肿块的鉴别诊断
颈部淋巴结肿大
CT扫描可观察到淋巴结的 大小、形态、边缘及强化 方式,有助于鉴别良恶性。
良性肿瘤
形态规则
增强后强化
良性肿瘤在CT上通常呈现形态规则的 肿块,边缘清晰,无浸润性生长。
良性肿瘤在增强CT扫描中通常有均匀 强化。
密度均匀
良性肿瘤内部密度均匀,无坏死或钙 化。
恶性肿瘤
形态不规则
恶性肿瘤在CT上通常呈现形态不 规则的肿块,边缘模糊,有浸润
性生长。
密度不均匀
恶性肿瘤内部密度不均匀,可能出 现坏死或钙化。
甲状腺功能减退
甲状腺功能减退时,甲状腺体积缩小,密度增高且不均匀,增强后强化程 度增强。
可伴有甲状腺内钙化灶或纤维条索状钙化,这是由于甲状腺组织退行性变 和纤维化所致。
甲状腺功能减退时,甲状腺上动脉直径变细,增强后强化不明显,这是由 于甲状腺激素减少导致血管收缩。
甲状腺激素抵抗综合征
甲状腺激素抵抗综合征时,甲状腺体积可增大、 正常或减小,密度可增高、正常或减低,增强 后强化程度可增强、正常或减弱。
甲状腺功能减退症的健康教育
甲状腺功能减退症的健康教育甲状腺功能减退症简称甲减,是各种原因引起的甲状腺激素合成、分泌或生物效应不足所致的一组内分泌疾病。
病因:1、甲状腺性甲减:(1)炎症;(2)放疗;(3)甲状腺大部分或全部手术切除后(4)缺碘;(5)许多单价阴离子均可抑制甲状腺摄碘,引起甲状腺肿或甲减;(6)遗传因素;等2、垂体性甲减因肿瘤、手术、放疗和产后垂体坏死致tsh不足而发生的。
3、下丘脑性甲减4、甲状腺激素抵抗综合征临床表现:1、一般表现畏寒、少汗、乏力、少言懒动、动作缓慢、体温偏低、食欲减退而体重无明显减轻。
典型粘液性水肿的病人表情淡漠,面色苍白、眼睑浮肿。
全身皮肤干燥、增厚、粗糙、脱屑、毛发脱落,少数病人指甲厚而脆、多裂纹。
2、精神神经系统记忆力减退、智力低下,反应迟钝,嗜睡,精神抑郁、神经质表现。
严重者发展为猜疑型精神分裂症。
后期多痴呆、幻觉、木僵等重者可惊厥。
3、心血管系统表现为心动过缓,心音减弱4、消化系统病人常有畏食,腹胀,便秘5、内分泌系统表现为性欲减退6、肌肉与关节常有肌痛强直诊断要点:除临床表现外主要依靠检测总t4或ft4、tsh以及trh兴奋实验。
治疗及护理:1、指导病人每日进行适度的运动,如散步、慢跑等,鼓励病人进食粗纤维食物,多食蔬菜、水果,促进胃肠道蠕动,并且每日饮入足够水分,大约2000~3000ml,以保证大便通常。
2、监测体温的变化,观察病人有无出现颤抖、皮肤发冷、苍白等体温过低现象,及心律不齐,心动过缓等,应及时报告医师处理。
适当注意保暖,避免病床靠窗,以免病人受凉,适当加衣睡眠时加盖被。
3、安排安静及安全的环境,并给予心理支持,应多与病人交谈,关心病人,使病人感受到温暖和关怀,以增强自信心。
保健指导、1、针对地方性缺碘者采用碘化盐;由药物引起者,应注意及时调整剂量。
预防感染、避免皮肤破损、感染和创伤,注意个人卫生。
2、给病人解释黏液性水肿昏迷发生的原因及表现,指导病人慎用安眠、镇静、止痛、麻醉药,避免精神和情绪紧张。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
完全性和部分性。
临床表现
选择性垂体性抵抗型
TRH
_
TSH
_
TSH↑
甲状腺肿大
TH↑ ,甲亢
TH
酷似垂体TSH瘤:甲亢表现,T3、T4、TSH升高。
鉴别:
影像学检查:
RTH
无异常发现;
垂体TSH瘤
蝶鞍扩大,微腺瘤
TRH兴奋试验:
正常或增高;
无反应
升高 不被抑制
TSH α亚单位/TSH比值:不升高; 大剂量地塞米松抑制试验:可被抑制
临床表现
选择性周围组织抵抗型
最为少见; 家族史; 甲状腺肿大;
血TH水平增高;
甲减表现:怕冷、乏力、感应性耳聋、智力发育延迟等。
TH抵抗综合征的一般临床表现
表现 发生率
甲状腺肿 65-95% 情感障碍 73% 心动过速 < 50% 反复下呼吸道感染 47% 低智商 35-50% 骨龄延迟 29-47% 听力障碍 32% 身材矮小 18-26% FT3、FT4升高,TSH正常或升高
T3R异构体:T3R α 和T3Rβ
T3R亚型 T3Rβ 2 T3Rβ 1 T3Rα 2 T3Rα 1 高表达组织 垂体 肝、肾 脑(包括下丘脑) 骨骼肌、心脏、脂肪组织
病因
呈家族发病倾向,少数为散发性 常染色体显性或隐性遗传 病因: T3R基因突变:多为T3R β 突变;突变的受体对T3亲
PRTH:
TRIAC(三碘甲状腺乙酸):反馈抑制TSH分泌,使 TH水平降低,甲状腺缩小,甲亢症状改善。 D-T4
β受体阻滞剂
溴隐亭、生长抑素、地塞米松等,有短期疗效。
甲状腺肿大,甲减表现,血T3、T4升高者;
甲状腺肿大,甲亢表现,血T3、T4与TSH同时升高而可 排除垂体肿瘤者; 甲减患者即使使用较大剂量的TH制剂仍不显效者; 家族中有本综合征患者。
治疗
及早诊断,及时治疗。无根治方法,根据疾病的严重 程度和不同类型作出治疗决策,且维持终生。
对有临床表现的所有病人,禁用抗甲状腺治疗。
对外源性激素缺乏正常反应;
家族发病倾向; 激素受体存在基因失活性突变或其他缺陷。
甲状腺激素抵抗综合征
1967年Refetoff 首次报道。 临床类型:
全身性抵抗型(generalized resistance to thyroid hormones,
GRTH); 选择性垂体抵抗型(selective pituitary resistance to thyroid hormones, PRTH); 选择性周围组织抵抗型(selective peripheral reistance to
和力降低,且对正常的T3R功能有抑制作用。
T3R数目减少或缺如:10-65%。 其他:受体后缺陷,胱氨酸血症。
临床表现抵抗型)
Refetoff 报道: 甲状腺弥漫性肿大; 聋哑,骨发育延迟,点彩骨骺; 无甲亢表现,血TSH升高。 T3R β基因完全缺如 。 临床表现随T3R基因病变严重程度不同而不同 (可表现为甲亢、甲减和甲功正常)。
甲状腺激素抵抗综合征
(Syndromes of Resistance to Thyroid Hormone )
激素抵抗综合征
定义:在相同情况下,一定量的激素不能发挥与正常人 相同的生物效应。
机制:受体前缺陷; 受体缺陷; 受体后缺陷
分子内分泌遗传病 临床特征:临床表现与血中激素水平不符;
不仅无效,反而加重临床症状,对婴幼儿患者造成不 可逆性脑与骨的损害。 对垂体抵抗型者,抗甲亢治疗使TH降低,对垂体负反 馈进一步减弱,致垂体TSH细胞增生或形成TSH瘤。
GRTH:
大部分无需治疗,因机体增高的甲状腺激素可部分代偿 受体缺陷。 对于儿童患者,应给予足够甲状腺激素替代以纠正骨骼
生长和脑发育障碍。
诊断程序
排除一般性甲状腺疾病 排除TSH瘤 T3R基因突变分析 鉴定T3的组织反应性: 对垂体的反应性(TRH兴奋试验和T3抑制试验) 对外周组织的反应性
T3R数目和亲和力分析
当遇有下列情况之一者,应考虑本综合征的可能性:
甲状腺肿大,无甲功异常表现而血T3、T4多次明显升高 者;
thyroid hormones, perRTH)。
共同特征:
甲状腺肿大; 血清T3、T4水平明显升高,TSH正常或升高; 临床表现与实验室检查结果不相称;
T3R数目和/或亲和力异常。
常延误诊断或被误诊,甚至错误治疗。
病因
甲状腺激素(TH)主要是T3同T3R及其他蛋白质相互作 用后而实现生理功能。
