涎腺多形性腺瘤的诊断要点
多形性腺瘤
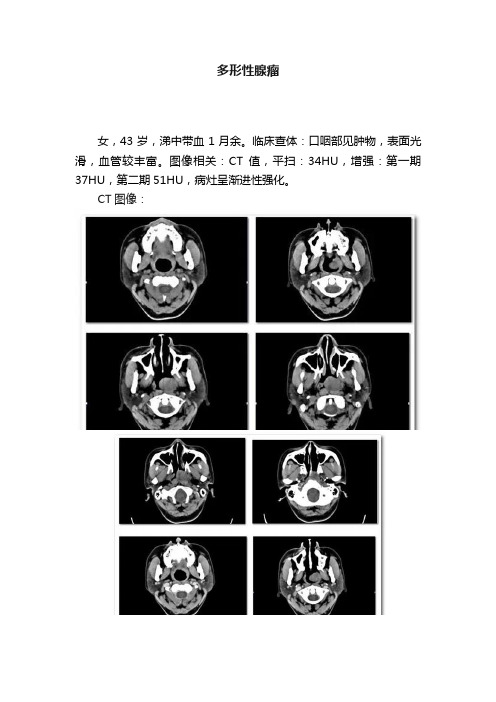
多形性腺瘤
女,43岁,涕中带血1月余。
临床查体:口咽部见肿物,表面光滑,血管较丰富。
图像相关:CT值,平扫:34HU,增强:第一期37HU,第二期51HU,病灶呈渐进性强化。
CT图像:
病理结果:多形性腺瘤。
一、分型:多形性腺瘤有囊实型,多发结节型,假囊肿型,实质型。
二、征象:左侧咽部类圆形肿块,边缘光滑,病灶内密度欠均匀,未见钙化,颅底骨质无破坏。
三、诊断依据:
1、小涎腺系指人体内除腮腺、下颌下腺、舌下腺三大涎腺外的其它涎腺。
据统计人体内约有500~700左右个小涎腺。
小涎腺肿瘤约占所有涎腺肿瘤的10%,半数以上发生于腭部。
肿瘤一般位于一侧腭后部及软硬腭交界区,而不发生于中线及硬腭前部,因此处不含腭涎腺。
其最常见的良性肿瘤为多形性腺瘤。
2、涎腺多形性腺瘤又称为良性混合瘤,组织学成分包括上皮、肌上皮和数量不一的黏液样、软骨样、纤维样和血管样间质,可有散在钙化。
最后临床病理认为是小涎腺。
四、鉴别诊断:
腭部其他良性肿瘤包括肌上皮瘤、乳头状瘤、纤维瘤等。
腭部恶性肿瘤以黏液表皮样癌、腺样囊性癌、恶性多形性腺瘤最多见。
冠状面CT 及MR 检查是显示腭部小涎腺多形性腺瘤的最有效方法,密度不太均匀,中等强化。
多形腺瘤成分复杂。
识别多形性腺瘤的一个特征:如做了动态扫描CT或MRI,造影剂有随时间积累的趋向(病灶呈渐进性强化)。
感谢彭吉东(赣州市人民医院)提供病例并主持读片!。
唾液腺恶性多形性腺瘤临床病理分析
中国农村卫生2018年11月第22期总第148期China's rural health,November 2018,No.22,Total No.148 6唾液腺恶性多形性腺瘤临床病理分析徐 靖(南阳市口腔医院病理科 473000)【摘要】目的:分析唾液腺恶性多形性腺瘤临床病理特点。
方法:收集我院已确诊为恶性多形性腺瘤2例临床病理材料进行回顾性分析。
结果:2例患者总的5年生存率为25%-65%,15年生存率明显下降为10%-35%。
结论:恶性多形性腺瘤侵袭性癌多见,恶性成分常多于良性成分,手术治疗或以手术为主的综合治疗是唾液腺恶性多形性腺瘤的主要治疗方法,手术治疗和手术加放疗的疗效明显优于非手术治疗。
【关键词】唾液腺;恶性多形性腺瘤;临床病理【中图分类号】R36 【文献标识码】A 【文章编号】1674-361X(2018)11-0006-01恶性多形性腺瘤是良性多形性腺瘤或多形性腺瘤的恶性型。
这种不常见的肿瘤占唾液腺肿瘤的2%-6%,可分为三类:癌在多形性腺瘤中、癌肉瘤、转移性多形性腺瘤。
最常见的是癌在多形性腺瘤中,是原先存在的良性多形性腺瘤中的上皮成分发生恶变。
癌肉瘤是一种混合肿瘤,含有癌样和肉瘤样两种恶性成分。
转移性多形性腺瘤具有和多形性腺瘤相似的组织学表现。
对于工作中遇到的2份病例,回顾性分析,从临床表现、组织病理学特征及治疗和预后等方面综合分析。
1临床资料例1女,62岁,发现右耳下肿物7年,疼痛8月入院。
诉7年前无意中发现左耳下一“蚕豆”大小肿物,无疼痛等明显不适,自行口服消炎药效不佳,后感疼痛于当地医院就诊,核磁共振示右腮腺及右动脉鞘周围异常信号,考虑占位性病变可能,遂来我院。
专科检查:颌面左右不对称,右面部肿胀,右耳下腮腺区隆起,可触及一肿块,约3.0cm×2.0cm×2.0cm大小,质中等,不活动,边界不清,压痛(+)。
右侧额纹消失,眼睑闭合不全,鼓气稍有漏风,颈部淋巴结未触及明显肿大。
多形性腺瘤

Pleomorphic adenoma
腺上皮细胞
细胞呈圆形,位于导管样结构者呈柱状或 立方状,核近基底部,异染色质散在于核中, 单个核仁。胞质中含丰富的线粒体及粗面内质 网,内质网扩张形成内质网池,可见高尔基复 合体。细胞游离端有电子密度不等的分泌颗粒。 腔面有微绒毛,侧面有指状突起相互交叉。细 胞间以桥粒或连接复合体相连接。
此外,鳞状上皮中有时含有皮脂腺或粘液性 杯状细胞。
Pleomorphic adenoma
Pleomorphic adenoma
Pleomorphic adenoma
Pleomorphic adenoma
Pleomorphic adenoma
Pleomorphic adenoma
粘液样组织与软骨样组织
Pleomorphic adenoma
【临床特点】
年龄:30-50Y,中老年 好发部位:腮腺﹥腭腺﹥颌下腺 症状体征:无痛性肿物
生长缓慢 呈结节状 中等硬 活动度好
Pleomorphic adenoma
Pleomorphic adenoma
Pleomorphic adenoma
Pleomorphic adenoma
2.肿瘤间质:少,易出现玻璃样变,钙化或骨变 肿瘤被膜有瘤细胞侵入可形成卫星瘤结
Pleomorphic adenoma
显微镜观察 多形性腺瘤的组织象具有多形性或
“混合性”特征,即肿瘤性上皮细胞与 粘液样、软骨样组织混杂在一起,上皮 性成分常形成腺管样结构以及肌上皮细 胞和鳞状细胞团片。
Pleomorphic adenoma
Pleomorphic adenoma
腺多形性腺瘤及病变的病理诊断

From John K.C. Chan
可能与恶变有关
年龄大 体积大 显著透明变 核分裂较多 富于细胞
引自(Head and Neck Pathol 2013,7,S68; Mod Pathol.1996 Jun;9(6): 652-7 )
可能与复发有关
以黏液样物质为主 肿瘤有侵犯包膜的倾向 肿瘤出现包膜下裂隙 肿瘤结节穿破包膜
梭形细胞 嗜酸性透明物质
From John K.C. Chan
From John K.C. Chan
Plasmacytoid hyaline cells
Plasma cells
From John K.C. Chan
间质成分
• 酸性黏液物质 • 软骨 • 玻璃样物质
– 均质 – 纤维性
AIDS
涎腺肿瘤的发病率
(British Salivary Gland Tumor Panel, >3000 cases)
多形性腺瘤 Warthin 瘤 其它单形性腺瘤 嗜酸细胞瘤 癌在多形性腺瘤中 腺样囊性癌 各种腺癌 黏液表皮样癌 腺泡细胞癌
59.5% 11.2% 6.9% 0.7% 5.0% 4.5% 3.8% 2.6% 2.3%
腺多形性腺瘤及病变的病理诊 断
正常结构概述
涎腺又称唾液腺,除大涎腺(腮腺、下颌 下腺、舌下腺)外,还包括小涎腺(唇腺、 颊腺、腭腺、舌腺及磨牙后腺等)。
涎腺的组织结构
实质
分泌单位
腺泡 导管系统
闰管 分泌管(纹管) 排泄管
皮脂腺 肌上皮
间质
纤维结缔组织构成的被膜与小叶间隔 血管、淋巴管及神经
肌上皮/基底细胞 • Cytokeratin + • High M.W. cytokeratin + • p63 + • S100 protein -/+ • GFAP +/• Calponin, actin + (仅肌
涎腺组织外恶性多形性腺瘤4例临床病理分析

C 6 、 K、一 0 D 8 C S 10和 L szme等均 无 特异 性 , yoy 但这
一
系列 标记 有助 于排 除上 皮性 、肌源性 和 恶性 淋 巴
c e cl akr f e i n s f o s et osⅡ. e i hmi r e r a oi o fts m r ]Sm n am so t d g s s t u u h i
Di a o, 0 0 1 ()2 5 2 5 a P t l2 0 , 73: 2 - 3 n g h
瘤 的 多形细 胞肿 瘤 。 确诊 依靠 病理 学检 查 , 免疫 组化
L s z me +) C 8 +) O— yo y ( 、 D6 ( 、tAAT( 、 AC +) Vi +) 一 T( 、 —
肿瘤 进行 淋 巴结清 扫 . 可能 有助 于提 高患 者生 存率 , 但大 多预 后不佳 . 数患者 1 内死亡 。 H对放 疗 多 年 MF
不敏 感 . 献报 道 E H 对 d xrbcn i fm d 为 文 S I MF o ou ii 、 a ie  ̄s
ny ̄.cn J oNeho,003 ( :0 ~ 1 es]Sad l prl20,43 28 20 Ur )
要 有 MF 的分 级 、大 小 、有 无 远 处转 移 和 手 术情 H
况 .肿 瘤 的位 置 对 复发 和 患者 的预 后 无 明显 影 响 . Gb s ib 等 报告 5年生 存率 为 5 % , 8 总体预 后较 差 。
参 考 文 献
1 姚 欣 , 文 录 , 保 存 , . 发 性 肾 脏P s rdM e, 0 3 4 ()2 6 2 8 o t a d 2 0 , 93: 4 - 4 g
最新精品医学研究汇报-涎腺肿瘤诊断基本原则和鉴别诊断要点
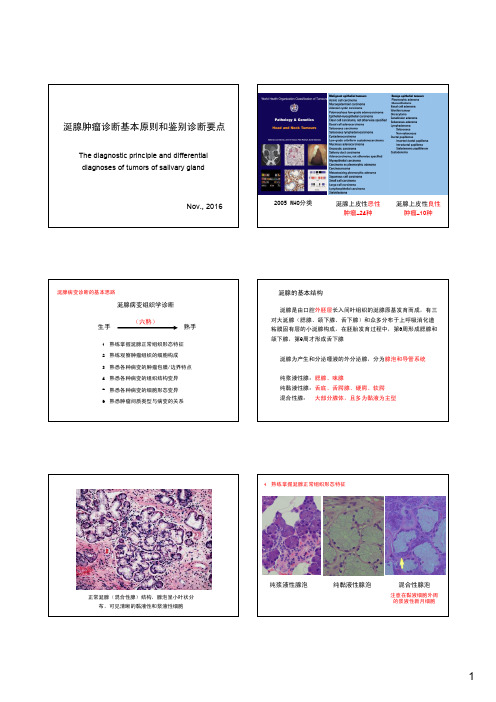
2005 WHO分类涎腺上皮性恶性肿瘤-24种涎腺上皮性良性涎腺的基本结构涎腺是由口腔外胚层对大涎腺(腮腺、颌下腺、舌下腺)和众多分布于上呼吸消化道粘膜固有层的小涎腺构成,在胚胎发育过程中,第6周形成腮腺和颌下腺,第9周才形成舌下腺涎腺为产生和分泌唾液的外分泌腺,分为纯浆液性腺:腮腺、味腺正常涎腺(混合性腺)结构,腺泡呈小叶状分布,可见清晰的黏液性和浆液性细胞纯浆液性腺泡纯黏液性腺泡混合性腺泡注意在黏液细胞外周的浆液性新月细胞小叶内的导管:闰管和纹状管注意管径的大小和细胞形态小叶内的导管:纹状管由胞膜皱褶和线粒体构成小叶间的导管:排泄管可出现杯状细胞闰管与纹状管相连排泄管假复层上皮和杯状细胞(切勿误诊为黏液表皮样癌)所有涎腺导管上皮均表达除CK20外的角蛋白标记,正常不表达CD117,肿瘤时可表达浆液性腺泡表达CK8/18,淀粉酶,不表达高分子量角蛋白、CK5/6和EMA,S-100约10%阳性黏液性腺泡表达MUC5B,不表达CK7及其它高、低分子量角蛋白CK8/18CK5/6肌上皮细胞及其变异型的免疫组化特征正常肌上皮细胞Calponin/ Actin/ CK/ S-100黏液软骨样细胞型S-100/ Calponin/Vimentin/ Actin梭形细胞型Calponin/ Actin/Vimentin/ CK浆细胞样型CK/ Vimentin/Calponin/ S-100上皮/透明细胞型CK/ Calponin/Actin/ S-100假囊可表达)真腺腔S-100p63AB-PAS染色多形性腺瘤的两种细胞构成肌上皮瘤的单一成份**(少数可有导管分化,但应<5% Warthin瘤的两层细胞Warthin瘤的基底细胞p63阳性腺样囊性癌的两种细胞腺样囊性癌的导管上皮CK7阳性多形性腺瘤完整包膜多形性腺瘤包膜中有瘤细胞侵犯不是恶性特征多形性腺瘤卫星结节伸入邻近涎腺组织不是恶性特征Warthin瘤多灶性生长,邻近淋巴结内结节不是恶性囊性型黏液表皮样癌缺乏明显的囊壁浸润,仍诊断为癌基底细胞腺瘤肿瘤境界清楚,可见包膜基底细胞腺癌肿瘤浸润周围间质神经腺泡细胞癌常表现为境界清楚的结节不要误诊为良性病变低度恶性筛状囊腺癌为境界清晰的灶筛孔结构,类似于乳腺低级别导管内癌4 熟悉各种病变的组织结构变异实体性结构腺样囊性癌肌上皮癌肌上皮瘤筛孔状结构腺管样结构囊性/多囊状结构条带/梁索状结构淋巴细胞背景乳头状结构透明细胞嗜酸细胞鳞状细胞伴有鳞状细胞化生的Warthin 瘤易误诊为“囊性型黏表”黏液表皮样癌(表皮样细胞显著)易误诊为“鳞癌”坏死性涎腺化生(表皮样细胞显著)易误诊为“黏表”或“鳞癌”低倍镜下涎腺小叶轮廓沿存腺泡破坏形成黏液湖,可见鳞状细胞团,与”黏表“类似完全鳞化的细胞在间质中呈团巢状分布,类似”高分化鳞状细胞癌“没有完全鳞化的腺泡尚存黏液细胞,类似”黏液表皮样癌“,但注意小叶轮廓尚存免疫组化:鳞化上皮和腺上皮均CK7弥漫+,仍提示其为导管来源,是源于黏膜表面的鳞癌所不具备的重要鉴别具有鳞状细胞特征或伴鳞状化生的涎腺病变鉴别囊状或多囊,可见经典嗜酸性细境界清楚Warthin瘤可见经典的腺管和肌上皮成份,形不同程度异型细胞形成团巢和条索混合有黏液细胞、中间细胞界清有包膜浸润性生长多形性腺瘤鳞状细胞癌黏液表皮样癌皮脂腺细胞伴有皮脂腺分化涎腺肿瘤少见,可能起源于涎腺组织中的皮脂腺细正常口腔黏膜、腮腺、下颌腺以及腮腺周围淋巴结内均含皮脂腺)软骨黏液样间质注意肌上皮细胞“融入”间质中黏液样间质腺管上皮位于黏液样间质,肌上皮细胞位于玻璃样间质透明细胞常常有玻璃样间质上皮样肌上皮细胞可有玻璃样间质也可有黏液样间质腺样囊性癌的玻璃样间质和假囊内的黏液膜型基底细胞腺瘤的玻璃样物质黏液表皮样癌浸润形成的促纤维增生间质要的意义SMCACC涎腺肿瘤较为复杂多变,除了上皮和肌上皮成份的变化外,组织结构的多变也是导致部分非典型病例难以确诊的原因,在临床实践中应有充分的理论背景,在广泛取材、全面观察,充分利用特殊染色、免疫组化和分子检测。
涎腺黏液表皮样癌与多形性腺瘤的细胞学诊断及鉴别

whiletherewassignificantdifference(P<0 05).Conclusion PAK5isover expressedinhumanbreastcarcinomatissue.HighexpressionofPAK5issignificantlyassociatedwithbreastcancermolecularsubtype,advancedTNMstageandworseover allsurvivalofbreastcarcinomapatients.Therefore,PAK5mayprovidenoveltherapeutictargetsforthefuturetreatmentofbreastcarcinoma.Keywords:breastneoplasms;PAK5;molecularsubtype;im munohistochemistry网络出版时间:2021-4-2216:02 网络出版地址:https://kns.cnki.net/kcms/detail/34.1073.R.20210422.1104.011.html涎腺黏液表皮样癌与多形性腺瘤的细胞学诊断及鉴别黄丛改1,李孟泽2,汪少华1,刘 云1,万 宇1,王洁琼1,唐晓琴1,杨志惠1摘要:目的 分析涎腺黏液表皮样癌(mucoepidermoidcarcinoma,MEC)的细胞学形态特点,探讨涎腺MEC与涎腺多形性腺瘤(pleomorphicadenoma,PA)的细胞学鉴别诊断。
方法 回顾性分析2014年8月~2017年7月西南医科大学附属医院存档的21例头颈部涎腺MEC及190例涎腺PA的细胞学涂片。
结果 MEC主要由黏液细胞、中间细胞和表皮样细胞构成,背景可有黏液以及巨噬细胞、中性粒细胞和淋巴细胞,黏液常见;细胞核呈圆形或卵圆形、可有异型性,细胞核深染,染色质粗或略粗且分布不均,细胞核大且大小不一、形状不规则、核分裂象少见;小核仁可见,部分病例核仁明显;瘤细胞胞质丰富。
腮腺常见良性肿瘤(多形性腺瘤、腺淋巴瘤)的影像诊断与鉴别诊断

a 浅叶:多呈三角形向前延伸, 覆盖于咬肌后份的浅面
b 深叶:下颌后窝及下颌支深面 ,向内深至咽侧壁
正常腮腺
腮腺为脂肪性腺体组织 CT:呈低密度,密度低于周围的肌肉 MRI:T1WI上呈高信号,压脂T2WI上呈稍高信号
良性腮腺肿瘤分类(WHO2017)
腺淋巴瘤(Adenolyphoma)
v 腺淋巴瘤,又名Warthin瘤或乳头状淋巴管囊腺瘤 ,是腮腺第二常见的良性肿瘤,发病率约6%-10% ,仅次于多形性腺瘤
v来源于腺体内的淋巴结或残存于淋巴结构内的异位 涎腺组织,腺淋巴瘤发生的位置较固定,好发于腮 腺浅叶后下极(淋巴结集中);偶见于颌下腺、鼻 咽及口唇
鉴别诊断
混合瘤
腺淋巴瘤
发病年龄
位置、数 目
常见于30-40岁女性,若突然生长 加速伴疼痛、面神经麻痹等症状 ,应考虑恶变
病灶多位于腮腺浅叶、单发
好发于50岁以上男性,有长期吸烟史
病灶大多位于腮腺后下极,有多灶性 和双侧腮腺同时发病特点
坏死、囊 坏死多位于中心 变
囊腔样、裂隙状囊变
钙化
有
无
强化特点 “慢进慢出”
Ø 具有恶性肿瘤生长的特征(面神经受累,侵及周围组织,可 有颈部淋巴结肿大)
Ø 密度不均,信号多呈长T1稍长T2,囊变坏死明显 Ø 增强扫描多不均匀中-重度强化。动态呈“速升缓降”型 Ø DWI高,ADC低,但较Warthin稍高;
鉴别诊断-腮腺恶性肿瘤
影像学表现
• CT:密度与肌肉接近,囊变是腺淋巴瘤一个特点, 囊性成分表现为囊腔样、分隔状、裂隙征
• MR:T1WI低信号,T2WI多呈中等或稍高信号, 囊腔蛋白含量高时T1WI 及T2WI均呈高信号;因含 大量的淋巴组织和蛋白囊腔,肿瘤 DWI高信号, ADC低信号(鉴别点)
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
涎腺多形性腺瘤的诊断要点
*导读:咽部混合瘤起于小涎腺的上皮,之所以称为混合瘤是起初对此瘤结构的多样化认识不清,误以为其来源于两个胚层组织,现认为肿瘤各种成分均来源于腺上皮,故称涎腺多形性腺瘤,由于混合瘤习用已久,故仍采用。
混合瘤多发生于腮腺,颌下腺次之,腭部占第三位,咽部不见。
可发于任何年龄。
……
(1)多发于青壮年,腮腺最多见,占腮腺良性肿瘤的60%-70%,颌下腺及腭部小涎腺次之,其他小涎腺少见,发生在舌下腺更为罕见。
(2)肿瘤生长缓慢,病程可达数十年,可维持多。
年无明显变化。
呈圆形成卵圆形实质性肿块,表面光滑或呈结节状,质中,边界清楚,可活动,无自觉症状。
(3)如短期内迅速增大,出现疼痛,应疑有恶变可能,继而出现肿块固定,神经受累症状如面瘫,表面皮肤破溃,颈部淋巴结肿大等,则表示肿瘤已有恶变。
(4)发生在腮腺最多位于耳垂周围及耳屏前的腮腺浅叶部分,深叶肿瘤约占10%,位于下颌骨后凹肿瘤呈哑铃状生长,活动度差。
深叶肿瘤可向软腭、咽侧壁引起影响张口,副腮腺肿瘤则位于颧骨下方。
(5)顿下腺肿瘤位于颌下三角内,起源于颌下腺口底延长部分之肿瘤可向口底隆起。
发生在颌下腺后极者则位于下颌角部位,临
床上与发生在腮腺下极混合瘤难以区别。
(6)腭部肿瘤最多见于硬软腭交界处,基底活动差,可因食物磨擦等的损伤,表面粘膜可有浅溃疡或糜烂。
(7)复发的混合瘤呈多发性,可广泛分布在上次手术的手术野皮下,肌肉及腺体组织内。
(8)须与淋巴结、低度恶性粘液表皮癌相鉴别。
(9)B超,磁共振成象(MRI)可作为辅助诊断。
