脊柱关节病诊断标准
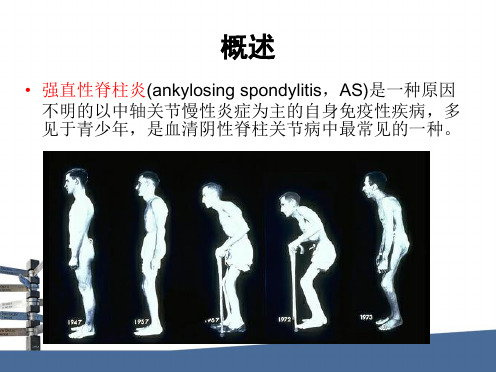
强直性脊柱炎的影像表现

影像学表现-骶髂关节(MRI)
TIWI
STIR
31岁 男
慢性腰背痛,葡萄膜炎,HLA-B27(+)
影像学表现-骶髂关节(MRI)
STIR
30岁 男
T2WI-FS
25岁 男
T1WI-FS+C
26岁 男
影像学表现-骶髂关节(MRI)
T1WI
T2WI-FS
DWI
男 28岁
影像学表现-脊柱
开始病变侵及椎体前缘上、下角(Romanus病灶:水肿、脂质、硬化),导致正常椎体前缘 凹陷消失,形成方椎;
股骨头无菌坏死 强直性脊柱炎
小结
男性多见,发病高峰20-30岁; 与HLA-B27密切相关; 主要侵犯骶髂关节、脊柱关节、椎旁软组织及外周大关节; 骶髂关节病变首发,骶髂关节炎分级; 脊柱病变: Romanus病灶,竹节样, Anderson病灶。
谢谢
影像学表现-脊柱
T1WI
STIR
Romanus病灶
T2WI-FS
44岁 男 脂质
40岁 男 水肿
43岁 男 硬化
影像学表现-脊柱
Anderson病灶
影像学表现-脊柱
男 60岁
摩托车撞后腰 背痛加重10天
影像学表现-髋关节
根据Bath AS髋关节异常的X线分级法(BASRI-hip):
0级:正常; 1级:可疑改变,可能存在局部关节间隙狭窄; 2级:轻度异常,存在明确的关节间隙狭窄,关节间隙>2mm; 3级:中度异常,关节间隙狭窄,关节间隙≤2mm或双侧骨性关节面相接触范围<2 cm; 4级:重度异常,骨变形,双侧骨性关节面相接触范围>2cm。
实验室检查
活动期患者可见红细胞沉降率(ESR)增快,C反应蛋白(CRP)增高,轻度贫血和免疫球蛋白 轻度升高。 类风湿因子(RF)多为阴性,但RF阳性并不排除AS的诊断。 虽然AS患者HLA-B27阳性率达90%左右,但无诊断特异性,因为健康人也有阳性。HLA-
脊柱相关疾病的诊断与定位

脊柱相关疾病的诊断与定位一、诊断要点1.具有自觉症状如脊背疼痛、脊柱活动障碍、疼痛、酸胀、沉痛麻木、相对应器官功能障碍等,一项或几项表现者。
2.望诊检查从病人的上至寰枕关节,下至尾骨在内,外至肩胛骨内缘线,仔细观看脊柱中线及脊柱两侧,脊柱是否有侧弯、棘突凹陷或凸起,偏离或偏歪中线者,脊柱区带内色素改变。
3.触诊采用三指触诊法,可发现棘突增粗、压痛、偏离中线,及与脊柱有关的肌肉、韧带附着点有明显的痉挛、增粗、条索状或沙粒状硬结、剥离、摩擦音等阳性反应物者。
4.X线及其它辅助检查有一项以上支持脊柱综合征诊断者,早期错位辅助检查难以发现,用触诊加自觉症状即可确诊。
5.各专科会诊排除骨折、脱位、肿瘤、结核、嗜伊红细胞肉芽肿及严重的器质性病变者。
6.化验室检查排除炎症,风湿等因素。
二、四步定位诊断法1.第一步,神经定位诊断法问诊时,根据患者疼痛、麻木的部位,按神经定位诊断分析神经根受压部位,初步确定错位的脊椎或关节。
2.第二步,望诊定位法望脊椎的形态,观察有无偏歪、凹陷或凸起,脊椎区有无皮肤颜色改变及色素斑等。
3.第三步,触诊定位法通过三指触诊法,确定棘突有无偏歪、吻棘、关节突有无错位摩擦音、弹响音;横突压痛、有无阳性反应物如硬结、条索状肿块、或代偿性肥大等部位。
通过三步触诊,符合前两项望诊、神经系统检查结果符合第一、第二步定位诊断,即可进一步明确脊椎错位的诊断。
4.第四步,脊柱影像定位法首先仔细观察X线侧位片各椎间关节的变化、椎轴动力学改变、生理曲度是否变直、是否有反弓、是否侧弯;椎体后缘是否变锐、是否有骨桥形成;寰椎错位时会出现的仰位、倾位、侧旋等改变、各椎间关节形态改变或移位时,都属脊椎错位的表现。
各椎间盘变性、椎体关节骨质增生、各韧带钙化的部位、程度等,与前三步定位诊断综合分析,可作出最后定位诊断结论。
应注意排除骨折、脱位、结核、肿瘤、化脓性炎症等。
三、触诊方法1.单指触诊法以拇指指腹为着力点,在局部组织进行滑动触诊,观察局部组织有无紧张、压痛、结节、条索等。
关节炎的鉴别诊断

➢ 外周关节炎:以肩髋为多;膝踝关节也可受累& ➢ 肌腱端炎:关节外或关节附近骨压痛;常见部位为
胸肋关节、脊柱棘突、肩胛、足跟等&胸椎受累 如肋脊、横突关节、胸肋区的肌腱端炎可引起
胸痛;并在咳嗽或打喷嚏时加重&
1一次以上的急性关节炎发作 2炎症反应在一天内达高峰 3单关节炎发作 4患病关节皮肤暗红色 5第一跖趾关节疼痛肿胀 6单侧发作累及第一跖趾关节 7单侧发作累及跗骨关节 8有可疑痛风石 9高尿酸血症 10X线示关节非对称性肿胀 11X线示骨皮质下囊肿不伴骨质侵蚀 12关节炎发作期间关节液微生物培养阴性
类风湿性关节炎 脊柱关节病 风湿热 成人Still病 痛风 骨性关节炎
病理机制 临床表现 诊断标准
✓ 类风湿性关节炎
脊柱关节病 痛风 骨性关节炎 风湿热 成人Still病
类风湿性关节炎
病理机制
易感基因HLA-DR4
+ 环境因素感染
免疫细胞的活化 免疫球蛋白、致炎性细胞因子及 氧自由基等炎症介质产生增多
类风湿性关节炎
✓ 脊柱关节病
痛风 骨性关节炎 风湿热 成人Still病
脊柱关节病
概念
➢ SpA包括一组相互关联的、以骶髂关节和脊 柱外周关节和肌腱附着点等部位的炎症为特征 的疾病&
➢ 包括六类:
• AS ReA PsA IBDA jSpA uSpA
脊柱关节病
共同特征
➢ 有家族聚集倾向 ➢ 与HLA-B27相关 ➢ 常有以下临床表现单独或重叠存在
临床表现
痛风
肾脏病变
• 尿酸盐肾病:肾小管浓缩功能下降;夜尿多;尿比重 偏低&晚期肾小球功能受损;肌酐清除率下降;进而 发展为尿毒症&
最新:强直性脊柱炎诊疗规范要点更新

最新:强直性脊柱炎诊疗规范要点更新强直性脊柱炎(AS)是一种慢性炎症性疾病,主要侵犯骶髂关节、脊柱、脊柱旁软组织及外周关节,常见的临床表现包括早期的骶髂关节炎、附着点炎及晚期的竹节样改变。
AS的总体发病率大约0.3%左右。
为了规范AS的诊断和病情评估、实现临床合理用药及提高患者生活质量的目的,中华医学会风湿学分会在借鉴国内外诊治经验和指南的基础上,制定了《强直性脊柱炎诊疗规范》。
AS的临床表现1. 腰背疼痛与一般的机械性背痛相反,AS通常表现为炎性背痛。
患者可能出现半夜痛醒、翻身困难,晨起或久坐后起立时下腰部僵硬明显症状,但活动后减轻。
2. 附着点炎附着点炎是AS的典型特征,表现为附着点疼痛、僵硬和压痛,通常无明显肿胀。
跟腱附着点炎症时,肿胀可能是突出特征。
除跟腱附着点外,足底筋膜、髌骨、肩部、肋软骨连接、胸骨胸骨柄关节、胸锁关节及髂上嵴等处附着点部位的压痛常提示附着点炎。
3. 外周关节受累常见的脊柱外表现,以下肢为主的非对称性关节肿胀、疼痛及活动受限。
多数呈良性病程,预后较好,少见残疾。
部分先出现外周关节受累症状,数年后才出现脊柱受累(腰背痛)症状。
髋关节外关节炎/痛症状多为间歇性,症状较轻。
4. 髋部受累见于25%~35%的AS患者,致残率高。
约94%出现在5年内,单侧多见。
表现为腹股沟、髋部疼痛及关节活动受限,负重体位疼痛加重。
病情进展会导致髋部屈曲挛缩,早发AS、附着点病变的患者髋部受累可能更严重。
约30%的髋关节受累者最终发生骨性强直,是致残的重要原因。
5. AS关节外表现葡萄膜炎、银屑病及炎症性肠病。
6. 神经系统表现压迫性脊神经炎或坐骨神经痛、椎骨骨折或不全脱位及马尾综合征(可引起阳萎、夜间尿失禁、膀胱和直肠感觉迟钝、踝反射消失)。
7. 其它肺上叶纤维化、主动脉瓣关闭不全及传导障碍和肾淀粉样变及IgA相关肾病。
一般辅助性检查和诊断性检查一般辅助性检查:多数活动性AS急性期患者可出现炎性指标升高,表现为红细胞沉降率(ESR)↑;C反应蛋白(CRP)↑。
强直性脊柱炎评分
I级
Ⅱ级
骶髂关节炎的CT分级
Ⅲ级
Ⅳ级
骶髂关节炎的MR评分
X线平片在AS病变早期常无明显异常,在出现骨性关节而受侵 蚀破坏、关节面下骨质硬化以及出现关节间隙变窄、消失时才 能明确显示,仅用于判断病情的严重程度,对炎症活动情况的 监测效果欠佳。
CT可早期发现骨性关节面的侵蚀及关节面下的微小硬化,不能 有效评估炎症的活动。
MRI对软组织分辨力较高,STIR序列对骨髓水肿有高敏感度, 能够在炎症早期发现骶髂关节滑膜增厚、关节面软骨破坏,是 早期诊断AS以及监测其炎症活动的重要手段。
与X线、CT等其他影像学方法相比,MRI显示的骨髓水 肿可为AS诊断及病情评估提供重要信息。同时MRI现在 正逐渐用于评估抗炎药物的疗效。
强直性脊柱炎—S—PMARR评C估C标评准 分
SPARCC 评分方法������ 共12个层面(层厚5mm,层间距 1mm),取第4~9层共6个层面进行评 分,记分按以下3个方面分别计算:①累 及范围记分:每个层面的每一侧骶髂关 节划分为4个象限,每一区域内出现高信 号骨髓水肿计1分,无计0分,6个层面双 侧骶髂关节总分48分;②水肿强度记 分:每个层面每一侧骶髂关节病灶信号 强度接近或超过同层髂前静脉信号强度 加1分,6个层面双侧骶髂关节总分为12 分;③水肿深度记分:每个层面每一侧 骶髂关节水肿病灶深度超过1 cm加1分, 6个层面双侧骶髂关节总分为12分。总分 为累及范围记分+水肿强度记分+水肿深 度记分,共72分。
加拿大脊柱关节研究协会( SPARCC)
AS脊柱MRI活动性评分(ASspiMRI-a)
柏林Hermann/Bollow评分系统
Sieper/Rudwaleit评分系统
2019中国中轴型脊柱关节炎专家共识

2019中国中轴型脊柱关节炎诊断和非手术治疗专家共识发布一、制定背景脊柱关节炎( SpA) ,或称脊柱关节病( SpAs) ,是一组慢性炎症性疾病,具有特定的病理生理、临床、放射学和遗传学特征。
其显著特点是炎性腰背痛,伴或不伴有外周关节炎。
这一类疾病包括: 中轴型脊柱关节炎(ax-SpA) [包括强直性脊柱炎( AS) 和放射学阴性中轴型脊柱关节炎(nr-axSpA)]、反应性关节炎(ReA)/莱特综合征、银屑病关节炎(PsA) 、炎症性肠病性关节炎(IBD) 、未分化脊柱关节炎、幼年型脊柱关节炎。
SpA的早期症状主要表现为炎性腰背痛,患者会至骨科、风湿科、疼痛科、康复科、中医科等各临床科室门诊就诊。
由于缺乏对SpA诊断和治疗的认识,以致该疾病常被漏诊、误诊或延迟诊断,使得许多患者错失SpA治疗的最佳时间,导致患者的病情和残疾程度加重。
本次共识旨在规范SpA在临床工作中的诊断和治疗,为临床相关人员提供该疾病诊断和治疗的依据。
在临床工作中,中轴型脊柱关节炎( ax-SpA) 较为常见,故本次专家共识主要侧重于中轴型脊柱关节炎。
二、ax-SpA的诊断(表1)ax-SpA具有多种症状,常难以识别,导致诊断延迟、漏诊或误诊。
肌肉骨骼(如炎性腰背痛、肌腱附着点炎、指/趾炎) 或关节外症状(如虹膜睫状体炎或银屑病) 都可能是最初的症状。
泌尿生殖系统感染、银屑病家族史是ax-SpA的主要风险因素。
即使患者确诊为虹膜睫状体炎、银屑病或者炎症性肠病,仍需要考虑其是否是ax-SpA的脊柱关节外症状。
二、ax-SpA的诊断(表1)ax-SpA具有多种症状,常难以识别,导致诊断延迟、漏诊或误诊。
肌肉骨骼(如炎性腰背痛、肌腱附着点炎、指/趾炎) 或关节外症状(如虹膜睫状体炎或银屑病) 都可能是最初的症状。
泌尿生殖系统感染、银屑病家族史是ax-SpA的主要风险因素。
即使患者确诊为虹膜睫状体炎、银屑病或者炎症性肠病,仍需要考虑其是否是ax-SpA的脊柱关节外症状。
as量表诊断标准
as量表诊断标准AS量表诊断标准一、概述本量表用于诊断强直性脊柱炎(AS)。
AS是一种慢性炎症性疾病,主要累及骶髂关节和脊柱,导致疼痛、僵硬和活动受限。
本量表将从疼痛程度、功能状态、实验室检查、影像学检查和医生诊断五个方面对患者的病情进行评估。
二、疼痛程度1. 评估方法:采用视觉模拟评分法(VAS),让患者根据自身疼痛程度在100mm的直线上标出疼痛程度。
0表示无痛,100表示最剧烈的疼痛。
2. 诊断标准:VAS评分≥40mm,提示患者存在中度以上疼痛。
三、功能状态1. 评估方法:采用Bath强直性脊柱炎活动指数(BASDAI)和Bath 强直性脊柱炎功能指数(BASFI)进行评估。
2. 诊断标准:BASDAI≥4分,提示患者处于疾病活动状态;BASFI≥4分,提示患者存在功能障碍。
四、实验室检查1. 红细胞沉降率(ESR):正常值为男性0-15mm/h,女性0-20mm/h。
ESR升高提示病情活动。
2. C反应蛋白(CRP):正常值为0-10mg/L。
CRP升高提示炎症反应活跃。
3. 血小板计数:正常值为100-300×109/L。
血小板计数升高可能与疾病活动有关。
4. HLA-B27基因检测:阳性结果提示患者可能患有AS,但非绝对。
阴性结果不能排除诊断。
五、影像学检查1. X线检查:可见骶髂关节骨质破坏、关节间隙变窄甚至骶髂关节融合等表现。
2. MRI检查:能更早发现骶髂关节和脊柱的病变,对诊断AS有一定价值。
3. CT检查:可用于观察骶髂关节和脊柱的骨质破坏情况。
4. 骨扫描:能早期发现骨代谢异常,对诊断AS有一定价值。
5. 超声检查:可发现骶髂关节和脊柱的病变,操作简便、无辐射,可用于监测病情变化。
6. 关节镜检查:可直接观察关节内部情况,对诊断AS有一定价值,但操作较复杂,一般不作为首选检查。
7. X线平片:是诊断AS的基本影像学检查方法,可以观察脊柱、骶髂关节和外周关节骨质破坏情况。
脊柱关节病AS 强直性脊柱炎
2.CT检查:敏感性优于X线片,可疑病变有利于早期诊断。
3.MRI检查:可以显示骶髂关节早期骨髓及周围软组织水肿、炎症,利于早期诊断。
问题7:SpA关节外症状有哪些表现
• 急性前色素膜炎/急性虹膜炎 • 心血管系统 • 呼吸系统 • 神经系统 • 骨骼肌系统 • 泌尿系统
脊柱关节病
——吉林大学第二医院
定义
脊柱关节病(Spondyloanthropathies,SpA)是一组主要累及中轴和(或)外 周关节的炎性疾病,可伴肌腱端炎、指(趾)炎、前色素膜炎、升主动脉炎、 肺间质病变等其他临床表现和系统损害。 包括:强直性脊柱炎、反应性关节炎、银屑病关节炎、肠病性关节炎、未分 化脊柱关节病等。
2.药物治疗见后面。
3.手术治疗:主要用于晚期关节畸形患者的矫形。髋关节受累引起的关节间 隙狭窄、强直,是本病致残的主要原因。为了改善患者的关节阿勒能和生活 质量,人工全髋关节置换术是最佳选择。
脊柱关节病常用药物
(1)非甾类抗炎药(NSAIDs):是治疗主要用药,用以减缓疼痛、僵硬感;常用药物有非 COX2选择性:双氯芬酸;选择性COX2抑制剂;塞来昔布、依托考昔、帕瑞考昔和艾瑞者布等。
腰椎X线片
骶髂关节CT
骶髂关节MRI
问题5:如何判读该患者的血液学检查
思路1:患者HLA-B27阳性:遗传因素中HLA-B27与SpA相关性最为 密切。 思路2:C反应蛋白和血沉都是反映炎症的指标,患者两项指标明 显增高,均提示体内存在炎症,需鉴别感染性炎症或非感染性炎 症。
问题6:如何判读患者影像学资料
问题4:结合上述体检结果,为明确诊断应进一步实 施哪些检查
思路:通过上述体检结果可以发现患者存在中轴关节炎性病变, 且有关节外表现。结合患者症状,首先要考虑脊柱关节病的诊断。
颈椎关节强硬诊断标准
颈椎关节强硬诊断标准
颈椎关节强硬,也被称为退变性关节病或背椎骨关节炎,是指脊柱失去伸缩弹性变得僵硬的疾病。
诊断颈椎关节强硬的标准主要包括以下几个方面:
1.症状:病人出现颈部活动明显受限,上肢放射性刺痛、电击样疼
痛,或有皮肤麻木、肌肉力量减弱、手指灵活性障碍等症状。
有的病人会出现走路困难,下肢发软,有踩棉花堆的感觉等病理性现象。
2.体征:医生通过体检发现病人的颈椎关节僵硬,活动度减小,有
时会有压痛或叩击痛。
3.影像学检查:通过拍摄颈椎部位的X线、CT或核磁共振片,可以
观察到颈椎关节退变、骨质增生、椎间盘突出等表现。
这些影像学表现可以帮助医生确诊颈椎关节强硬。
4.其他相关检查:如血液检查、肌电图检查等,可以排除其他可能
导致类似症状的疾病,如风湿性疾病、神经系统疾病等。
需要注意的是,颈椎关节强硬的诊断需要综合考虑病人的症状、体征、影像学检查结果以及其他相关检查。
如果病人出现颈部僵硬、疼痛等症状,应及时就医,接受专业医生的诊断和治疗。
强直性脊柱炎诊断及治疗
五、辅助检查 — 实验室检查
•血常规:轻度白细胞升高 贫血 但发生率<20% •急性时相反应: ESR CRP •HLA-B27
AS患者HLA-B27阳性率达90%,但无诊断特异性, 正常人也有HLA-B27阳性,HLA-B27阴性患者只要临床 表现和影像学坚持符合诊断标准,也不能排除AS可能。
少数病例使用大剂量NSAID也不能控制症状时, 可采用甲泼尼龙15 mg/ (kg·d)连续冲击治疗3 d, 局部注射或口服,可暂时缓解疼痛。
对其他治疗不能控制的下背痛,在CT指导下行 糖皮质激素骶髂关节注射, 疗效可持续3个月。
并发眼部损害,心脏损害,需足量激素2-4周 后渐减量。
不主张长期口服治疗。
对中轴关节的放射线病变无改善证据。 用量每次7.5-15mg,口服或注射,每周1次, 通常疗程6个月-3年不等。
用量每次7.5-15mg,口服或注射,每周1次, 通常疗程6个月~3年不等。
副作用有胃肠反应、骨髓抑制、口腔炎、脱 发等,用药期间定期复查肝功和血象,防止 并发症,忌饮酒。
4.糖皮质激素
为什么部分女性患者服用NSAID 无效?
1、强直性脊柱炎男性患者雄性激素(睾酮) 高。 2、女性患者雄性激素不高。 3、NSAID和生物制剂可以降低睾酮而起到消 炎作用。 4、女性患者服用NSAID 效果差,激素效果 敏感。
为什么部分患者血沉、CRP不高,仍有腰骶部疼 痛?
1、强直性脊柱炎存在骨质疏松,早期就存在。 2、虽无炎性疼痛,但骨质疏松亦引起骨痛。 3、应重视骨质疏松的治疗。 4、仙灵骨葆胶囊治疗强直性脊柱炎,效果明显。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2011最新外周脊柱关节炎(SpA)分类标准
ASAS正式发布外周型脊柱关节炎(peripheral spondyloarthritis)分类标准
附原文: Rudwaleit M, van der Heijde D, Landewé R, et al. The Assessment of SpondyloArthritis
International Society classification criteria for peripheral spondyloarthritis and for
spondyloarthritis in general.Ann Rheum Dis. 2011;70:25-31.
I.对于仅有外周表现的患者,应用外周型脊柱关节炎分类标准(包括无影像学表现和有影像学
表现的两种临床亚型):
关节炎,或附着点炎,或指/趾炎,
1) 加上下列至少一项SpA特征:
葡萄膜炎
银屑病
克罗恩病/溃疡性结肠炎
前驱感染
HLA-B27(+)
骶髂关节影像学改变
或
2)加上下列至少两项(其他的)SpA特征:
关节炎
附着点炎
指/趾炎
既往炎性背痛病史(不是现在!)
脊柱关节炎家族史
II. ASAS推荐的中轴型SpA(AS)的分类标准(2009年):起病年龄<45岁和腰背痛≥3个
月的患者,加上符合下述中1种标准:①影像学提示骶髂关节炎加上≥1个下述的SpA特征;
②HLA-B27阳性加上≥2个下述的其他SpA特征。
SpA特征包括:①炎性背痛;②关节炎;③起止点炎(跟腱);④眼葡萄膜炎;⑤指(趾)炎;
⑥银屑病;⑦克罗恩病,溃疡性结肠炎;⑧对非甾体抗炎药(NSAIDs)反应良好;⑨SpA家
族史;①HLA-B27阳性;⑩CRP升高。
说明:
1).SpA分类标准的应用:原因不明的腰背痛3个月以上,发病年龄在45岁以下,无论是否
存在外周表现,均使用中轴型脊柱关节炎的分类标准。对于仅有外周表现的,使用外周型脊
柱关节炎分类标准;
2).炎性背痛是指:以下5条中至少有4条,①40岁以前发病;②隐匿起病;③活动后缓解;
④休息后不减轻;⑤夜间痛(起床后好转);
3).外周型标准中的炎性背痛仅限于过去曾出现,如果目前有炎性背痛则应使用中轴型SpA
的分类标准;
4).前期感染指,在关节炎/附着点炎/指(趾)炎,发病前1个月内出现的,尿道炎/宫颈炎/
腹泻;
5).脊柱关节炎家族史指:一级或二级亲属有①强直性脊柱炎②银屑病③急性葡萄膜炎④反
应性关节炎⑤炎性肠病;
6). 骶髂关节炎的影像学改变指:①MRI提示骶髂关节活动性(急性)炎症,高度提示与SpA
相关的骶髂关节炎或②明确的骶髂关节炎影像学改变(根据1984年修订的纽约标准双侧2-4
级,单侧3-4级改变)。
7).中轴型加上外周型SpA分类标准,构成通用的脊柱关节炎分类标准。
附其他的常用分类标准
1984年修订的AS纽约标准:
1.骶髂关节X线表现分级 通常按X线片骶髂关节炎的病变程度分为5级:
0级正常;I级可疑;Ⅱ级轻度骶髂关节炎,可见局限性侵蚀、硬化,但关节间隙正常;Ⅲ
级明显异常,有中度骶髂关节炎,存在侵蚀、硬化、关节间隙增宽或狭窄、部分强直等1
项或1项以上改变;Ⅳ级为严重异常,表现为完全性关节强直/关节融合强直。
2.分类标准
①下腰背痛、晨僵持续至少3个月,疼痛随活动改善,但休息不减轻;②腰椎在前后和侧屈
方向活动受限(腰椎额状面和矢状面活动受限);③胸廓扩展范围/胸廓活动度小于同年龄和性
别的正常值;④双侧骶髂关节炎Ⅱ~Ⅳ级,或单侧骶髂关节炎Ⅲ~Ⅳ级。
3诊断:①肯定AS:具备④和①~③条中1项(及以上)临床标准者。②可能AS:符合3
项临床标准,或符合放射学标准而不伴任何临床标准者。
ESSG诊断标准:炎性脊柱痛或非对称性以下肢关节为主的滑膜炎,并附加以下任何l项,
即:①阳性家族史;②银屑病;③炎性肠病;④关节炎前1个月内的尿道炎、宫颈炎或急性
腹泻;⑤双侧臀部交替疼痛;⑥肌腱端病;⑦骶髂关节炎。符合者可列入此类进行诊断和治
疗,并随访观察。
