糖尿病眼底分期表现
糖尿病视网膜病变分期图鉴
19
2020.03 No.8图1图3图4
图5图7图6新生血管、玻璃体出血、出血机化与纤维增殖、牵拉性视网膜脱离,导致视力增殖期视网膜病变的早期,视网膜会出现新生的血管和/或玻璃体出血视网膜有新生血管和纤维增殖
(图6),可以伴视网膜前出血或者玻璃增殖期视网膜病变的晚期,可图8
图2
文/ 王建华(山东省济南医院糖尿病诊疗中心主任医师)
甲状腺是人体最重要的内分泌器官之
一,可以分泌甲状腺激素,甲状腺激素对调
节人体生长发育、促进物质代谢及产能、
维护器官正常功能等具有重要作用。
左旋
甲状腺素钠(L-T
状腺原氨酸(即甲状腺素,T
体内转变成活性更强的三碘甲状腺原氨酸
(T3),维持人体的各项功能正常运行。
秉承着内分泌疾病替代治疗“缺什么。
《糖尿病性视网膜病变的分期辨证论治》

《糖尿病性视网膜病变的分期辨证论治》《糖尿病性视网膜病变的分期辨证论治》_航波大夫_新浪博客专题论坛《糖尿病性视网膜病变的分期辨证论治》(摘要)浙江中医药大学附属宁波中医院宁波市中医院眼科眼底病专科蔡航波(315010)糖尿病性视网膜病变(diabetic retinopathy,DR)是以视网膜血管闭塞性循环障碍为主要病理改变特征的致盲性眼病。
有视网膜组织水肿、黄斑囊样水肿、视网膜出血等一系列病理变化。
眼科检查可见眼部体征有:视网膜微血管瘤、出血斑、硬性渗出、软性渗出(棉絮斑)、水肿、增殖机化变性;视网膜血管硬化、小动脉闭塞及新生血管;局限性或弥漫性黄斑水肿、缺血性黄斑病变;玻璃体出血、增殖等等。
根据糖尿病性视网膜病变复杂的特点,为单纯性和增殖性二型;糖尿病性视网膜病变程度分六期。
常并发视网膜新生血管、视网膜玻璃体的反复出血、增殖性视网膜病变、牵引性视网膜脱离、新生血管性青光眼,造成视功能严重障碍,甚至失明。
现代医学认为:早期病理为选择性毛细血管微血管瘤形成。
高血糖导致血液粘度增大、血液流动的能耗增加、红细胞能供减少,微血管中微血栓形成,反复出血、渗血、纤维化甚至于牵引性视网膜脱离,导致失明。
出现眼部视网膜病变时应在治疗原发病糖尿病,控制高血糖、血压、血脂的同时;及时应用眼科血管保护剂及血液屏障稳定剂如导升明、羟苯磺钙片、阿司匹林。
必要时辅以视网膜激光治疗,激光治疗的目的是破坏缺氧的视网膜,减少耗氧量,避免产生新生血管。
增殖性病变严重者还需进行玻璃体视网膜切割手术。
早期诊治具有积极意义。
眼底荧光血管造影(FFA)对毛细血管闭塞即无灌注区的范围、大小可做出定量估计;黄斑病变(水肿、囊样变性、缺血等)的性质、范围、程度作出诊断;对新生血管的部位,活动程度进行精密估计;对糖尿病性视网膜病变的治疗、疗效评估及预后提供了生物学信息。
眼底荧光血管造影(FFA)可见微血管瘤样高荧光、毛细血管扩张、窗样缺损、视网膜无港灌注区与色素上皮功能失代偿等有助于糖网的早期诊断,以指导治疗和判断疗程。
糖尿病眼病 ppt课件

糖尿病眼病
在糖尿病患者身上几乎所有的眼病发生率都比正常 人高可能。
视网膜病变
波动性屈光不正 代谢性白内障 开角型青光眼
糖尿病不可怕, 可怕的是并发症。
眼球运动神经麻痹
缺血性视突病变
糖尿病性虹膜睫状炎
5
一、糖尿病视网膜病变 (diabetic retinopathy,DR)
发病率 发病机理 形态 分期 转归 治疗
络膜V回流↓→睫状体肿胀→房角关闭) 气体膨胀 血影细胞,虹膜红变(新生血管性青光眼) 环扎
处理:药物;对因治疗;手术。
34
新生血管性青光眼
发生率约18%~33%
• 缺血缺氧 • 与晶状体有关:有晶状体(IOL)/囊膜完整眼发生率
低
• 与周边玻璃体视网膜增殖有关 • 与有无硅油无关
处理:补充眼底光凝 雷珠单抗注射液 降压药物 手术
B:颞上肢血管散在血管瘤,出血斑及棉絮斑(箭头)。
18
PDR, 眼底荧光照影
眼底有多处小片状无灌注区及IRMA,大量微血管瘤、扩 张的Cap及视网膜新生血管芽,均渗漏荧光
19
新生血管、玻璃体积血
20
新生血管、玻璃体积血及纤维增生
21
纤维增殖,并发牵拉性网脱
22
DR分期
全国眼底病学组分期标准 1984年(二型六期)
(术后FAG→补充激光)
32
术后并发症(1)
再发性玻璃体出血:
I型糖尿病 伴高血压/肾功能差 术中止血/光凝不充分 气体填充
处理:下列情况行玻璃体腔灌洗术 1、2周-2月积血不吸收 2、出现大量血影细胞 3、眼内压升高 4、B超提示眼底有增殖病变
33
术后并发症(2)
眼内压升高:
dr国际临床分级标准

dr国际临床分级标准DR(糖尿病视网膜病变)是一种常见的糖尿病并发症,严重情况下可以导致失明。
为了对DR进行分类和分级,国际学术界提出了DR国际临床分级标准。
这些标准被广泛应用于糖尿病眼科医生的临床实践中,帮助医生评估DR患者的病情和制定治疗方案。
根据DR国际临床分级标准,DR可以分为无增殖性DR(Non-proliferative Diabetic Retinopathy, NPDR)和增殖性DR (Proliferative Diabetic Retinopathy, PDR)两类。
无增殖性DR根据视网膜病变的程度分为三个分级:轻度、中度和重度。
轻度NPDR特征为微血管病变,包括点状出血和黄斑区出血。
中度NPDR特征为中等程度的微血管病变,包括堆积的血池和静脉串珠。
重度NPDR则表现为更严重的微血管病变,包括多个息肉状新生血管或出血。
增殖性DR特征为新生血管和纤维化的产生。
增殖性DR可以进一步分为无高危PDR、高危PDR和新生血管性静脉闭塞症三个分级。
无高危PDR 特征为轻度的新生血管和/或少量的纤维化。
高危PDR特征为中度或重度的新生血管,但尚未出现出血或玻璃体腔出血。
新生血管性静脉闭塞症特征为广泛的新生血管和/或中等程度以上的纤维化伴有出血或玻璃体腔出血。
除了NPDR和PDR的分级外,DR国际临床分级标准还对DR的病情进行定量评估。
其中,DR的严重性分数(Severity Score)用于评估NPDR 的程度和新生血管的严重程度。
严重性分数根据视网膜病变的类型和严重程度分别给予不同的分值,从而计算出总得分。
总得分越高,DR的病情越严重。
此外,DR国际临床分级标准还提供了一些进一步的描述性特征,如硬性渗出、玻璃体出血和糖尿病黄斑水肿等,这些特征有助于更全面地评估DR患者的病情。
综上所述,DR国际临床分级标准对DR的分类和分级提供了一套规范和细致的指导。
它可以帮助眼科医生准确评估DR患者的病情、选择合适的治疗方法,并对患者的病情变化进行跟踪和监测。
糖尿病视网膜病变是如何分型分期的

糖尿病视网膜病变是如何分型分期的
糖尿病眼病是糖尿病常见的严重并发症之一,是成人致盲的首要原因。
张曼华教受指出在糖尿病的发病过程中,眼大部分组织都可受其影响而产生不同程度和不同症状的各种病变,最常见的有五种:糖尿病性视网膜病变、糖尿病性白内障、眼肌外麻痹、继发性青光眼、糖尿病性视神经病变,这五种并发症都可导致失明。
据统计,在全世界的失明患者中,约25%是由糖尿病所致,其导致失明的发生率是其他原因引起失明的28倍,严重影响到糖尿病患者的生活质量。
目前根据眼底改变,将糖尿病视网膜病变分为六期。
糖尿病视网膜病变分型及分期
Ⅰ视网膜有微动脉瘤或并有小出血点(+)极少量,易数(++)较多,不易数
Ⅱ视网膜有黄白“硬性渗出”或并有出血斑(+)极少量,易数(++) 较多,不易数
Ⅲ视网膜有白色“软性渗出”或并有出血斑(+)极少量,易数(+ +)较多,不易数增殖型
Ⅳ视网膜有新生血管和/或玻璃体出血
Ⅴ视网膜有新生血管和纤维增殖
Ⅵ视网膜有新生血管和纤维增殖并发现网膜脱离
其中Ⅰ、Ⅱ、Ⅲ期统称为单纯型视网膜病变,Ⅳ、Ⅴ、Ⅵ期统称为增殖型视网膜病变,表现为视网膜微血管瘤,视网膜出血斑,软性及硬性视网膜渗出物,视网膜动脉病变和视网膜静脉病变。
所谓增殖型视网膜病变指病变至少有部分向内延伸超过内界膜,表现为新生血管、纤维性增殖和牵引性视网膜脱离。
糖尿病性视网膜病变

缺血型黄斑病变
黄斑部出现NP,且 至少一处距黄斑中心 凹小于1DD,黄斑拱 部扩张的毛细血 管及单个或成簇的微 血管瘤;晚期渗漏仅 占黄斑部的局部区域 (<2个象限)。
局限性渗漏
黄斑弥漫水肿型
荧光素渗漏来自黄斑 部弥漫性扩张的毛细 血管;造影晚期渗漏 占据黄斑部全部或大 部分区域(≥2个象 限)。
在NPDR ,糖尿病黄斑病变对视力有明显的损害。 从治疗角度来看,根据FFA的分型结果,可针对不同类型的黄 斑病变,采用相应的方法治疗。尤其对NPDR,若合并有糖尿病 黄斑水肿,结合视力情况,及时行光凝治疗,可改善和保存视 力。
糖尿病黄斑病变与PDR的关系
黄斑部特殊的生理结构
黄斑部脉络膜胶体渗透压高 于视网膜其他部位;
老年人视网膜内屏障功能较弱 视网膜色素上皮层水泵作用减弱 常发生视网膜小血管、后极部脉络 膜血管硬化,黄斑血液循环欠佳。
多伴有其他全身疾病
60岁以上的糖尿病病人多存在显著
。 的脂质代谢紊乱
五、治 疗
1.西医治疗 原发病的治疗:严格控制血糖是减低DRP和
DME的危险和进展的最基本治疗措
(饮食治疗:控制总热量,提供足够的营养素; 药物治疗:磺脲类、双胍类、葡萄糖苷酶抑制剂、
(一)西医认识
1.病因
未完全阐明。
高血糖——发病基础
2.病理
早期主要病理改变在Cap:周细胞减少、 基底膜增厚, Cap管腔减小、 Cap内皮 屏障失代偿。
Retinal capillary
二、病因病理
3. 发病的相关因素 与病程(病程>20年,1型99%、2型>60
%)、血糖、血脂、血压、胰岛素水平、 眼压、糖尿病肾病、贫血、妊娠等有关
糖尿病视网膜病变不同分期视网膜神经纤维层、神经节细胞层及内丛状层厚度变化及其意义

•临床研究-糖尿病视网膜病变不同分期视网膜神经纤维层、神经节细胞层及内丛状层厚度变化及其意义刁莉莉史雪辉张丛姚宁【摘要】目的利用频域相干光层析成像术(SD-OCT)测量不同阶段无明显糖尿病黄斑水肿的2型糖尿病患者黄斑区视网膜神经纤维层(mRNFL)、神经节细胞层(GCL)和内丛状层(IPL)的厚度变化,探讨其意义。
方法回顾性病例研究。
纳入2型糖尿病患者105例(125只眼),以42例(44只眼)正常眼作为对照组。
根据国际临床糖尿病视网膜病变(DR)分级分为无糖尿病视网膜病变(NDR)组35只眼、非增生型糖尿病视网膜病变(NPDR)组44只眼,增生型糖尿病视网膜病变(PDR)组35只眼。
使用SD-OCT测量4组受检者mRNFL、GCL及IPL的厚度,根据早期糖尿病视网膜病变治疗研究(ETDRS)对黄斑区进行分区,分析比较4组受检者mRNFL、GCL及IPL的厚度变化。
结果NDR组、NPDR组、PDR组平均GCL厚度分别为(37.52±4.25)|jim、(3624±527)|xm、(37.46±5.32)与对照组(42.07±4.43)jm相比差异均有统计学意义(P<2.45),其中上方、鼻侧、下方区域明显变薄;NDR组、NPDR组、PDR组平均IPL厚度分别为(30.44±3.72)jm、(32.70±442)jm、(31.09±369)jm,与对照组(34.29±3.46)jm相比差异均有统计学意义(P<2.45),其中上方、鼻侧区域明显变薄;NDR组.NPDR组、PDR组平均mRNFL厚度分别为(2610±3.33)jm、(2637±429)jm、(26.55±349)jm,与对照组(2722±3.47)jm相比差异均无统计学意义(P>2.25)。
NDR组、NPDR组、PDR组组间两两比较,mRNFL、GCL及IPL的厚度差异均无统计学意义(P>2.25)。
糖尿病视网膜病变
糖尿病视网膜病变浏阳集里医院生之福糖尿病视网膜病变(DR)•是糖尿病性微血管病变中最重要的表现,是一种具有特异性改变的眼底病变,是糖尿病的严重并发证之一。
临床上根据是否出现视网膜新生血管为标志,将没有视网膜新生血管形成的糖尿病性视网膜病变称为非增殖性糖尿病性视网膜病变(NPDR)(或称单纯型或背景型),而将有视网膜新生血管形成的糖尿病性视网膜病变称为增殖性糖尿病性视网膜病变(PDR)。
糖尿病眼部并发症:1.结膜:毛细血管扩张,微血管瘤2.角膜:知觉减退,上皮剥脱3.虹膜:虹睫炎,新生血管青光眼4.晶体:白内障。
(加速白内障的进展,以I型糖尿病多见)5.眼肌:眼球运动神经麻痹6.一过性屈光不正7.视神经:糖尿病视乳头病变、缺血性视神经病变、视乳头新生血管形成、多因素性视神经萎缩。
(已经成为一种独立的疾病,程度可与视网膜病变不相关,并可先于视网膜病变出现)8.玻璃体:玻璃体出血•视网膜:糖尿病视网膜病变流行病学•四个主要致盲眼病之一糖尿病人群:视网膜病变占51%,增殖性视网膜病变约6%糖尿病视网膜病变发病与病程有关•I型糖尿病:病程10年,50%发病15年以上,80%发病随年龄逐渐升高II型糖尿病:<10 年眼底大致正常< 15年26%>15年63%随年龄逐渐降低•与年龄/性别关系不大与全身情况/血糖水平关系密切及时的全视网膜光凝视预防糖尿病视网膜病变视力损害最有效的手段,因此早期筛查及糖尿病患者教育显得尤为重要!!!糖网病的高危人群1.糖尿病病程超过15年发现时间,不是患病时间2.血糖控制不好3.同时伴有高血压(妊娠促进NPDR加重或发展为PDR)4.已经出现糖尿病性肾脏并发症(蛋白尿的出现是PDR加重的信号)5.高血脂会引起DM患者硬性渗出沉积一种独立损害视力的危险临床表现:一.症状:早期眼部多无自觉症状,病久可有不同程度视力减退,眼前黑影飞舞或视物变形,甚至失明。
二.眼底表现:微动脉瘤、出血斑点、硬性渗出、棉绒斑、静脉串珠状、视网膜内微血管异常(IRMA),以及黄斑水肿、新生血管、视网膜前出血、玻璃体积血等。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
糖尿病眼底分期表现
糖尿病性视网膜病变分期标准期型视网膜病变
Ⅰ有微动脉瘤或并有小出血点:(+)较少,易数;(++)较多不易数;荧光造影时血点不显影
单纯型Ⅱ有黄白色“硬性渗出”或并有出血瘀斑:(+)较少,易数;(++)较多,不易数;Ⅲ有白色“软性渗出”或并有出血瘀斑:(+)较少,易数;(++)较多,不易数;
增殖型Ⅳ眼底有新生血管或并有玻璃体出血
Ⅴ眼底有新生血管或纤维增殖(后者更易于发生于高血压病人)Ⅵ眼底有新生血管或纤维增殖,并发视网膜脱离
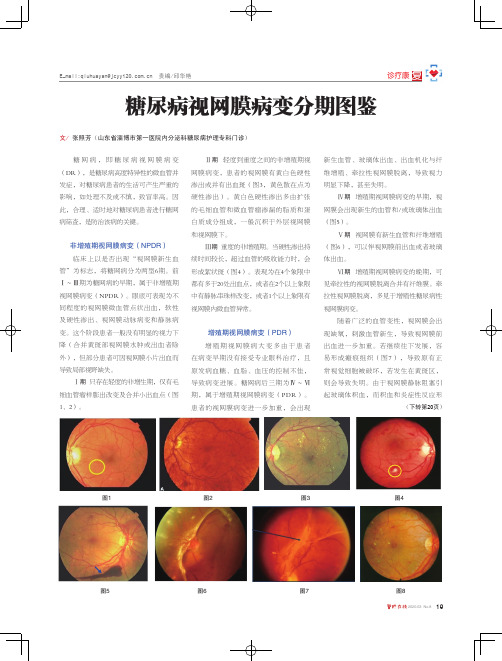
图1:正常眼底图2:糖尿病视网膜病变 I 期。
黄斑部可见少量微血管瘤。
图3:糖尿病视网膜病变 II 期。
视网图4:糖尿病视网膜病变 III 期。
视网膜可
膜可见小出血,微血管瘤,硬性渗出。
见出血点,微血管瘤,硬性渗出和棉绒斑。
是视网膜缺氧的表现。
图5:糖尿病视网膜病变 IV 期。
视网膜开始出现新生血管。
图 6 :糖尿病视网膜病变 V 期。
新生血管引起玻璃体出血。
图7:糖尿病视网膜病变VI期。
玻璃体增殖膜引起视网膜牵引性脱离。
图8:糖尿病视网膜病变激光治疗后,病变处于稳定。
. .。
