急性尿潴留诊断治疗指南
一例产后尿潴留患者的护理

一例产后尿潴留患者的护理发表时间:2018-05-28T11:02:24.373Z 来源:《中国误诊学杂志》2018年第8期作者:王淑华[导读] 机械性损伤:?任何原因引起的尿道阻塞、尿道狭窄都可导致尿道机械性梗阻,使尿液无法排出。
江西省瑞金市人民医院江西瑞金 342500一、相关资料:1.正常情况下,产妇产后4~6 h内一般能够自行排尿.如果产妇产后6~8 h不能自行排尿而又有膀胱充盈情况.或虽然能够自行排尿但排尿后测得残余尿量高于100 ml者.均称为产后尿潴留。
急性尿潴留是产后常见并发症,我国自然分娩产妇的发生率约为12%”[1],而在会阴侧切产妇中更易发生。
不仅给产妇增加精神及身体上的痛苦,若处理不及时,常常影响子宫收缩导致产后阴道流血量增多,也是造成产后泌尿系统感染的重要因素之一,严重者影响产妇的正常生活,不利于产后产妇的身心康复。
2、产后尿潴留的原因有:机械性损伤:?任何原因引起的尿道阻塞、尿道狭窄都可导致尿道机械性梗阻,使尿液无法排出。
?妊娠末期孕妇膀胱、尿道均有不同程度水肿。
?分娩时胎儿的头部压迫或多次阴道检查:手术产神经源性:?中枢神经系统和周围神经系统的器质性和功能性病变可不同程度的影响正常排尿的神经生理反射。
?手术产可损伤位于子宫骶韧带两侧的副交感神经,使逼尿肌和膀胱内括约肌功能失调,引起尿潴留。
药物因素:?很多药物都可引起:如妊娠期高血压分娩过程应用大量硫酸镁、654-2等,可降低膀胱肌张力和收缩力。
?使用镇痛分娩体力因素:产后身体虚弱、过度疲劳。
精神因素:?侧切缝合的产妇因惧怕疼痛,不能用力排尿,致膀胱过度充盈而失去应有的收缩功能,导致尿潴留。
?产后不习惯床上排尿。
?分娩时胎儿的头部压迫膀胱,产后膀胱肌肉收缩能力差;②腹壁由于妊娠时长期持久扩张后松弛,腹压下降,无力排尿;③产后会阴侧切或会阴撕裂造成外阴创伤疼痛,使支配膀胱的神经功能紊乱,反射性地引起膀胱括约肌痉挛而发生产后尿潴留;④产前或产程中应用大剂量解痉镇静药从而降低膀胱张力而引起尿潴留。
华医网继续教育公共课《急诊与灾难医学》答案之令狐文艳创作
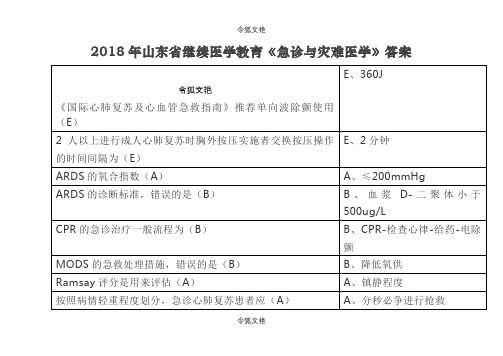
令狐文艳
《国际心肺复苏及心血管急救指南》推荐单向波除颤使用(E)
E、360J
2人以上进行成人心肺复苏时胸外按压实施者交换按压操作的时间间隔为(E)
E、2分钟
ARDS的氧合指数(A)
A、≤200mmHg
ARDS的诊断标准,错误的是(B)
B、血浆D-二聚体小于500ug/L
双上肢所占人体的体表面积约为(B)
B、18%
糖尿病酮症酸中毒的急诊处理,错误的是(A)
A、5%
急性胰腺炎急诊非手术治疗中,哪一项未被包括在内(E)
E、生长抑素类似物八肽静脉滴注
急性有机磷中毒,颤动
急性有机磷中毒发生肺水肿的治疗(D)
D、阿托品
急性有机磷中毒洗胃时应采取的体位(B)
B、左侧卧位
急性中毒的急救首先要做的是(A)
A、立即中止接触毒物
急性中毒时,血液透析对以下哪种毒物的清除作用最差(E)
深II°烧伤典型的临床表现是(D)
D、创面基底红白相间
肾性急性肾衰竭最常见的原因是(D)
D、急性肾小管坏死
失血患者出现以下情况,出血量最少的可能是(E)
E、心动过速
实验和研究表明,冠状动脉灌注压>(C)是复苏成功的必需条件
C、15mmHg
食物中毒与其他急性疾病最本质的区别是(B)
B、病人曾进食同一批某种食物
可为急性细菌感染提供最为确切诊断和鉴别诊断佐证的是(D)
D、细菌涂片或培养
口腔内温度属中等度发热的是(D)
D、39℃
矿难事故的伤情特点,错误的是(A)
A、发生率高
矿难事故的伤情特点,错误的是(D)
D、受伤部位多以颅脑损伤占大多数
留置导尿护理指南

院感科
留置导尿的适应证、置管注 意事项、方法及护理
一、导尿的适应症
适应证
具有临床意义的尿潴 留或膀胱出口梗阻的 患者
尿失禁
精确监测尿量 患者不能或不愿 意收集尿液
如果药物治疗无效而又无外科治疗指征,需要暂时 缓 解或者长期引流的尿潴留。
为缓解临终患者的痛苦;其他非侵人性措施如使用药 物、尿垫等仍不能缓解且患者不能接受使用外部的集 尿装置时 。
膜部和尿道外口;三个扩张,即前列腺部、球部及舟状窝。在导尿时,必须掌握这些解剖 特点,使患者能顺利接受导尿。
(2) 备齐用物携至床边,核对患者信息,向患者解释,以取得配合。关闭门窗,用屏风遮 挡。保持合适的室温,保证光线充足或有足够的光线。 (3)站患者右侧帮助脱去对侧裤脚, 盖在近侧腿部,并盖上浴巾,对侧腿部用盖被遮盖,注意保暖。助患者仰卧,两腿平放 略分开,充分暴露外阴。
1. 使用JUC(沽悠神)长效抗菌材料喷涂尿管能有效阻止细菌生物膜的形成, 减少菌尿的发生率[39-42] (推荐等级IA)。
2. 间歇性导尿的患者首选亲水性超滑导尿管[34.43] (推荐等级ⅡB)。
3. 对于有频繁梗阻的患者,硅胶材料的导尿管相对于其他材料的导尿管更有 助于降低患者长期置管感染的风险[34] (推荐等级ⅡB)。
(3)站患者右侧帮助脱去对侧裤脚,盖在近侧腿部,并盖上浴巾,对侧腿部用盖 被遮盖,注意保暖。患者取仰卧屈膝位,两腿略向外展,充分暴露外阴。
(4) 将小橡胶单和治疗巾垫于臀下,治疗碗、弯盘置于外阴适宜处,戴上手套进 行初步消毒:一手持血管钳夹取消毒棉球初步消毒阴阜、大阴唇,另一手分开大 阴唇,由外向内、自上而下的顺序消毒小阴唇和尿道口,每只棉球限用一次。消 毒尿道口时停留片刻,使消毒液与尿道口数膜充分接触,达到消毒的目的。消毒 完毕,脱下手套置于弯盘内,将治疗碗及弯盘移至床尾。
89例急性左心衰并急性尿潴留患者护理观察论文

89例急性左心衰并急性尿潴留患者的护理观察湖南省张家界市人民医院,湖南张家界427000【摘要】目的:探讨急性左心衰在常规抢救治疗过程中通过护理观察发现并解除急性尿潴留对急性左心衰抢救治疗效果影响。
方法:将89例急性左心衰在常规抢救治疗过程中通过护理观察发现急性尿潴留患者随机分为治疗组和对照组,两组患者在入院时均给予绝对卧床休息、吸氧以及常规内科抢救治疗后心衰症状好转而患者仍躁动不安,通过护理观察发现急性尿潴留。
治疗组立即给予导尿,对照组嘱咐患者自行排尿观察30分钟躁动不安仍不好转,再给予导尿。
观察患者躁动不安等症状好转情况。
结果:两组患者在导尿后躁动不安等症状迅速好转。
结论:急性左心衰患者在常规抢救治疗过程中通过护理观察发现并解除急性尿潴留,效果满意,值得临床推广应用。
【关键词】急性左心衰;急性尿潴留;护理观察【中图分类号】r473.5【文献标识码】b文章编号:1004-7484(2012)-05-0929-02急性心力衰竭是指由于急性心脏病变引起心排血量显著、急骤降低导致的组织器官灌注不足和急性淤血综合征,临床上以急性左心衰较为常见,以肺水肿或心源性休克为主要表现,是严重的急危重症,多见于老年人,常见病因为冠心病和高血压病。
常见诱因为感染、心律失常、劳累等[1],若伴有前列腺肥大并急性尿潴留,常常影响急性左心衰的抢救治疗效果,而文献报道较少。
我院在常规治疗过程中抢救急性左心衰患者通过护理观察发现并解除急性尿潴留,效果满意,现报告如下:1.资料与方法1.1一般资料:2006年元月至2010年10月选取收至急诊内科和心血管内科的89例急性左心衰男性患者,均有前列腺肥大排尿困难史,年龄最大91岁,最小58岁,中位年龄74.5岁。
经过抢救后心衰症状好转而患者仍躁动不安,病人排尿频繁,每次量少,老年人的病情特点:痛觉不敏感,定位能力差,症状不典型,通过护理观察发现此为假性尿失禁,实为急性尿潴留。
急性左心衰诊断标准参照2005年欧洲心脏学会急性左心衰诊断和治疗指南[2],而急性尿潴留是一种常见的泌尿外科急症,它的定义是突然发生的常伴有疼痛并尿液大量存留在膀胱内而不能自主排出,导致患者痛苦和烦躁不安[3]。
前列线增生的治疗方法

前列线增生的治疗方法前列腺增生的西医治疗方法:(一)治疗(一)急诊处理:患者常因急性尿潴留来院就诊,急性尿潴留需要及时解决,以解除痛苦而挽救生命。
解决方法,一般是首选用F-14号橡皮导尿管导尿。
如导尿管受阻可在肛门内肥大腺体之下缘,以手指向前推压导尿管之顶端,使导管顶端抬起,则可插入膀胱。
大量潴留尿液,不可快速一次放空,调节导管深浅,固定留置引流,同时可开始向内分泌素治疗。
如导尿管无法放入,则急症作耻骨上膀胱造瘘,此手术操作简单病人负担不大,可在局麻或针麻下施行,同样在大量潴尿情况下,不应快速将尿液放空,同时注意以下两项:即探查膀胱内情况要细致全面,前列腺肥大程度如何、何叶肥大、质地如何、有无其它合并症,把情况了解细致全面,并于手术记录中详细记述,为以后治疗提供必要的指南。
另外造瘘引流管宜留置于膀胱高位,即膀胱高位造瘘。
至于膀胱穿刺,在有条件治疗本病的情况下,不采用此法,以避免发生其它合并症,给病人带来更多痛苦。
还有是否可急症作前列腺摘除术,采用此法,以避免发生其它合并症,给病人带来更多痛苦。
还有是否可急症作前列腺摘除术,解决急性尿潴留问题,更为人们多不赞同。
概病人皆为高龄,长期排尿障碍已有肾功亏损,亦常有其它系统疾病存在,而手术本身又属较大手术,权衡利害,不可轻举。
膀胱造瘘后,排尿问题解决,在性激素治疗情况下,全面检查了解各方面情况,再决定须否及能否施行二期前列腺切除术。
(二)非手术治疗:指性激素的治疗而言。
前列腺肥大症病因既与性腺内分泌紊乱有关,人们相信性腺内分泌的治疗,应获得良好效果,在这方面的情况是:①雄性激素的治疗:1935~1958年期间曾有Walther等人推荐雄性激素治疗前列腺肥大。
以后Menllner指出雄性激素的作用,主要在于增加膀胱肌肉的张力。
Enfedznier的经验总结认为雄性激素对早期前列腺肥大有一定的疗效。
对晚期患者无效。
Greissman认为雄性激素对纯肌瘤性的前列腺肥大有效,对腺性肥大无效。
留置导尿护理指南整理(2022版)PPT课件

根据病人年龄、性别、尿道情况选择合适的导尿管,一般成 人选择16-18号导尿管,儿童选择相应小型号的导尿管。
留置导尿原理及操作流程
留置导尿原理
利用导尿管的引流作用,将膀胱内的尿液引出体外,达到解决排尿困难的目的 。
操作流程
评估病人情况 → 准备用物 → 解释操作目的 → 消毒外阴及尿道口 → 插入导尿 管 → 固定导尿管 → 观察引流情况 → 记录尿量及性质 → 定期更换导尿管及引 流袋 → 拔管前夹闭导尿管并观察膀胱功能恢复情况 → 拔管后观察排尿情况。
03
02
血尿
尿液中出现大量红细胞,提示尿道 或膀胱可能有严重损伤。
其他严重症状
如腰部疼痛、寒战等全身症状,提 示可能存在严重并发症。
04
06 总结回顾与展望未来发展趋势
本次指南重点内容回顾
留置导尿基本概念与适应症
详细介绍了留置导尿的定义、适应症以及禁忌症,为医护人员提供了 明确的操作指南。
导尿管选择与使用
留置导尿定义
留置导尿是指将导尿管经尿道插入膀 胱,引流尿液的方法。
留置导尿目的
解决排尿困难、观察尿量及性质、协 助诊断和治疗等。
适应症与禁忌症
适应症
尿潴留、危重病人观察尿量、盆腔手 术前准备、膀胱灌注或造影等。
禁忌症
急性尿道炎、急性前列腺炎、尿道狭 窄、尿道损伤等。
导尿管类型及选择
导尿管类型
根据材质可分为橡胶、硅胶、乳胶等;根据形状可分为普通 型、Foley型(带气囊)等。
提高留置导尿护理质量建议
加强医护人员培训 提高医护人员对留置导尿相关知 识和技能的掌握程度,确保操作 规范、安全。
加强并发症监测与预防 密切关注患者留置导尿期间可能 出现的并发症,及时采取相应措 施进行预防和处理,确保患者安 全。
导尿管相关尿路感染防控实施指南定稿(1版)20161122(2)

欧阳合意(顺德区第一人民医院) 伍平 (珠海市妇幼保健院)
6
目
录
一、用于预防导管相关性尿路感染的实施策略 ....................................... 9 1.1 适当的导尿管使用 ............................................................ 9 1.1.1 适当的适应症 .............................................................. 9 1.1.2 不当的适应症 ............................................................. 11 1.1.3 考虑留置导尿管的替代方法 ................................................. 13 1.1.4 使患者和家属参与 ......................................................... 16 1.2 适当的插管和维护 ........................................................... 17 1.2.1 无菌插管 ................................................................. 17 1.2.2 适当维护 ................................................................. 17 1.3 及时拔管 ................................................................... 18 1.3.1 提醒物和停用指令 ......................................................... 18 1.3.2 护士参与推动的拔管方案 ................................................... 19 1.4 抗菌药物的管理 ............................................................. 21 1.5 避免过度的尿液培养 ......................................................... 21 1.6 不治疗无症状的菌尿 ......................................................... 22 二、数据分析及报告 ............................................................ 24 2.1 实施过程监测指标 ........................................................... 24 2.2 结果监测指标 ............................................................... 24 三、附录 ...................................................................... 26 附录 1 导尿政策范例 ............................................................ 26 附录 2 膀胱扫描政策范例 ........................................................ 32 附录 3 导尿管适应症的海报 ...................................................... 36 附录 4 导尿管风险和适应症的海报 ................................................ 37
中国泌尿外科疾病诊断治疗指南

中国泌尿外科疾病诊断治疗指南2006版第一卷主编中华医学会泌尿外科学分会主任委员那彦群副主编中华医学会泌尿外科学分会副主任委员孙则禹中华医学会泌尿外科学分会副主任委员叶章群中华医学会泌尿外科学分会副主任委员孙颖浩中国泌尿外科疾病诊断治疗指南编辑委员会主编那彦群北京大学泌尿外科研究所副主编孙则禹南京大学医学院附属鼓楼医院叶章群华中科技大学同济医学院附属同济医院孙颖浩第二军医大学第一附属医院(长海医院)编辑委员陈山首都医科大学附属北京同仁医院高居忠北京西山医院贺大林西安交通大学医学院第一附属医院黄翼然上海第二医科大学附属仁济医院孔垂泽中国医科大学附属第一医院李虹四川大学华西医院米振国山西省肿瘤医院那彦群北京大学泌尿外科研究所宋波第三军医大学附属西南医院孙光天津医科大学第二医院孙颖浩第二军医大学第一附属医院(长海医院)孙则禹南京大学医学院附属鼓楼医院王建业卫生部北京医院王晓峰北京大学人民医院王行环广东省人民医院叶章群华中科技大学同济医学院附属同济医院(按姓氏拼音排序,排名不分先后)目录序前言膀胱过度活动症临床诊治指南良性前列腺增生诊断治疗指南肾细胞癌诊断治疗指南前列腺癌诊断治疗指南致谢前言随着医学科学的发展,我国泌尿外科领域各项疾病临床诊断与治疗水平的不断提高给患者带来了众多的利益。
与此同时,我们也清醒地认识到我国泌尿外科大部分疾病的诊断、治疗方法还没有得到相应的规范和统一。
为了不断规范我们的医疗工作,中华医学会泌尿外科学分会组织全国泌尿外科各个领域的专家组成中国泌尿外科疾病诊断治疗指南编辑委员会。
经过前期准备,反复研讨及以循证医学原理为基础的国内外相关资料的分析与评价,指南编辑委员会分别制定了膀胱过度活动症、良性前列腺增生、肾癌和前列腺癌的诊断治疗指南,在征求国内知名老专家的意见后,经中华医学会泌尿外科学分会常务委员会讨论通过。
今后还将陆续推出泌尿外科其它疾病的诊断治疗指南。
这些指南是由泌尿外科学会制定的临床诊疗指南,希望尽快在全国泌尿外科学界得到推广和应用,并在临床应用过程中不断完善之。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
急性尿潴留诊断治疗指南组长何延瑜福建省立医院秘书叶烈夫福建省立医院成员郑松福建医科大学协和医院周辉良福建医科大学附一医院李涛福建省立医院孙星慧南京军区福州总医院一、概述(一)定义急性尿潴留(acute urinary retention, AUR)是指急性发生的膀胱胀满而无法排尿,常伴随由于明显尿意而引起的疼痛和焦虑,严重影响患者的生活质量。
急性尿潴留可分为诱发性(precipitated)AUR和自发性AUR。
常见AUR的诱因包括:全麻或区域麻醉,过量液体摄入,膀胱过度充盈,尿路感染,前列腺炎症,饮酒过量,使用拟交感神经药或抗胆碱能神经药等。
自发性AUR常无明显诱因。
(二)流行病学男性AUR的发生率明显高于女性,可超过女性10倍以上。
在男性中以老年男性发生率高,其中70-79岁老年男性10%在五年内发生AUR ,80-89岁老年男性30%在五年内发生AUR ,而40-49岁男性只有1.6%在五年内发生AUR。
65%AUR是由于前列腺增生引起的,在PLESS研究中,前列腺增生者AUR 发生率为18/1000人年。
女性AUR常有潜在的神经性因素。
儿童很少发生AUR,通常是由于感染或手术麻醉引起。
(三)病因1.梗阻性因素:机械性梗阻(如尿道狭窄、血块或结石堵塞)或动力性梗阻(如α-肾上腺素能活性增加,前列腺炎症)导致的尿流阻力增加。
2.神经性因素:膀胱感觉或运动神经受损(如盆腔手术,多发性硬化,脊髓损伤,糖尿病等引起)。
3.肌源性因素:膀胱过度充盈(如麻醉,饮酒过量)。
(四)病理生理AUR的病理生理机制目前尚不明确,现认为主要由以下几个因素参与:前列腺梗死,α-肾上腺素能活性,前列腺间质/上皮比例下降,神经递质调控和前列腺炎症等。
参考文献1.Fitzpatrick J, Kirby R. Management of acute urinary retention[J]. BJU Int,2006,97(Suppl 2):16–20.2.Kaplan S, Wein A, Staskin R, Roehrborn C, et al.Urinary retention and post voidresidual urine in men: separating truth from tradition[J]. J Urol, 2008, 180:47–54.3.Choong S, Emberton M. Acute urinary retention[J]. BJU Int, 2000, 85:186–201.4.Emberton M, Cornel E, Bassi P, et al. Benign prostatic hyperplasia as aprogressive disease: a guide to the risk factors and options for medicalmanagement[J]. Int J Clin Pract, 2008, 62:1076–86.5.Emberton M, Fitzpatrick J. The Reten-World survey of the management of acuteurinary retention: preliminary results. BJU Int 2008;101(Suppl 3):27–32.6.Tuncel A, Uzun B, Eruyar T, Karabulut E, Seckin S, Atan A. Do prostaticinfarction, prostatic inflammation and prostate morphology play a role in acute urinary retention? Eur Urol 2005;48:277–84.7.Mishra V, Allen D, Nicolaou C, et al. Does intraprostatic inflammation have arole in the pathogenesis and progression of benign prostatic hyperplasia? BJU Int 2007;100:327–31.二、急性尿潴留的诊断急性尿潴留发病突然,患者膀胱内胀满尿液却不能排出,十分痛苦。
发生急性尿潴留的病因主要包括梗阻性、神经源性和肌源性三大类,通过详细的病史询问和体格检查,配合相应的实验室检查和辅助检查,可明确病因及诊断,为后续治疗提供依据。
(一)基本检查l、病史询问(推荐)(1) 有无下尿路症状及其特点、持续时间、伴随症状。
(2) 发生急性尿潴留前的手术史、外伤史,尤其是下腹部、盆腔、会阴、直肠、尿道、脊柱等的外伤、手术史;经尿道行导尿、膀胱尿道镜检、尿道扩张等有创检查、治疗史。
(3) 既往史询问还应注意:既往尿潴留,充溢性尿失禁,血尿,下尿路感染,尿道狭窄,尿路结石,尿道排泄物性状如结石、乳糜凝块、组织块等,近期性交,腹痛或腹胀,便秘,便血,休克,糖尿病,神经系统疾病,全身症状等病史。
男性患者还应注意询问有无前列腺增生及其国际前列腺症状评分(IPSS)和生活质量评分(QOL),急性前列腺炎,包茎等病史。
女性患者还应注意产后尿潴留、有无盆腔炎,盆腔压迫性疾病如子宫肌瘤、卵巢囊肿等,盆腔脏器脱垂如子宫脱垂、阴道前或后壁脱垂等,痛经,处女膜闭锁,阴道分泌物性状等病史。
(4) 询问用药史,了解患者目前或近期是否服用了影响膀胱及其出口功能的药物,常见的有肌松剂如手术时麻醉用药、黄酮哌酯等,M受体阻滞剂如阿托品、莨菪碱类、托特罗定等,α受体激动剂如麻黄碱、盐酸米多君。
其他药物如抗抑郁药、抗组胺药、解热镇痛药、抗心律失常药、抗高血压药、阿片类镇痛药、汞性利尿剂等亦可导致尿潴留。
2、体格检查(推荐)(1)全身检查:包括体温、脉搏、呼吸、血压等生命征,注意神志、发育、营养状况、步态、体位、有无贫血或浮肿等。
(2)局部及泌尿生殖系统检查:视诊:除特别肥胖外,多能在耻骨上区见到过度膨胀的膀胱;部分患者可见充溢性尿失禁、尿道外口狭窄;有的还可见会阴、外生殖器或尿道口及其周围的湿疹、出血、血肿或淤血、肿物、手术疤痕等。
此外,男性患者可见包茎或包皮嵌顿、包皮口狭窄,女性患者可有盆腔脏器脱垂、处女膜闭锁等。
触诊:下腹部耻骨上区可触及胀大的膀胱,除部分神经源性膀胱外,压之有疼痛及尿意感。
长期慢性肾后性梗阻可导致病肾重度积水,可在肋缘下触及增大的肾脏。
阴茎体部尿道结石或疤痕亦可触及。
尿道口或阴道肿物亦可触及。
注意腹部其他包块情况,如应甄别下腹部及盆腔肿物的性状及其可能的来源如膀胱巨大肿瘤、肠道肿瘤、子宫肌瘤、卵巢囊肿等,必要时采取双合诊。
注意粪便团块。
叩诊:胀大的膀胱在耻骨上区叩诊为浊音,有时可胀至脐平。
移动性浊音可判断有无腹水,应在排空膀胱尿液后进行。
(3)直肠指诊:最好在膀胱排空后进行。
直肠指诊可了解肛门括约肌张力情况、肛管感觉、骨盆肌随意收缩等,直肠内有无肿瘤或粪块。
对男性患者,还可了解是否存在前列腺增生、前列腺癌、前列腺脓肿等。
(4)神经系统检查:排尿活动是在神经系统调控下完成的,涉及到脑干以上中枢神经、脊髓中枢、外周植物神经及躯干神经、膀胱及尿道神经受体与递质等,因此详尽的神经系统检查有助于区分有无合并神经源性膀胱。
临床常作跖反射、踝反射、提睾反射、球海绵体肌反射、肛反射、腹壁反射、鞍区及下肢感觉、下肢运动等检查,必要时请神经科医师协助。
3、尿常规(推荐)尿常规可以了解患者是否有血尿、脓尿、蛋白尿及尿糖等。
4、超声检查(推荐)经腹部超声检查可以了解泌尿系统有无积水或扩张、结石、占位性病变等,男性患者的前列腺形态、大小、有无异常回声、突入膀胱的程度等。
同时还可以了解泌尿系统以外的其他病变如子宫肌瘤、卵巢囊肿等。
此外,在患者急性尿潴留解除、能自行排尿后,可行B超残余尿量测定。
(二)根据初始评估的结果,部分患者需要进一步检查1、肾功能(可选择)因膀胱出口梗阻可以引起肾积水、输尿管扩张返流等,最终导致肾功能损害,血肌酐升高,怀疑肾功能不全时建议选择此检查。
2、血糖(可选择)糖尿病性周围神经病变可导致糖尿病性膀胱,血糖尤其是空腹血糖检查有助于明确糖尿病诊断。
3、血电解质(可选择)低钾血症、低钠血症亦可导致尿潴留,对怀疑有电解质紊乱者建议选择此检查。
4.血清PSA(可选择)前列腺癌、前列腺增生、前列腺炎都可能使血清PSA升高。
急性尿潴留、留置导尿、泌尿系感染、前列腺穿刺、直肠指诊及前列腺按摩也可以影响血清PSA 值测定。
5、排尿日记(可选择)在急性尿潴留解除、能自行排尿后,如患者以下尿路症状为主要临床表现,记录连续3天的排尿日记有助于了解患者的排尿情况,对夜尿鉴别亦有帮助。
6、尿流率检查(可选择)在急性尿潴留解除、拔除导尿管后方可检查,最大尿流率(Qmax)最为重要,但Qmax减低不能区分梗阻和逼尿肌收缩力减低,还需结合其他检查,必要时行尿动力学检查。
Qmax在尿量为150-200ml时进行检查较为准确,必要时可重复检查。
7、尿动力学检查(可选择)对引起膀胱出口梗阻的原因有疑问或需要对膀胱功能进行评估时建议行此项检查,结合其它相关检查以除外神经系统病变或糖尿病所致神经源性膀胱的可能。
8、尿道膀胱镜检查(可选择)怀疑尿道狭窄、膀胱尿道结石、膀胱内占位性病变时建议行此项检查。
9、尿道造影(可选择)怀疑尿道狭窄时建议此项检查。
10、计算机体层扫描(CT)和磁共振成像(MRI) (可选择)在超声检查不能明确下腹部或盆腔肿物性质时,CT或MRI检查是重要的补充。
当怀疑神经源性膀胱时,CT或MRI检查则有助于明确中枢神经系统如脑或脊髓病变。
(三)不推荐检查项目静脉尿路造影(intravenous urography, IVU)检查:主要是为了了解上尿路情况,对膀胱尿道等下尿路情况提供的信息较少,不做推荐。
(四)AUR患者初始评估小结1、推荐检查项目①病史询问②体格检查③尿常规④超声检查2、可选择性检查项目①肾功能②血糖③血电解质④血清PSA⑤排尿日记⑥尿流率⑦尿动力学检查⑧尿道膀胱镜检查⑨尿道造影⑩计算机体层扫描或磁共振成像3.不推荐检查项目静脉尿路造影参考文献1.Fitzpatrick JM, Kirby RS. Management of acute urinary retention. BJU Int,2006;97(Suppl 2):16–22.2.Kaplan SA, Wein AJ, Staskin DR, et al. Urinary retention and post voidresidual urine in men: separating truth from tradition. J Urol, 2008;180(1):47–54.3.Emberton M, Fitzpatrick JM. The Reten-World survey of the management ofacute urinary retention: preliminary results. BJU Int, 2008;101(Suppl3):27–32.4.Kalejaiye O, Speakman MJ. Management of Acute and Chronic Retention inMen. Eur Urol, 2009(Suppl 8):523-529.5.Selius BA, Subedi R. Urinary Retention in Adults: Diagnosis and InitialManagement. Am Fam Physician, 2008;77(5):643-650.6.Thorne MB, Geraci, SA. Acute Urinary Retention in Elderly Men. Am J Med,2009;122(9): 815-819.7.何梓铭, 良性前列腺增生诊断.见:吴阶平主编,《吴阶平泌尿外科学》,济南:山东科技出版社,2004:1148-1149.8.张克勤, 史本康, 王海新, 等. 超声测定前列腺的膀胱内突入对急性尿潴留的评价. 临床泌尿外科杂志, 2006(7): 484-486.9.Bhargava S, Canda AE, Chapple CR. A rational approach to benign prostatichyperplasia evaluation:recent advances. Curr Opin Urol, 2004;14(1):1-6.三、急性尿潴留的治疗(一)病因治疗AUR需要急诊处理,应立即解决尿液引流。
