(完整版)人体细菌的天然耐药表,特别有用
细菌的五种耐药机制

细菌的五种耐药机制
细菌的耐药机制主要包括五种,分别是:
1. 靶点变异:细菌通过改变药物的靶点,使得药物无法与其结合,从而失去了药物的作用。
这种耐药机制常见于抗生素的应用中,如青霉素、四环素等。
2. 药物降解:细菌通过产生酶类物质,使得药物在体内被降解,从而失去了药物的作用。
这种耐药机制常见于抗生素的应用中,如β-内酰胺酶、氨基糖苷酶等。
3. 药物泵:细菌通过产生药物泵,将药物从细胞内部排出,从而失去了药物的作用。
这种耐药机制常见于抗生素的应用中,如四环素、氨基糖苷类等。
4. 代谢途径变化:细菌通过改变代谢途径,使得药物无法进入细胞内部,从而失去了药物的作用。
这种耐药机制常见于抗结核药物、抗真菌药物等。
5. 细胞壁变化:细菌通过改变细胞壁的结构,使得药物无法穿透细胞壁进入细胞内部,从而失去了药物的作用。
这种耐药机制常见于青霉素、头孢菌素等β-内酰胺类抗生素的应用中。
以上是细菌的五种耐药机制,这些机制的出现使得细菌对药物的抵抗力增强,对于人类的健康和生命安全带来了巨大的威胁。
因此,我们需要加强对细菌的研究,
开发出更加有效的抗生素和治疗方法,以保障人类的健康和生命安全。
多耐

2.飞沫传播 咳嗽能使口咽部及呼吸道的 MDRO通过飞沫传播。
适用于单间隔离
隔离标识
隔离预防
消毒措施
非急诊用仪器(如血压计,听诊器,体温计,输液架)等应专用。 其他不能专人专用的物品(如轮椅,担架),在每次使用后必须用 500mg/l有效含氯消毒溶液消毒。 进行床旁诊断(如拍片,心电图)的仪器必须在检查完成后永75% 酒精进行擦拭三遍消毒。 病房应当使用专用的清洁和消毒用品。 对患者接触的物体表面,设备设施表面,应当每天进行清洁和 1000mg/l有效含氯溶液擦拭消毒。 使用过的抹布,拖布必须用1000mg/l有效含氯溶液浸泡消毒处理。
(1)老年人 (2)免疫功能低下(包括患有糖尿病、慢阻肺、肝硬化、 (尿毒症的患者,长期使用免疫制剂、接受放化疗的肿瘤 患者。) (3)接受中心静脉置管、机械通气、泌尿道插管等各种 侵入性操作。 (4)近期(三个月内)接受3种及以上抗菌药物治疗。 (5)既往有MDRO定植或感染史。
传播机制
专科护理
1.保持呼吸道通畅,清醒患者指导进行有效的咳嗽,鼓励自行咳嗽,必要 时遵医嘱雾化治疗。昏迷者应定期翻身拍背,根据病情及时吸净痰液。 2.加强机械通气的相关护理。 3.加强隔离措施: 设置隔离病房时,应在门上放置隔离标识,床旁放置快干手消夜。 仪器设备专人专用,听诊器、体温计或血压计等一般医疗器械应专人专用 ,公用的器械,物品,如轮椅,担架等应在每次使用后必须进行消毒处理 污物的处理:用过的所有敷料,一次性医疗器械等医疗废物必须放入专用 黄色垃圾袋内,扎紧伤口,锐器用后放入锐器盒内,有专业公司统一收集 ,进行无害化处理。
多重耐药菌
肾内科:彭悦
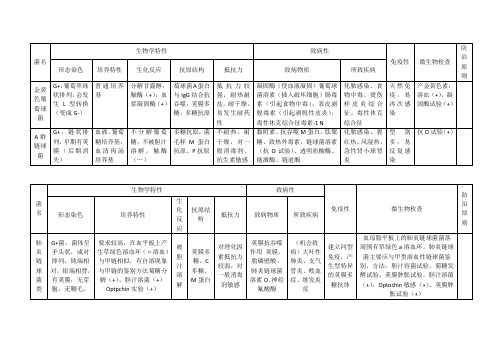
微生物细菌总结表格
对理化因素抵抗力弱,对干燥、热力、消毒剂等敏感
⑴荚膜:抗吞噬作用
⑵菌毛
⑶IgA1蛋白酶⑷LOS:主要致病物质
脑膜炎奈瑟菌是流脑的病原菌,人类是唯一易感宿主,传染源是病人和带菌者。病菌主要通过飞沫传播方式侵入人体鼻咽部。
以体液免疫为主。成人抵抗力较强。6个月大的婴儿可通过母体获得抗体,产生自然被动免疫。分泌型IgA可阻止脑膜炎奈瑟菌对上呼吸道黏膜的粘附
采集病人的脑脊液、血液或刺破出血斑取出的渗出物,直接涂片染色后镜检,如发现中性粒细胞内、外有G-阴性双球菌,可做出初步诊断。
预防:流脑荚膜多糖疫苗
治疗:口服磺胺类药物、青霉素
淋病奈瑟菌
G-,双球菌,似一对咖啡豆。有菌毛,有荚膜
专性需氧,营养要求高,在巧克力血琼脂平板上适宜。
分解葡萄糖,产酸不产气。
⑴菌毛蛋白抗原
不分解葡萄糖,不被胆汁溶解,触酶(—)
多糖抗原,菌毛样M蛋白抗原、P抗原
不耐热、耐干燥,对一般消毒剂、抗生素敏感
黏附素、抗吞噬M蛋白、肽聚糖、致热外毒素、链球菌溶素(抗O试验)、透明质酸酶、链激酶、链道酶
化脓感染、猩红热、风湿热、急性肾小球肾炎
型别多,易反复感染
抗O试验(+)
菌名
生物学特性
致病性
免疫性
菌名
生物学特性
致病性
免疫性
微生物检查
防治原则
形态染色
培养特性
生化反应
抗原结构
抵抗力
致病物质
所致疾病
金黄色葡萄球菌
G+,葡萄串珠状排列,会发生L型转换(变成G-)
普通培养基
分解甘露醇,触酶(+),血浆凝固酶(+)
细菌耐药知多少

细菌耐药知多少耐药性也称抗药性,是指细菌对药物不敏感或敏感性下降甚至消失的一种可遗传的生理特性。
常用抗菌药及其推荐治疗剂量多根据敏感菌筛选获得,因此一旦病原菌从敏感突变为耐药,药物对其所致疾病的治疗效果将明显下降甚至无效。
不仅细菌会产生耐药性,病毒、寄生虫、肿瘤细胞也会产生耐药性。
什么是天然耐药性和获得耐药性?天然耐药性(intrinsic resistance)又称为固有耐药性,是指细菌与生俱来的对某些抗菌药不敏感的生理特性,如大肠杆菌对万古霉素、绿脓杆菌对氨苄西林、链球菌对庆大霉素即天然耐药。
天然耐药由细菌的染色体决定,可代代相传,因此可根据细菌种属预知,无需通过药敏检测判定。
获得耐药性(acquired resistance)是指在某种/类抗菌药胁迫下,细菌通过自身遗传物质改变(基因突变)或外源性遗传物质(耐药基因)获取而产生的对该种/类抗菌药的耐药性。
获得耐药性同样由细菌的遗传物质(染色体、质粒等)所决定,所以一旦产生也不容易丧失。
什么是交叉耐药和共同耐药?细菌对一类抗菌药(结构相近,作用机制相同)中的某种药物产生耐药后,对该类抗菌药的其他种药物也表现耐药,称为交叉耐药(cross-resistance)。
根据程度不同,交叉耐药又可分为完全交叉耐药和部分交叉耐药。
细菌对不同类抗菌药(结构完全不同,作用机制各异)同时表现耐药,称为共同耐药(co-resistance)。
如耐甲氧西林葡萄球菌(简称MRSA)除对β-内酰胺类抗生素(包括青霉素和头孢菌素)外,还可能对大环内酯类、氨基糖苷类、四环素类、磺胺类、氟喹诺酮类药物耐药。
什么是耐药率和耐药谱?耐药率是指某种细菌一批菌株中,对某种抗菌药耐药的菌株数占总菌株数的比例,常以百分率表示。
如在肉鸡体内分离到100株沙门氏菌,其中35株对恩诺沙星耐药,其耐药率即为35%。
耐药谱即细菌可同时耐受的抗菌药种类,多以“药物”加“-”表示。
如某致病菌的耐药谱为“恩诺沙星-头孢噻呋-氨苄西林-氟苯尼考”,即表示该致病菌同时对恩诺沙星、头孢噻呋、氨苄西林、氟苯尼考耐药。
常见多重耐药菌[常见多重耐药菌判定标准]
![常见多重耐药菌[常见多重耐药菌判定标准]](https://img.taocdn.com/s3/m/9b790a2f1fb91a37f111f18583d049649b660e2f.png)
常见多重耐药菌[常见多重耐药菌判定标准]常见多重耐药菌(MDR)是指同时对不同种类抗菌药物产生耐药性的细菌。
这些细菌往往是由于长期或过量使用抗菌药物导致基因突变和编码抗性基因的质粒的水平转移而产生耐药性。
MDR菌株在临床中对治疗产生挑战,因为它们常常能够通过不同的耐药机制来抵抗不同类别的抗菌药物,从而限制了可用的治疗选择。
常见的多重耐药菌包括耐甲氧西林金黄色葡萄球菌(MRSA)、耐万古霉素肺炎克雷伯菌(KP)和新生儿医院感染的产超级细菌的耐药结肠杆菌。
耐甲氧西林金黄色葡萄球菌是一种耐甲氧西林和其他β-内酰胺类抗生素的金黄色葡萄球菌菌株。
这些菌株通常由医疗机构的感染传播引起,对庆大霉素、万古霉素和替考拉宁等通常用于治疗金黄色葡萄球菌感染的抗生素也有不同程度的耐药性。
耐万古霉素肺炎克雷伯菌是一种对所有胺甲苯青霉素的衍生物和多种抗菌药物(包括红霉素、链霉素、利奈唑胺和甲苯磺酸)具有耐药性的肺炎克雷伯菌菌株。
这些菌株通常由医疗机构的感染传播引起,严重影响免疫功能受损的患者。
新生儿医院感染的产超级细菌的耐药结肠杆菌,也称为新生儿敏感麻醉中的耐药细菌(SONETRI),是一种在婴儿产科和儿科单元中广泛存在的耐药菌株。
这些菌株对多种抗生素类别均显示出不同程度的耐药性,包括β-内酰胺类药物、氨基糖苷类药物、氟喹诺酮类药物和碳青霉烯类药物。
对于判定菌株是否为常见多重耐药菌,目前常用的判定标准包括鉴定菌株中的抗菌药物最低抑菌浓度(MIC)和使用双联或多联抗菌药物进行敏感性测试。
耐药性的定义是菌株对至少一种不同类别的抗菌药物表现出抗菌浓度较高的耐药性。
在临床中,对于多重耐药菌的判定标准会根据当地和不同医院或医疗机构的指导方针而有所不同。
对于MDR菌株的治疗,通常需要选择具有广泛效果和适应具体菌株的抗菌药物,并严格控制该类菌株的传播以减少感染和传播风险。
细菌的耐药性是一个持续变化的问题,因此对MDR菌株的判定标准也在不断更新和调整。
临床应掌握的常见多重耐药菌

临床应掌握的常见多重耐药菌欧阳学文多重耐药菌(MultidrugResistant Organism,MDRO),主要是指对临床使用的三类或三类以上抗菌药物同时呈现耐药的细菌。
常见多重耐药菌包括耐甲氧西林金黄色葡萄球菌(MRSA)、耐万古霉素肠球菌(VRE)、产超广谱β内酰胺酶(ESBLs)细菌、耐碳青霉烯类抗菌药物肠杆菌科细菌(CRE)(如产Ⅰ型新德里金属β内酰胺酶[NDM1]或产碳青霉烯酶[KPC]的肠杆菌科细菌)、耐碳青霉烯类抗菌药物鲍曼不动杆菌(CRAB)、多重耐药/泛耐药铜绿假单胞菌(MDR/PDRPA)和多重耐药结核分枝杆菌等。
一、MRSA:耐甲氧西林金黄色葡萄球菌。
由于MRSA通常对其它耐酶半合成青霉素也耐药,因此美国临床实验室标准化委员会(NCCLS)推荐用苯唑西林来代替检测MRSA。
苯唑西林在贮存过程中药效不易降低,且对不均一耐药性检测效果更好,所以国内多数实验室都采用苯唑西林(我院也是)。
1.MRSA的治疗MRSA感染的治疗是临床十分棘手的难题之一,关键是其对许多抗生素有多重耐药。
因其耐药机制是PBPs(青霉素结合蛋白)性质的改变,因此,MRSA几乎对所有的β内酰胺类抗生素耐药,且在同时,还可能对大环内酯类抗生素、氨基糖苷类抗生素等多种抗菌药物表现出耐药性。
目前最常用,也是疗效最肯定的抗生素为万古霉素、去甲万古霉素、替考拉宁等。
其次,对于以上药物有禁忌症,或是不可耐受的患者,也可使用其他的抗菌药物,如夫西地酸钠。
而在某些国家和地区,也可使用头孢吡普、替加环素、利奈唑胺、达托霉素等,均有较好的疗效。
2.MRSA预防首先是合理使用抗生素。
目前临床滥用抗生素的现象,对MRSA的流行起了一定的扩散作用,因此,在选择抗生素时应慎重,以免产生MRSA菌株,如对大手术后预防深部葡萄球菌感染,使用第一代和第二代头孢菌素为好(如头孢唑啉、头孢呋肟等),第三代头孢菌素抗葡萄球菌效果反而不如第一代效果好。
常见耐药致病菌及抗菌药物选择

常见耐药致病菌及抗菌药物选择1、耐甲氧西林金黄色葡萄球菌(MRSA)万古霉素是治疗MRSA和肠球菌感染的首选抗生素。
MRSA全身性感染可选用糖肽类的万古霉素、替考拉宁,或依药敏加用利福平、磷霉素等。
虽然糖肽类抗生素是抗MRSA最有效的药物,但随其广泛应用和不合理用药,已有耐万古霉素金黄色葡萄球菌出现。
半合成链阳菌素类新药Synercid(由喹奴普汀quinupristin 和达福普汀dafopristin两药以30:70比例混合而成)对其他药物治疗无效的MRSA(包括耐万古霉素的MRSA)有较好疗效。
Ⅲ期临床试验表明对MRSA感染有效率达91%。
新研究的碳青霉烯类BO-3482抗MRSA活性与万古霉素相同;唑烷酮类新药Linezolid对MRSA 同样有效。
2、耐万古霉素肠球菌(VRE)肠球菌是人和动物肠内的正常菌群,该菌是条件致病菌,可引起亚急性细菌性心内膜炎、菌血症、腹腔和尿道感染。
近年来越来越多的成为医院内感染的主要致病菌。
肠球菌由于其细胞壁坚厚,对许多抗菌药物表现为有耐药。
肠球菌对青霉素耐药机制为细菌产生一种特殊的青霉素结合蛋白(PBP5),与青霉素亲合力降低而导致耐药,此种耐药性以屎肠球菌多见。
近年来肠球菌对β-内酰胺类及氨基糖苷类抗生素耐药性严重,特别是由于临床上大量使用万古霉素及其不合理用药,导致耐万古霉素肠球菌(VRE)的出现。
肠球菌对糖肽类耐药主要是由于靶位改变,通过质粒和转座子将耐药基因从一种肠球菌染色体转移到另一种肠球菌染色体中。
目前尚无理想的治疗VRE感染药物,普遍采用联合用药,如氨苄西林+高浓度庆大霉素或链霉素、环丙沙星+高浓度庆大霉素+磷霉素等。
根据VRE临床药敏试验,如对西林类耐药可选用环丙沙星+庆大霉素+磷霉素;如对氨基糖苷类耐药可用替考拉宁+环丙沙星。
对于多重耐药菌株可选用抗菌新药如喹奴普汀/达福普汀(Quinupristin/Dalfoprision),此药对VRE有良好活性。
细菌的环境适应性和耐药性

细菌的环境适应性和耐药性细菌是一类非常简单却又极具生命力的微生物,生活于地球上各种不同的环境中。
为了在不同的环境中生存,细菌拥有非常强大的适应能力,并且会不断地进化和变异,以适应不同的环境。
生存于极端环境中的细菌有些细菌能够在非常恶劣的环境中生存下来,比如极端的热度、寒冷、酸碱度等。
对于这些细菌来说,生存环境的变化不会对它们造成太大的影响,它们可以自我调节,维持自己身体的平衡。
例如,生活在高温环境下的热温菌,可以在温度为80-90℃的高温环境中繁殖。
此外,还有生活在普通环境中的细菌也会产生抗性,在极端条件下也可以生存下来。
细菌的耐药性细菌的环境适应性也包含了对药物的耐药性。
细菌可以通过不断的自我进化来获得对药物的抵抗能力。
有些细菌的进化速度非常快,所以它们能够在非常短的时间内就对抗抗生素。
如今,细菌的耐药性问题已成为全球性的难题。
这些高度抗药的细菌会对人类健康造成重大的威胁,包括疾病的传播和治疗难度的增加。
许多细菌已经对多种抗生素产生了抗药性,例如金黄色葡萄球菌、耐甲氧西林的链球菌等。
这些细菌已经成为治疗上的难题,使得医生不得不使用更加强效的抗生素来对抗它们。
如何减缓细菌的耐药性发展为了减缓细菌的耐药性发展,必须采取相应的措施。
这些措施包括:1.合理使用抗生素。
医生应该避免使用过多的抗生素,以免勾起细菌的防御机制。
2.研发新的抗生素。
只有不断地研发新的抗生素,才能够让人类在与细菌的战斗中占据优势。
3.加强环境卫生。
保持环境的清洁和卫生是降低细菌感染的最好办法之一。
总之,细菌拥有非常强大的环境适应能力,这也是它们能够生存于各种不同的环境中的原因。
然而,细菌的耐药性却也带来了极大的挑战。
我们需要采取相应的措施,才能够减缓耐药性的发展,为人类的健康保驾护航。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
3 沙雷菌属对呋喃妥因耐药。
4 铜绿假单胞菌还对卡那霉素、新霉素、复方新诺明天然耐药。
常见革兰阳性菌的天然耐药
白色念珠菌、热带念珠菌、光滑念珠菌、近平滑念珠菌、季也蒙念珠菌、葡萄牙念珠菌、杜氏念珠菌、暗色霉菌(链格孢属、离蠕孢属/弯孢霉属、外瓶霉属)对表中所列抗真菌药物无天然耐药.。
参考文献
1 CLSI2011
2 EUCAST Expert rules in antimeicrobial susceptibility testing ,version 1 ,April 2008.
3 马越,李景云,金少鸿细菌耐药性监测分析中应注意的问题.中国抗生素杂志,2005,30(12):763.
4 Jay P. Sanford著;范洪伟等译. 桑福德抗微生物治疗指南:新译第39版.北京:中国协和医科大学出版社,2009.。
